क्या मेटास्टेस का इलाज संभव है? क्या मेटास्टेसिस ठीक हो सकता है? कीमोथेरेपी के बाद मेटास्टेसिस तेजी से क्यों बढ़ता है?
इस संबंध में, यह प्रश्न उठे बिना नहीं रह सकता: क्या मेटास्टेस गायब हो सकते हैं? क्या ये हानिकारक प्रक्रियाएं शरीर में रुक सकती हैं और किसी व्यक्ति को जीने का मौका दे सकती हैं? यह वही है जिसके बारे में हम अपने लेख में बात करेंगे।
मेटास्टेस क्या हैं?
मेटास्टेसिस किसी भी घातक नियोप्लाज्म के विकास का द्वितीयक फोकस है। दूसरे शब्दों में, मेटास्टेस ट्यूमर नोड्स हैं जो आस-पास के अंगों में फैलते हैं।
दुर्भाग्य से, घातक प्रकृति के ट्यूमर जैसी संरचनाओं की उपस्थिति के तुरंत बाद मेटास्टेस विकसित होते हैं। प्रक्रिया इस प्रकार होती है: मुख्य ट्यूमर से अलग होने वाली कोशिकाएं लसीका या रक्त वाहिकाओं में प्रवेश करती हैं, लसीका या रक्त प्रवाह द्वारा ले जाया जाता है, जिसके बाद वे एक नई जगह पर उभरती हैं और बढ़ती हैं, जिससे एक ट्यूमर नोड बनता है।
मेटास्टेसिस का कारण और चरण
मेटास्टेस को कैसे हटाया जाए यह जानने के लिए, आपको उनकी घटना के तंत्र को जानना चाहिए। किसी भी स्थिति में ट्यूमर से कोशिकाओं को अलग किया जाएगा। रोगी की प्रतिरक्षा प्रणाली लंबे समय तक ट्यूमर कोशिकाओं के त्वरित विकास से शरीर की रक्षा करने में सक्षम होती है। और जब कोशिकाएं पूरे शरीर में फैल जाती हैं, तब भी वे कुछ समय के लिए निष्क्रिय रह सकती हैं।
हालाँकि, जब ट्यूमर द्वितीयक नोड में कोशिकाएं स्वयं बढ़ती हैं, तो वे स्वयं अपनी त्वरित वृद्धि को उत्तेजित करती हैं, और अपने चारों ओर केशिका और संवहनी नेटवर्क के निर्माण को भी उत्तेजित करती हैं, जिससे उन्हें पोषक तत्वों की कमी का अनुभव नहीं होता है।
मेटास्टेसिस के कई चरण होते हैं, जो रोगी के शरीर पर उनके प्रभाव और मानव जीवन के लिए खतरे की अलग-अलग डिग्री में भिन्न होते हैं। मेटास्टेसिस के चरणों को वह प्रक्रिया माना जाता है जिसमें ट्यूमर कोशिकाएं चलती हैं, रक्त वाहिकाओं में प्रवेश करती हैं, जिसके बाद कोशिका एक पड़ोसी अंग से जुड़ जाती है, जिससे मेटास्टेटिक नोड बनता है।
मेटास्टेस के लक्षण और क्या निदान संभव है?
किसी भी अंग या प्रणाली के कैंसर के कोई विशिष्ट लक्षण नहीं होते हैं। होने वाली असुविधा सीधे घातक ट्यूमर के स्थान पर निर्भर करती है।
के बीच सामान्य लक्षणप्रमुखता से दिखाना:
अगर हम विशेष रूप से प्रभावित क्षेत्रों की बात करें तो ब्रेन ट्यूमर का लक्षण असहनीय होता है सिरदर्दऔर ऐंठन, मेटास्टेस जो ट्यूबलर हड्डियों में प्रवेश कर चुके हैं, पूरे शरीर में दर्द का कारण बनते हैं, और बार-बार फ्रैक्चर भी भड़काते हैं, फेफड़ों के कैंसर से सांस लेने में कठिनाई, खांसी और थूक में खूनी निर्वहन होता है।
मेटास्टेस के विघटन से पूरे शरीर में नशा हो जाता है, क्योंकि जब वे विघटित होते हैं, तो ट्यूमर कोशिकाएं बड़ी मात्रा में विषाक्त पदार्थ छोड़ती हैं।
कुछ मामलों में मेटास्टेस का निदान करना बेहद कठिन है। ऐसा भी होता है कि मेटास्टेस का पता प्राथमिक ट्यूमर से पहले ही चल जाता है। केवल एक व्यापक परीक्षा ही आपको सही निष्कर्ष निकालने और सही निदान स्थापित करने की अनुमति देगी।
निदान करते समय, उपयोग करें:
- एक्स-रे परीक्षाएँ;
- रेडियोआइसोटोप अध्ययन;
- साइटोलॉजिकल अध्ययन;
- अल्ट्रासाउंड परीक्षाएं;
- पोजीट्रान एमिशन टोमोग्राफी।
सफलता किस पर निर्भर करती है?
एक अनुकूल परिणाम उपस्थित चिकित्सक की क्षमता, सटीक और समय पर निदान, साथ ही पर्याप्त और व्यापक उपचार पर निर्भर करता है।
कीमोथेरेपी ट्यूमर कोशिकाओं के विकास को रोक सकती है। इसका मुख्य लक्ष्य घातक कोशिकाओं की वृद्धि को रोकना है। कीमोथेरेपी मेटास्टेस को खत्म कर देती है, लेकिन कभी-कभी यह उन पर किसी भी तरह से प्रभाव नहीं डाल पाती है। इसीलिए ऑन्कोलॉजिस्ट समस्या से व्यापक रूप से निपटने की सलाह देते हैं।
निष्कर्ष में, हम कह सकते हैं कि मेटास्टेस केवल समय पर पता लगाने और सक्षम उपचार से ही गायब हो सकते हैं।
मेटास्टेस को कैसे रोकें?
एक घातक ट्यूमर स्वयं मानव स्वास्थ्य को भारी नुकसान पहुंचाता है, न केवल उस अंग के कामकाज को बाधित करके जहां प्राथमिक फोकस स्थानीयकृत होता है, बल्कि मेटास्टेस के प्रसार के माध्यम से दूर की संरचनाओं को भी प्रभावित करता है। मेटास्टेस को कैसे रोकें? क्या उनके प्रजनन को रोकना संभव है? इस पर नीचे चर्चा की जाएगी।
मेटास्टेस का सही तरीके से इलाज कैसे किया जाना चाहिए?
संपार्श्विक सफल इलाजमेटास्टेसिस है समय पर निदानऑन्कोलॉजिकल प्रक्रिया, नियोप्लाज्म की रूपात्मक विशेषताओं, इसकी आक्रामकता, आकार, आसपास की संरचनाओं को नुकसान, साथ ही सहवर्ती विकृति विज्ञान की उपस्थिति और मानव स्वास्थ्य की सामान्य स्थिति के आधार पर उपचार रणनीति।
पहले, जब मेटास्टेसिस का पता चलता था, तो यह माना जाता था कि इस चरण का इलाज नहीं किया जा सकता है। थेरेपी का उद्देश्य केवल रोगसूचक प्रभावों के उपयोग के माध्यम से जीवन की गुणवत्ता में सुधार करना था, उदाहरण के लिए, चरण 4 के कैंसर के लिए दर्द निवारक दवाओं का उपयोग, अंग की शिथिलता की अभिव्यक्तियों को कम करना।
सही चिकित्सीय रणनीतिशामिल करना चाहिए:
- कीमोथेरेपी, जो प्राथमिक साइट के मेटास्टेस और कैंसर कोशिकाओं के खिलाफ लड़ाई में सबसे आम तरीका है। पाठ्यक्रम और दवाओं का चयन व्यक्तिगत रूप से करना संभव है।
- यदि ट्यूमर हार्मोन पर निर्भर है तो हार्मोन थेरेपी तर्कसंगत है। ऐसे में इस हार्मोन के ब्लॉकर्स का उपयोग किया जाता है। इस प्रकार का उपचार प्रोस्टेट या स्तन कैंसर के लिए सबसे प्रभावी है।
- मेटास्टेस के लिए सर्जिकल हस्तक्षेप काफी कम ही किया जाता है, क्योंकि कभी-कभी उन्मूलन के सभी फॉसी को हटाना लगभग असंभव होता है। ऑपरेशन तब किया जाता है जब मेटास्टेस को सुविधाजनक रूप से स्थानीयकृत किया जाता है।
- ट्यूमर के विकास को दबाने के लिए विकिरण की सिफारिश की जाती है।
- लेजर उच्छेदन.
एक साथ कई उपचार विधियों का उपयोग करने पर सबसे अच्छा प्रभाव देखा जाता है।
मेटास्टेस की वृद्धि को कैसे रोकें?
मेटास्टेस के बिना किसी घातक बीमारी का पता लगाना हमेशा संभव नहीं होता है। इसका कारण गंभीर लक्षणों का न होना है आरंभिक चरण, इसलिए एक व्यक्ति बाद के चरणों में, जब नैदानिक लक्षण प्रकट होते हैं, डॉक्टर से परामर्श लेता है।
ड्रॉपआउट फॉसी का वितरण ट्यूमर प्रक्रिया की विशेषताओं और रोगी की सामान्य स्थिति दोनों पर निर्भर करता है।
मेटास्टेस फेफड़े, मस्तिष्क, गुर्दे, हड्डियों, लिम्फ नोड्स और पाचन तंत्र के अंगों तक फैल सकते हैं। वे अपने स्थान के आधार पर परेशान होने लगते हैं विशिष्ट लक्षण. जीवन का पूर्वानुमान भी इसी पर निर्भर करता है।
क्या जीवित रहने की दर बढ़ाना संभव है, और मेटास्टेस की वृद्धि को कैसे रोका जाए? ये मुख्य प्रश्न हैं जो ऑन्कोलॉजी रोगियों को चिंतित करते हैं।
ऑन्कोलॉजिकल प्रक्रिया पर सर्जिकल प्रभावों को कई प्रकारों में विभाजित किया जा सकता है:
- कट्टरपंथी विधि, जब प्राथमिक घाव और क्षेत्रीय लिम्फ नोड्स पूरी तरह से हटा दिए जाते हैं;
- सशर्त रूप से कट्टरपंथी, जिसमें विकिरण और कीमोथेरेपी का अतिरिक्त उपयोग किया जाता है;
- यदि अन्य विधियां अप्रभावी हैं या उपयोग नहीं की जा सकतीं तो उपशामक। जीवन की गुणवत्ता बनाए रखने का लक्ष्य.
जब ट्यूमर समूह निष्क्रिय होता है (दुर्गम-पहुंच वाले स्थान पर स्थित होता है या महत्वपूर्ण संरचनाओं को प्रभावित करता है), और श्वसन या हृदय प्रणाली का विघटन देखा जाता है, तो कट्टरपंथी उपचार असंभव है।
इस मामले में यह लागू होता है विकिरण चिकित्सा. यह आपको निष्क्रिय घाव के आकार को कम करने और मेटास्टेस फैलने की संभावना को कम करने की अनुमति देता है। इसके अलावा, कीमोथेरेपी दवाएं निर्धारित की जाती हैं, जिन्हें अंतःशिरा या इंट्रा-धमनी के रूप में पाठ्यक्रमों में प्रशासित किया जाता है। वस्तुतः अनुपस्थित उपचार प्रभावमेटास्टेसिस के लिए "रसायन विज्ञान" से लेकर हड्डी संरचनाओं, मस्तिष्क या यकृत तक।
उपशामक विधि में, उपचार का उद्देश्य उन्मूलन करना है नैदानिक लक्षणएनाल्जेसिक दवाओं के नुस्खे से रोग। मनोचिकित्सा सत्र आयोजित किए जाते हैं, विषहरण चिकित्सा की जाती है, और, यदि आवश्यक हो, तो कुछ प्रकार के सर्जिकल हस्तक्षेप किए जाते हैं (नेफ्रो-, गैस्ट्रोस्टोमी)।
जिगर में मेटास्टेस
क्या कीमोथेरेपी से मेटास्टेस को रोकना संभव है?
आज, विकिरण और कीमोथेरेपी मेटास्टेस के प्रसार को रोकने और उनके विकास को रोकने के मुख्य तरीके हैं। बेशक, हालांकि, ड्रॉपआउट फॉसी की उपस्थिति में उपचार अधिक कठिन है आधुनिक दृष्टिकोणआपको जीवन को लम्बा करने और जीवन की गुणवत्ता में सुधार करने की अनुमति देता है।
डेटा की कमी चिकित्सीय तरीकेयह स्वस्थ कोशिकाओं को नुकसान पहुंचाता है, क्योंकि कीमोथेरेपी दवाओं की सटीक डिलीवरी हमेशा संभव नहीं होती है। इसके अलावा, कीमोथेरेपी के बाद लंबे समय तक रिकवरी होती है, क्योंकि दवाएं काफी जहरीली होती हैं और प्रतिरक्षा प्रतिक्रिया के दमन, अपच संबंधी विकारों की उपस्थिति, पुरानी विकृति का तेज होना और सामान्य भलाई में गिरावट का कारण बनती हैं।
कीमोथेरेपी कई प्रकार की होती है:
- जब गैर-सहायक दवाइयाँट्यूमर की मात्रा को कम करने के लिए सर्जरी से तुरंत पहले प्रशासित किया जाता है। इसके अलावा, दवाओं के प्रति कैंसर कोशिकाओं की दवा प्रतिक्रिया निर्धारित की जाती है।
- सहायक, जिसमें घातक बीमारी के पुन: विकास के जोखिम को कम करने और मेटास्टेसिस को रोकने के लिए सर्जरी के बाद "रसायन विज्ञान" का उपयोग किया जाता है।
- चिकित्सीय - मेटास्टेस के आकार और संख्या को कम करने के लिए।
घातक बीमारी के प्रत्येक स्थान और चरण के लिए कीमोथेरेपी और विकिरण आहार विकसित किए गए थे। हालाँकि, प्रत्येक मामले में कुछ बदलाव किए जा सकते हैं, क्योंकि रोगी के सामान्य स्वास्थ्य को ध्यान में रखना आवश्यक है।
साथ ही, यह ध्यान रखना आवश्यक है कि कोई व्यक्ति "रसायन विज्ञान" के पाठ्यक्रम को कैसे सहन करता है, क्योंकि घातक कोशिकाओं और संरचनाओं के खिलाफ लड़ाई के अलावा, हमें सहवर्ती विकृति विज्ञान के बारे में नहीं भूलना चाहिए। यदि थेरेपी सही ढंग से नहीं चुनी गई तो गंभीर दुष्प्रभाव हो सकते हैं।
कैंसर कोशिकाओं के प्रसार को रोकने के लिए, उभरते नैदानिक संकेतों पर ध्यान देते हुए, रोग प्रक्रिया का समय पर निदान करना आवश्यक है। हालाँकि, यदि ड्रॉपआउट फ़ॉसी वाले चरण की पहचान की गई है, तो परेशान न हों, क्योंकि विकसित योजनाओं का उपयोग करके मेटास्टेस को रोकना संभव है आधुनिक उपचार. मुख्य बात एक सक्षम डॉक्टर के हाथों में जाना है!
यह जानना महत्वपूर्ण है:
14 टिप्पणियाँ
ऐसा डॉक्टर कहां मिलेगा?
सवाल वही है: एक योग्य डॉक्टर कहां मिलेगा जिसमें मदद करने की इच्छा हो और विशुद्ध रूप से व्यापारिक रुचि न हो
नमस्ते तमारा. उन्होंने अभी तक आपका इलाज शुरू नहीं किया है और मुझे लगता है कि यह सर्वोत्तम के लिए है। मेरे पति का निदान बिल्कुल वैसा ही है और मेटास्टेसिस भी वैसा ही है। 25 दिसंबर को सब कुछ पता चल गया और उन्होंने कीमोथेरेपी लिखनी शुरू कर दी। हमने 3 कोर्स पूरे किए, जिसके बाद मेटास्टेस न केवल कम हुए, बल्कि बढ़े भी। सभी को प्रोटोकॉल के मुताबिक एक जैसी कीमोथेरेपी दी जाती है. व्यक्तिगत रसायन शास्त्र हासिल नहीं किया जा सकता. हम ओबनिंस्क में परामर्श के लिए गए, लेकिन वहां हमें बताया गया कि रसायन विज्ञान का कोर्स घर पर करना उचित होगा (हम पेट्रोपावलोव्स्क-कामचत्स्की से हैं और हमारे पास एक ऑन्कोलॉजी क्लिनिक है)। अब मरीज की हालत खराब हो गई है, और डॉक्टर अपने कंधे उचकाते हुए कहते हैं कि ऐसे संकेतकों के बाद हमें रसायन विज्ञान करना चाहिए, यह वर्जित है। अत: उन्होंने उसे ठीक कर दिया। हमने खुद इजराइल से संपर्क किया तो उन्होंने कहा कि केमिस्ट्री गलत तरीके से की गई है. उन्होंने मुझे व्यक्तिगत रसायन शास्त्र के निदान और चयन के लिए आमंत्रित किया। बहुत महँगा, लेकिन कम से कम आशा तो है। यह बर्बाद हुए समय के लिए अफ़सोस की बात है जब एक व्यक्ति, सही निदान के साथ, हम पर विश्वास कर सकता है रूसी चिकित्सा. समय बर्बाद न करें, इज़राइल या जर्मनी में क्लीनिक ढूंढें (लेकिन जर्मनी में यह और भी महंगा है), मैं दक्षिण कोरिया की अनुशंसा नहीं करता।
मेरे 2 दोस्त हैं जिन्हें कैंसर हो गया, एक कहीं नहीं गया, दूसरा इज़राइल चला गया, जहाँ उसने अपना बटुआ पूरी तरह से खाली कर दिया और मरने के लिए घर लौट आया, उसने कहा कि वहाँ आराम अतुलनीय था, और इलाज रूस जैसा ही था ! और वह मर गया। जो घर पर रहा उसका इलाज क्षेत्रीय क्लिनिक में हुआ, पैसे नहीं गिरे, लेकिन पहले से कम नहीं रहा! मैंने इंटरनेट पर एक प्रोफेसर के बारे में पढ़ा, उन्होंने तर्क दिया कि आज कैंसर से कोई मुक्ति नहीं है, ईमानदारी से कहूं तो बर्बाद हुए लोगों से आखिरी पैसा छीनना बंद करें! जीवन काल एक वर्ष से लेकर 5 वर्ष तक है, बस इतना ही।
मुझे फेफड़ों में मेटास्टेस के साथ मलाशय का कैंसर है और लीवर प्रभावित है। मुझे कैपेसिटाबाइन निर्धारित किया गया था और बस इतना ही। उन्होंने मुझसे कहा कि अब और इंतजार न करें. मैंने स्वयं इंटरनेट पर आहार का चयन किया; हमारे डॉक्टरों को इस पूर्ण उदासीनता के बारे में कोई जानकारी नहीं है। महीने में एक बार मैं प्रिस्क्रिप्शन के लिए जाता हूं और हमेशा एक अलग डॉक्टर होता है। वे निदान पूछते हैं और नुस्खा लिख देते हैं, बस इतना ही। मैंने व्लादिवोस्तोक में एफईएफयू मेडिकल सेंटर में कोटा में प्रवेश किया और फरवरी मार्च की योजना बनाई। मार्च ख़त्म हो रहा है और सन्नाटा है. मैंने यह पता लगाने की दो बार कोशिश की कि मुझे कौन सा ऑर्डर नहीं मिल सका। वे आपको एक कार्यालय से दूसरे कार्यालय भेजते हैं। कुछ पता नहीं चला, दूसरा प्रयास असफल रहा। जानकारी इतनी बंद है कि ऐसा लगता है कि यह किसी राजकीय रहस्य से कम नहीं है। व्लादिवोस्तोक में वे हमारे साथ इसी तरह व्यवहार करते हैं। मृत्यु दर बहुत अधिक है, ऐसा लगता है कि सुदूर पूर्व नष्ट हो रहा है। डॉक्टरों तक पहुंचना असंभव है। मेरी मदद करें, मैं आपकी सलाह के लिए आभारी रहूंगा
तमारा! शुभ दोपहर हमने सेंट पीटर्सबर्ग में रूस के संघीय राज्य बजटीय संस्थान, रूसी संघ के स्वास्थ्य मंत्रालय के रेडियोलॉजी और सर्जिकल टेक्नोलॉजीज के वैज्ञानिक केंद्र में इलाज कराया। वहां, कई लोग, उपचार के लिए कोटा की प्रतीक्षा किए बिना (और कुछ मामलों में इसकी आवश्यकता नहीं है, उपचार अनिवार्य चिकित्सा बीमा के तहत किया जाता है), आए, इस संस्थान के डॉक्टरों के साथ भुगतान परामर्श लिया (रूबल से), और फिर उनकी सिफ़ारिशों के साथ वे अपने ऑन्कोलॉजिस्ट के पास आए और, संस्थान के साथ समझौते में (वे स्वयं लिखते हैं कि वे किस समय उपचार स्वीकार कर सकते हैं) एक रेफरल लिया। वहां हमने लीवर कीमोएम्बोलाइज़ेशन के 8 कोर्स पूरे किए (सब कुछ मुफ़्त है)। हमारे पास एक कोटा था, हमें इसे तत्काल छोड़ना पड़ा। सभी डॉक्टर और कर्मचारी बहुत मिलनसार हैं, वे आपका परिवार की तरह स्वागत करते हैं, एक भी अभद्र शब्द नहीं बोलते। इस संस्थान को इंटरनेट पर खोजें। वहां कॉल करने का प्रयास करें. वहां हमारी मुलाकात ऐसे कई लोगों से हुई जो ठीक इसी तरह इलाज के लिए वहां पहुंचे थे. यहाँ तक कि स्वयं डॉक्टर भी (आर्कान्जेस्क से, और सुदूर पूर्व, क्रास्नोडार से) इसे आज़माएँ, कॉल करें। हम अपना इलाज भी स्वयं करते हैं; हम अधिकतर सभी दवाएँ और आहार भी इंटरनेट पर पाते हैं। मरमंस्क. आपका स्वास्थ्य अच्छा रहे! समय बर्बाद मत करो!
तमारा, मास्को जाओ। मास्को शहर के अस्पताल N62 में। वहां वास्तविक विशेषज्ञ हैं जो अपना व्यवसाय जानते हैं। वे कभी भी सलाह से इनकार नहीं करेंगे और नैतिक समर्थन प्रदान करेंगे। वे तुम्हें आशा देंगे. दुर्भाग्य से, मेरे पति को भी कैंसर है और हम व्लादिवोस्तोक से हैं। जब सी.टी. स्कैन से पता चला कि यह बुरा है, तो निदानकर्ता ने उससे कहा - वसीयत लिख दो कि इसके बारे में कुछ नहीं किया जा सकता। और अस्पताल नंबर 62 के डॉक्टरों ने कहा: वे (डॉक्टर) वहां भगवान हैं, लोगों के भाग्य का फैसला करते हैं, मामला आसान नहीं है, लेकिन हम लड़ेंगे। इलाज का भुगतान किया जाता है, लेकिन वहां कोई व्यवसायी नहीं हैं। , और असली डॉक्टर।
नमस्ते तमारा. दुर्भाग्य से, मुझे 2015 में भी इसी बीमारी का सामना करना पड़ा। निदान होने के बाद, मुझे स्वयं उपचार शुरू करने में कठिनाई का सामना करना पड़ा, साथ ही बीमारी के मनोवैज्ञानिक पहलुओं का भी सामना करना पड़ा, हालाँकि मैं स्वयं एक चिकित्सक हूँ। निराश होने की जरूरत नहीं है, हमें बीमारी से लड़ने के तरीके तलाशने की जरूरत है।' एक प्रकार के कार्सिनोमा के लिए कुछ उपचार प्रोटोकॉल हैं, यहां तक कि मेटास्टेस वाले ट्यूमर के लिए भी। आपको वास्तव में एक अच्छे ऑन्कोलॉजिस्ट की तलाश करने की ज़रूरत है।
फिलहाल, ऑन्कोलॉजी से निपटने के संयुक्त तरीकों ने खुद को प्रभावी दिखाया है। दुर्भाग्य से, नवीनतम उपकरण और दवा से इलाज, मुझे पता है, केवल मॉस्को और सेंट पीटर्सबर्ग में।
एक मरीज और एक चिकित्सक के रूप में, मैं 81 साल की एक महिला से मिला, जो 1998 से मेटास्टेस से पीड़ित थी, 67 साल की एक महिला, जो 2001 से मेटास्टेस से पीड़ित थी, 50 साल की एक महिला, जो 2007 से मेटास्टेस से पीड़ित थी। और कई अन्य लोग जो संघर्ष कर रहे हैं, उपचार कर रहे हैं और पूर्ण जीवन जी रहे हैं। कैंसर कोई मौत की सजा नहीं है, यह एक ऐसी बीमारी है जिसका इलाज होना चाहिए और इसके साथ ही जीना चाहिए।
आप पर विश्वास और आत्मा की ताकत।
नमस्ते व्लादिमीर! मैं इस अच्छे ऑन्कोलॉजिस्ट को कहां ढूंढ सकता हूं? जीवनकाल में समय मिनटों में बीत जाता है। एक अच्छे डॉक्टर की सिफारिश करें! यदि आप इस समस्या का सामना करते हैं, तो क्या इसका मतलब है कि आपको एक डॉक्टर मिल गया है? और "उपचार" के तरीके, हालांकि वे कहते हैं कि इसे ठीक नहीं किया जा सकता है। यह आसान है एक डॉक्टर के रूप में आपको एक अच्छा ऑन्कोलॉजिस्ट ढूंढना होगा। बेशक, आपको अच्छे पैसे की भी आवश्यकता है। यदि आप उपचार के बारे में अपना ज्ञान और एक अच्छे डॉक्टर का पता साझा कर सकते हैं, तो कृपया। मैं लंबे समय तक जीना चाहता हूं.! आपकी समझ के लिए धन्यवाद! यदि आपके पास इच्छा और अवसर है, तो मुझे ई-मेल द्वारा लिखें.:.
नमस्ते, व्लादिमीर। हमारी माँ बीमार पड़ गईं, वह 71 वर्ष की हैं, स्तन कैंसर फेफड़ों में कई मेटास्टेसिस के साथ, दो पसलियों में और दो रीढ़ में, सामान्य तौर पर 4 चरणों में। डॉक्टरों को बिल्कुल भी परवाह नहीं है, वे अपने पैर खींचते हैं, वे एक परीक्षा लिखते हैं और फिर दूसरी, 2 महीने बीत चुके हैं, और अभी तक कोई परामर्श नहीं दिया गया है, कोई उपचार निर्धारित नहीं किया गया है। यह पता चला है कि एक व्यक्ति जीवन भर रहता था, काम करता था और एक सभ्य नागरिक था, लेकिन बुढ़ापे में राज्य को उसकी बिल्कुल भी आवश्यकता नहीं थी। हम मरमंस्क क्षेत्र में रहते हैं। हम निदान के लिए मरमंस्क शहर जाते हैं। हम आपसे एक सक्षम ऑन्कोलॉजिस्ट ढूंढने में मदद करने के लिए कहते हैं। हमारे मामले के प्रति उदासीन न रहें. हमारा मानना है कि हमारी मां जैसे मरीज़ भी ठीक हो सकते हैं. कृपया ईमेल से लिखें. पता: । धन्यवाद।
नमस्ते, केवल रसायन शास्त्र ही आपकी सहायता करेगा। हड्डियों के लिए, ज़ोलेड्रोनिक एसिड और फेफड़ों के लिए, कीमोथेरेपिस्ट को कीमोथेरेपी का चयन करना होगा। यदि आप विकलांग हैं तो ये दवाएं आपको निःशुल्क दी जानी चाहिए। रसायन शास्त्र के साथ ही इंगारोन के साथ रेफनॉट को इंजेक्ट करने का प्रयास करें। इंटरनेट पर उनके बारे में पढ़ें। यह स्तन कैंसर में बहुत मदद करता है, लेकिन यह बहुत महंगा है - लगभग 35 हजार प्रति माह। भवदीय, मरीना /अमेज़ॅन/
सेंट पीटर्सबर्ग में इलाज करवाएं। पेट्रोव रिसर्च इंस्टीट्यूट में, रसायनज्ञ टकाचेंको।
मुझे नहीं पता कि क्या करूं, 2016 में सर्जरी हुई, किडनी का कैंसर हटा दिया गया, अब स्तन कैंसर सर्जरी के लिए तैयार हो रहा है, मेटास्टेसिस, लिवर, अग्न्याशय, रीढ़ की हड्डी, मैं सर्जरी और कीमोथेरेपी न कराने के बारे में सोच रही हूं - कोई फायदा नहीं, मेरी मां 57 वर्ष की आयु में मृत्यु हो गई - कीमोथेरेपी के साथ स्तन कैंसर।
यह कठिन है, और धन्यवाद, मेरी मां एक साल तक पीठ दर्द से पीड़ित रही, और अब मुझे पता चला है कि यह चरण 4 है... मैं 23 साल का हूं, देखभाल करने आया हूं, हमने पढ़ा है कि इंजेक्शन हैं साल में एक बार देने की ज़रूरत है और वे बीमारी को रोकते हैं, अब हम उनकी तलाश कर रहे हैं, हमारे डॉक्टरों ने इंडोस्कोपी करने से इनकार कर दिया, हालांकि हमें करना पड़ा, सभी परीक्षण सामान्य थे, लेकिन हमें ऑस्टियोपोरोसिस का भी निदान किया गया था, और डॉक्टरों ने मेटास्टेसिस के लिए सब कुछ लिख दिया, हालाँकि केवल दो मामलों में... कैसे? हमारे साथ कैसा व्यवहार किया जाता है? साथ दर्द सिंड्रोमऔर एक अपाहिज व्यक्ति को विदेश ले जाया गया? व्लादिमीर, आपने अपने पेज का लिंक क्यों नहीं छोड़ा!
एक टिप्पणी जोड़ें उत्तर रद्द करें
श्रेणियाँ:
साइट पर जानकारी केवल सूचनात्मक उद्देश्यों के लिए प्रस्तुत की गई है! कैंसर के इलाज के लिए वर्णित तरीकों और नुस्खों का उपयोग स्वयं और डॉक्टर की सलाह के बिना करने की अनुशंसा नहीं की जाती है!
कीमोथेरेपी के बाद, मेटास्टेस पूरी तरह से गायब हो सकते हैं
क्या मेटास्टेस गायब हो सकते हैं?
निष्कासन कैंसर के उपचार के समानांतर किया जाता है, और रोग का परिणाम इसकी प्रभावशीलता पर निर्भर करता है। मेटास्टेस पैथोलॉजी के केंद्र हैं जो एक या अधिक, एक विशिष्ट अंग में ट्यूमर प्रक्रिया से दूरी पर स्थित होते हैं।
पहले से ही मेटास्टेसाइज हो चुकी पैथोलॉजिकल प्रक्रिया को रोकना अधिक कठिन है, लेकिन संभव है। ऐसा करने के लिए, वे ट्यूमर प्रक्रिया के मुख्य फोकस को शल्य चिकित्सा से हटाने के बाद विकिरण चिकित्सा और कीमोथेरेपी उपचार का सहारा लेते हैं। अधिकतर उनका स्थानीयकरण मस्तिष्क और यकृत में होता है।
विकिरण चिकित्सा: दुष्प्रभाव
घातक बीमारियों के साथ दर्द और शरीर की सामान्य थकावट भी होती है। रोगी का वजन, भूख, जीवन में रुचि कम हो जाती है। कैंसर जैसी बीमारी से कोई भी अछूता नहीं है।
विशेष जोखिम वाले लोग हैं: आनुवंशिक प्रवृत्ति वाले। कमजोर प्रतिरक्षा प्रणाली के साथ। अस्वास्थ्यकर जीवनशैली अपनाना। इसके लिए काम कर रहे हैं हानिकारक स्थितियाँश्रम।
जिन्हें कोई यांत्रिक चोट आई हो।
रोकथाम के उद्देश्य से, आपको वर्ष में एक बार किसी चिकित्सक से जांच करानी चाहिए।
क्या कीमोथेरेपी मेटास्टैटिक कैंसर के लिए प्रभावी है?
स्वाभाविक रूप से, कीमोथेरेपी दवाएं लेने से दुष्प्रभाव नहीं हो सकते।
उनमें से बहुत सारे हैं और वे इतने गंभीर हैं कि कभी-कभी आपको इस उपचार को रोकना पड़ता है।
सबसे आम में से दुष्प्रभावनिम्नलिखित पर प्रकाश डाला जाना चाहिए: सामान्य कमजोरी, अनिद्रा, भूख की कमी, वजन में कमी, स्मृति हानि, पूर्ण या आंशिक गंजापन, मतली, उल्टी, आवधिक पेट दर्द, यकृत की समस्याएं, पीलिया की उपस्थिति, पेशाब विकार, तंत्रिका तंत्र में व्यवधान .
क्या कैंसर के इलाज के लिए कीमोथेरेपी पर भरोसा किया जा सकता है?
यह तथ्य 10 वर्षों से अधिक समय से ज्ञात है। स्तन कैंसर से पीड़ित महिलाओं की कीमोथेरेपी के बिना की तुलना में कीमोथेरेपी से मरने की संभावना अधिक होती है (एलन लेविन, एमडी)।
कैंसर विशेषज्ञ, फ्रांसीसी प्रोफेसर चार्ल्स मैथ्यू ने कहा: “अगर मुझे कैंसर हो गया, तो मुझे किसी भी परिस्थिति में नियमित कैंसर केंद्र में इलाज नहीं करना पड़ेगा। कैंसर रोगी के बचने की संभावना ऐसे केंद्र से बहुत दूर है।”
ऑन्कोलॉजी में विश्व में अग्रणी जर्मनी से उत्साहवर्धक समाचार।
क्या मेटास्टेस दूर हो सकते हैं?
मेटास्टेसिस (मेटास्टेसिस - ग्रीक से। फेफड़ों में गुर्दे के कैंसरयुक्त ट्यूमर के मेटास्टेसिस। शुभ संध्या!
पिताजी को फेफड़ों में मेटास्टेस के साथ किडनी कैंसर (28 मिमी ट्यूमर) का पता चला था। हालाँकि, इसमें संदेह है, क्योंकि मेरे पिता 2004 से सारकॉइडोसिस से पीड़ित हैं। नीचे सीटी परिणाम हैं। किडनी निकालने की सर्जरी के दौरान फेफड़ों की कोई बायोप्सी नहीं ली गई।
उन्होंने कहा कि यह इम्यूनोथेरेपी के एक कोर्स के बाद दिखाई देगा। अब पिताजी की कीमोथेरेपी चल रही है: रीफेरॉन 5 मिलियन।
अपडेट की सदस्यता लें
अपडेट की सदस्यता लें
प्रशासन से संवाद
कई प्रकार के त्वचा ट्यूमर या तो स्वास्थ्य के लिए पूरी तरह से सुरक्षित हैं या आसपास के ऊतकों को नुकसान पहुंचा सकते हैं और यहां तक कि मानव जीवन के लिए भी खतरा पैदा कर सकते हैं।
पुरानी कीमत₽से₽प्रमोशन
विधि, जिसे शॉक वेव थेरेपी कहा जाता है, का उपयोग मस्कुलोस्केलेटल रोगों और मस्कुलोस्केलेटल प्रणाली के किसी भी रोग के इलाज के लिए किया जाता है।
पुरानी कीमत₽₽ प्रमोशन
कैंसर की जांच के लिए आगे की सूक्ष्म जांच के लिए शरीर से कोशिकाओं या ऊतकों को निकालने की प्रक्रिया
पुरानी कीमत₽₽ प्रमोशन
मेटास्टेस की रसायन शास्त्र
लक्षण
मेटास्टेस का निदान
इसके लिए मरीज को रक्तदान भी करना चाहिए जैविक विश्लेषण. बात यह है कि जब शरीर में ट्यूमर होता है तो खून में एक खास तरह का प्रोटीन रिलीज होता है।
मेटास्टेस का ठीक से इलाज कैसे करें?
क्या कीमोथेरेपी मेटास्टेस को खत्म कर सकती है?
आज, कीमोथेरेपी मेटास्टेस के इलाज की मुख्य विधि है। बेशक, कैंसर के बाद के चरणों में, उपचार में देरी होती है, और कभी-कभी यह केवल व्यक्ति के जीवन को लम्बा खींचने में ही सफल होता है।
आगे की सूक्ष्म जांच के लिए शरीर से कोशिकाओं या ऊतकों को निकालने की प्रक्रिया
पुरानी कीमत₽₽ प्रमोशन
मस्कुलोस्केलेटल रोगों और मस्कुलोस्केलेटल प्रणाली के किसी भी रोग का उपचार
सिर्फ एक महीने में ढेर सारे मेटास्टेस!
अब क्या हो?
सिर्फ एक महीने में ढेर सारे मेटास्टेस! अब क्या हो?
मे भी दायां फेफड़ा 10*9 मिमी तक के कई एमटीएस फ़ॉसी की उपस्थिति नोट की गई है। बाएं फेफड़े में 7*6 मिमी तक के एकल फ़ॉसी हैं।
इंट्राथोरेसिक लिम्फ नोड्स भी बढ़े हुए हैं: प्रीवास्कुलर, पैराट्रैचियल, ट्रेकोब्रोनचियल, द्विभाजन, दाएं और बाएं ब्रोंकोपुलमोनरी।
क्या मेटास्टेस दूर हो सकते हैं?
ऑन्कोलॉजिस्ट से ऑनलाइन परामर्श
पूरी दुनिया में (केवल रूस में ही नहीं), कोलन कैंसर के मेटास्टेस के लिए कीमोथेरेपी का उपयोग किया जाता है, जो वास्तव में रोगियों के जीवन को लम्बा खींच सकता है और इसकी गुणवत्ता में सुधार कर सकता है। हालाँकि, कीमोथेरेपी के विकास के साथ, एक और बारीकियाँ सामने आई हैं! यदि कीमोथेरेपी अत्यधिक प्रभावी है (जो इसके आहार और ट्यूमर संवेदनशीलता से निर्धारित होती है), तो एक स्पष्ट एंटीट्यूमर प्रभाव (मेटास्टेसिस की संख्या और आकार को कम करना) प्राप्त करना संभव है, इसके बाद कट्टरपंथी सर्जरीउन्हें हटाने के लिए.
घातक ट्यूमर के मेटास्टेसिस और पुनरावृत्ति
एक ट्यूमर के बढ़ने के साथ जिसका पर्याप्त या समय पर उपचार नहीं हुआ है, बड़ी संख्या में रोगियों में पास और दूर के अंगों में माध्यमिक ट्यूमर नोड्स विकसित होते हैं - मेटास्टेस।
घातक ट्यूमर के मेटास्टेस अक्सर बाद के चरणों में इस बीमारी को जटिल बना देते हैं। लेकिन कुछ मामलों में, शुरुआती चरण में भी ट्यूमर पहले से ही तत्काल या दूर में मेटास्टेस बना लेते हैं लसीकापर्वया अंग.
मेटास्टेस पूरी तरह से गायब हो गए हैं, भगवान का शुक्र है!
प्रभु यीशु आज लोगों को कैंसर और अन्य ट्यूमर से कैसे ठीक करते हैं, इसकी गवाही। कैंसर, ट्यूमर, सिस्ट, वृद्धि, यह यीशु के लिए कोई समस्या नहीं है - यीशु अब ठीक करते हैं और उद्धार करते हैं।
पिछले जून में, मैं गलती से किसी ऐसी बीमारी के कारण अस्पताल पहुँच गया जो बिल्कुल भी भयानक नहीं थी और मुझे एक बहुत ही जटिल ऑपरेशन से गुजरना पड़ा, जिसमें लगभग 5 मिनट लगे। लेकिन इस ऑपरेशन के दौरान, डॉक्टर ने कुछ अजीब ट्यूमर देखा, उन्होंने उसमें से एक चुटकी ली और इसे हिस्टोलॉजी (कैंसर कोशिकाओं की उपस्थिति के लिए अध्ययन) के लिए भेजा, और 10 दिनों के बाद मुझे इस खबर से 'खुशी' हुई कि अध्ययनों ने इसकी पुष्टि की है कैंसर कोशिकाओं की उपस्थिति.
कैंसर के विभिन्न रूपों में मेटास्टेस
मेटास्टेस क्या हैं? उनका क्या कारण है? कैंसर मेटास्टेस के निदान के कौन से तरीके मौजूद हैं? मेटास्टेस खतरनाक क्यों हैं? उनका इलाज कैसे किया जा सकता है? मेटास्टेसिस के साथ कैंसर का इलाज करना कहाँ बेहतर है - मॉस्को, इज़राइल या जर्मनी में? - यूरोपीय क्लिनिक के चिकित्सा निदेशक, रूसी सरकार पुरस्कार के विजेता, चिकित्सा विज्ञान के उम्मीदवार, बोरिस यूरीविच बोब्रोव, इन और अन्य सवालों के जवाब देते हैं।
मेटास्टेसिस (मेटास्टेसिस - ग्रीक से।
गुर्दे का कैंसर फेफड़ों में मेटास्टेसिस करता है
शुभ संध्या! पिताजी को फेफड़ों में मेटास्टेस के साथ किडनी कैंसर (28 मिमी ट्यूमर) का पता चला था। हालाँकि, इसमें संदेह है, क्योंकि मेरे पिता 2004 से सारकॉइडोसिस से पीड़ित हैं। नीचे सीटी परिणाम हैं।
किडनी निकालने की सर्जरी के दौरान फेफड़ों की कोई बायोप्सी नहीं ली गई। उन्होंने कहा कि यह इम्यूनोथेरेपी के एक कोर्स के बाद दिखाई देगा। अब पिताजी की कीमोथेरेपी चल रही है: रीफेरॉन 5 मिलियन यूनिट। डॉक्टरों ने कहा कि फरवरी में सीटी स्कैन की मॉनिटरिंग की जाएगी.
क्या मेटास्टेस गायब हो सकते हैं?
मेरी राय में, आधुनिक चिकित्सा की समस्याएं इस तथ्य में निहित हैं कि विशेषज्ञों ने किसी बीमारी के लक्षणों की पहचान करना सीख लिया है, और कभी-कभी सफलतापूर्वक बीमारी का सामना भी कर लेते हैं, लेकिन दुनिया के उपचार के दिग्गज अभी भी विश्वसनीय रूप से यह नहीं समझ सकते हैं कि इसका कारण क्या है या वह क्या है भयानक रोग.
इन्हीं अज्ञात बीमारियों में से एक है कैंसर। और कोई मानव शरीर में इसकी उपस्थिति के कारणों के बारे में अंतहीन बहस कर सकता है, लेकिन कभी-कभी रोगी के पास चिकित्सा चर्चा के समाधान की प्रतीक्षा करने के लिए पर्याप्त समय नहीं होता है, क्योंकि घातक नवोप्लाज्म अपनी सीमाओं का विस्तार करना शुरू कर देता है और, इसके लिए धन्यवाद मेटास्टेसिस की क्षमता, व्यापक क्षेत्रों में फैलती है।
क्या मेटास्टेस दूर हो सकते हैं?
अक्सर मरीज़ों के रिश्तेदारों और यहाँ तक कि डॉक्टरों से भी सुना जाता है: "दुर्भाग्य से, मदद के लिए कुछ नहीं किया जा सकता - मरीज़ के लीवर में ट्यूमर मेटास्टेसिस है।" क्या ऐसा है, क्या इस मामले में दवा सचमुच शक्तिहीन है? हमने मैनेजर से इस बारे में बताने को कहा शल्य चिकित्सा विभागरूसी ऑन्कोलॉजिकल के यकृत और अग्न्याशय के ट्यूमर वैज्ञानिक केंद्रउन्हें। एन.एन. ब्लोखिन RAMS, प्रोफेसर, मेडिसिन के डॉक्टर।
स्तन कैंसर चरण 4
आपकी सास कहाँ रहती हैं? ग्रामीण इलाकों में? आप परीक्षा प्रक्रिया में देरी क्यों कर रहे हैं? एक्स-रे, सीटी - क्या आपने यह किया? सिद्धांत रूप में, ऐसे रोगियों के लिए मानक अवलोकन और परीक्षा।
यहां एक भी नुस्खा नहीं है. रोग की प्रगति हर किसी के लिए अलग-अलग होती है, यह रोगी की सामान्य स्थिति, प्रतिरक्षा पर, रोगी की मनो-भावनात्मक स्थिति पर निर्भर करती है। मेरी सास का भी यही निदान है। 7 साल पहले इस खबर ने हमें चौंका दिया था.
कैंसर दूर हुआ
मेरे पति का ऑपरेशन किया गया और प्रोस्टेट और मलाशय के घातक ट्यूमर हटा दिए गए। हिस्टोलॉजी ने कहीं भी मेटास्टेस प्रकट नहीं किया। आपको कैसे पता चलेगा कि वे वास्तव में गायब हैं - या यदि वे समय के साथ प्रकट हो सकते हैं? ल्यूडमिला च-वा, प्रश्न ईमेल द्वारा पूछा गया था। मेल.
स्पर्शोन्मुख रोगियों में रेडिकल प्रोस्टेटक्टोमी के बाद, एक विशिष्ट चिकित्सा इतिहास, पीएसए स्तर निर्धारण और डिजिटल रेक्टल परीक्षा की सिफारिश की जाती है।
क्या कीमोथेरेपी के बाद मेटास्टेस गायब हो सकते हैं?
रोग, औषधि अनुभाग में, प्रश्न यह है कि कीमोथेरेपी (स्तन कैंसर) के बाद वर्षों के बाद मेटास्टेस क्यों दिखाई दे सकते हैं। क्या कैंसर को पूरी तरह ठीक करना सचमुच असंभव है? लेखक लेनोचका द्वारा पूछा गया, आप जानते हैं कि सबसे अच्छा उत्तर है खैर, स्तन कैंसर का उपचार काफी हद तक इसके प्रकार और चरण पर निर्भर करता है, पहले चरण में, कट्टरपंथी सर्जरी के बाद, कीमोथेरेपी या विकिरण की बिल्कुल भी आवश्यकता नहीं होती है, पूर्ण होने की संभावना होती है इलाज 90% से ऊपर है. केवल बाद के चरणों में ही यह आवश्यक है संयोजन उपचार. यदि मुख्य विधि केवल कीमोथेरेपी है, तो यह कैंसर का एक बहुत ही उन्नत चरण है और पूर्ण इलाज की संभावना है, लेकिन काफी कम है। इसके अलावा, यदि कैंसर हार्मोन-संवेदनशील है, तो कीमोथेरेपी के पाठ्यक्रमों के बाद, एंटीस्ट्रोजेन का दीर्घकालिक, दीर्घकालिक उपयोग काफी प्रभावी होता है, जो स्थानीय और दूर (मेटास्टेसिस) दोनों में पुनरावृत्ति के जोखिम को कम करता है।
लेकिन कैंसर का इलाज करना मुश्किल है, क्योंकि जब कीमोथेरेपी की आवश्यकता होती है, तो यह पहले से ही कैंसर के उन्नत चरण में होता है, ट्यूमर ऊतक, क्षेत्रीय लिम्फ नोड्स को नुकसान, पहले से ही कई लाखों असामान्य कोशिकाओं से बना होता है, और संभावना है कि कीमोथेरेपी उन्हें मार देगी। सब कुछ तेजी से घटता है, जितनी कम कैंसर कोशिकाएं होंगी, उन्हें मारना उतना ही आसान होगा, और जब उनमें से बहुत सारे होंगे, तो यह संभावना नहीं है कि आप सब कुछ मार पाएंगे, लेकिन आप ट्यूमर की पुनरावृत्ति में देरी कर सकते हैं या लंबे समय तक मेटास्टेस।
क्षमा करें, नहीं, मैं इससे बच नहीं सकता।
यदि आप अपनी कोशिकाओं को किसी और चीज़ में बदलते हैं।
क्योंकि यह रेंगने वाली गंदगी है। रक्त प्रवाह के साथ आगे बढ़ता है... और कोई नहीं जानता कि अगली बार यह कहाँ दिखाई देगा।
इसे ठीक नहीं किया जा सकता, लेकिन रोका जा सकता है।
यह चिकित्सा गोपनीयता. अमेरिकन मेडिकल एसोसिएशन से संपर्क करने का प्रयास करें।
नहीं, आप इसका इलाज नहीं कर सकते, आप केवल इसकी घटना को रोकने का प्रयास कर सकते हैं।
कैंसर एक ऑटोइम्यून बीमारी है! क्या इसका मतलब यह है कि यह तब होता है जब आपकी प्रतिरक्षा प्रणाली कमजोर हो जाती है? कीमोथेरेपी से आप केवल अपनी प्रतिरक्षा को और भी कमजोर करते हैं! रिलैप्स हमेशा होता है। सत्य की खातिर, यह बताना आवश्यक है कि हर किसी की अवधि अलग-अलग होती है - 1 वर्ष से 15 वर्ष तक! लेकिन, किसी कारण से, मैं हमेशा जीना चाहता हूँ!! ! इसलिए यह आपके हार्मोनल-प्रतिरक्षा प्रणाली को ठीक करने और लंबे समय तक और स्वस्थ रहने के लिए कीमोथेरेपी या आरटी पर स्विच करने से अधिक स्मार्ट है।
मैं यहां दो बहुत ही सक्षम उत्तर देखता हूं, जिसके बाद यदि आप विशेषज्ञ नहीं हैं तो शायद ही कुछ कहने लायक है। स्टास और बोगडान, आपके उत्तरों के लिए धन्यवाद, वे इस बीमारी के बारे में मेरी अवधारणाओं से मेल खाते हैं, क्योंकि आज कुछ लोग "ऊपर से उड़ने वाली ईंट" के बारे में नहीं सोचते हैं।
मैं शायद स्टास से सहमत हूं। मोटे तौर पर.. । लेकिन मैं बोगदान से पूछूंगा, कॉमरेड, क्या आप जानते भी हैं कि यह क्या है? स्व - प्रतिरक्षी रोग? या क्या वे केवल सुंदरता के लिए यह शब्द यहां लाए थे? ऑटोइम्यून प्रक्रियाओं में, स्वयं का रोग प्रतिरोधक तंत्रकिसी अंग या अंग की कोशिकाओं को विदेशी पदार्थ समझकर उसे नष्ट करना शुरू कर देता है। और ऐसी स्थिति में, सामान्य तौर पर प्रतिरक्षा प्रतिक्रिया को उत्तेजित करना पूरी तरह से बेकार है।
और निःसंदेह इसका ऑन्कोलॉजी से कोई लेना-देना नहीं है।
हां, कमजोर प्रतिरक्षा की पृष्ठभूमि के खिलाफ एक ट्यूमर प्रक्रिया हो सकती है, और प्रतिरक्षा में गिरावट से पहले से निष्क्रिय मेटास्टेस की अभिव्यक्ति हो सकती है। लेकिन आपने जो लिखा है वह एक रूसी कहावत की विशेषता है: "मैंने एक घंटी सुनी, लेकिन मुझे नहीं पता कि वह कहाँ है।"
किसी भी कैंसर का इलाज बहुत कठिन और लंबी प्रक्रिया होती है। संभावनाएँ काफी हद तक उपचार की शीघ्र शुरुआत पर निर्भर करती हैं, और यदि ट्यूमर पहले से ही मेटास्टेसिस करना शुरू कर चुका है, तो ज्यादातर मामलों में हम अपरिहार्य में कम या ज्यादा लंबी देरी के बारे में ही बात कर सकते हैं... और कीमोथेरेपी, दुर्भाग्य से, रामबाण नहीं है।
लेकिन मुझे ऐसा लगता है कि यह प्रश्न महिलाओं के लिए खुला रहता है!
सभी ने बात की, होशियार हो गए और शांत हो गए... लेकिन उसकी आत्मा में यह उसके लिए कठिन हो सकता है...
मैंने अभी पूछा (प्रश्न दोबारा पढ़ें)... सच? क्या आपने अपने उत्तरों में "वैज्ञानिक मूर्खता" देखी? उसे प्रतिशत में कोई दिलचस्पी नहीं है या कौन किस स्थिति में कितना खर्च करता है, उसे किसी की ओर मुड़ने की ज़रूरत नहीं है...
मैंने एक भी उत्तर नहीं देखा जो स्पष्ट रूप से उत्तर प्रदान करता हो। उदाहरण के लिए: मैं इस विषय पर काम कर रहा हूं और यह बात मैं विश्वास के साथ कह सकता हूं। "।" सरल शब्दों में.
मैं आपको ईमेल से लिखूंगा. डिब्बा। यदि उत्तर वास्तव में आपकी रूचि रखता है। 🙁
मैंने डिवाइस के बारे में पढ़ा - घरेलू विकास, मैं खरीदना चाहता हूँ, ये वेबसाइट है -
कोलाइडल सिल्वर - एलर्जी का कारण नहीं बनता, सुरक्षित है। .
आयोडीन के लिए - सूखे समुद्री शैवाल - फार्मेसी में।
मधुमक्खी पराग में लगभग सभी विटामिन पाए जाते हैं - यदि आपको शहद से एलर्जी नहीं है।
पढ़ें, सावधान और स्वस्थ रहें:
पिघला हुआ पानी पियें, स्वयं परीक्षण करें - जहाँ पिघले पानी को प्रोटियम कहा जाता है। विधि इस प्रकार है: फ़िल्टर किए गए या नियमित नल के पानी के साथ एक इनेमल पैन को रेफ्रिजरेटर के फ्रीजर में रखा जाना चाहिए। 4-5 घंटे के बाद आपको इसे बाहर निकालना होगा। पानी की सतह और पैन की दीवारें पहले से ही पहली बर्फ से ढकी हुई हैं। इस पानी को दूसरे पैन में डालें. खाली पैन में जो बर्फ बची रहती है, उसमें भारी पानी के अणु होते हैं, जो सामान्य पानी की तुलना में +3.8 0C पर पहले जम जाता है। ड्यूटेरियम युक्त इस पहली बर्फ को फेंक दिया जाता है। और हमने पानी वाले पैन को वापस फ्रीजर में रख दिया। जब इसमें पानी दो-तिहाई जम जाता है, तो हम बिना जमे पानी को निकाल देते हैं - यह "हल्का" पानी होता है, इसमें सभी रसायन और हानिकारक अशुद्धियाँ होती हैं। और कड़ाही में जो बर्फ बची रहती है वह प्रोटियम पानी है, जो मानव शरीर के लिए आवश्यक है। यह अशुद्धियों और भारी पानी से 80% शुद्ध होता है और इसमें प्रति लीटर तरल में 15 मिलीग्राम कैल्शियम होता है। आपको इस बर्फ को कमरे के तापमान पर पिघलाना है और पूरे दिन इस पानी को पीना है।
पिघले पानी के बाहरी उपयोग के लिए भी नुस्खे हैं। सरगर्म स्वस्थ छविजीवन, लोगों के आविष्कारक वी. ममोनतोव ने पिघले पानी के विशेष गुणों के बारे में जानकर, पिघले पानी से मालिश करने की एक विधि का आविष्कार किया - "तालित्सा"। उन्होंने पिघले पानी में सेंधा नमक, जिसमें सभी महत्वपूर्ण सूक्ष्म तत्व होते हैं, और थोड़ा सा सिरका मिलाया, और इस घोल का उपयोग त्वचा पर मालिश करने के लिए किया। और "चमत्कार" शुरू हुआ। इसके बारे में वह इस प्रकार लिखते हैं: “कई बार रगड़ने के बाद, दिल, जो लगातार झुनझुनी, शूटिंग, तेज दर्द की याद दिलाता था, ने मुझे परेशान करना बंद कर दिया, पेट की कार्यप्रणाली में सुधार हुआ और नींद सामान्य हो गई। वे नसें जो पहले पैरों और भुजाओं पर रस्सियों और रस्सियों की तरह उभरी हुई थीं, गायब होने लगीं। चयापचय के सामान्य होने के बाद, त्वचा के करीब स्थित वाहिकाएँ ठीक होने लगीं। चेहरे और शरीर की त्वचा स्वयं लचीली, मुलायम, कोमल हो गई, जीवन शक्ति प्राप्त हो गई, प्राकृतिक रंग, झुर्रियाँ स्पष्ट रूप से चिकनी हो गईं। मेरे पैर गर्म हो गए, पुरानी पेरियोडोंटल बीमारी कुछ ही दिनों में गायब हो गई और मेरे मसूड़ों से खून आना बंद हो गया।”
"टैलिट्सा" घोल इस प्रकार तैयार किया जाता है: 300 मिलीलीटर पिघले पानी में 1 चम्मच पतला करें। एक चम्मच सेंधा नमक (अधिमानतः अपरिष्कृत समुद्री नमक) और 1 चम्मच। एक चम्मच टेबल सिरका (अधिमानतः सेब या अन्य फलों का सिरका)।
मौखिक स्नान के लिए (गले में खराश, दांतों, मसूड़ों के रोगों, पेरियोडोंटाइटिस के लिए), "टैलिट्सा" को 10-15 मिनट के लिए मुंह में रखा जाना चाहिए, 7-10 दिनों के लिए प्रति दिन कई प्रक्रियाएं करनी चाहिए।
विभिन्न जल प्रक्रियाओं में साधारण पानी को "टैलिट्सा" से बदलकर "टैलिट्सा" का उपयोग करने वाली जल और मालिश प्रक्रियाओं में विविधता लाई जा सकती है। "टैलिट्सा" वाली प्रक्रियाएं सार्वजनिक रूप से उपलब्ध हैं, इसके लिए विशेष उपकरण या तैयारी की आवश्यकता नहीं होती है, कोई मतभेद नहीं होता है, और शरीर को एक सामान्य स्वर मिलता है।
हर दिन में मानव शरीरहजारों असामान्य सेलुलर संरचनाएं दिखाई देती हैं जो बाद में घातक स्थिति प्राप्त कर सकती हैं। प्रतिरक्षा प्रणाली के लिए धन्यवाद, ये कोशिकाएं समय पर नष्ट हो जाती हैं।
लेकिन अगर प्रतिरक्षा रक्षाकुछ कारणों से, इन कोशिकाओं को गुजरने की अनुमति दी जाती है, फिर वे बिना किसी बाधा के बढ़ती हैं और एक ट्यूमर का रूप ले लेती हैं।
कैंसर में मेटास्टेस क्या हैं?
प्राथमिक स्थानीयकरण के फॉसी से घातक कोशिकाएं रक्त और लसीका प्रवाह के माध्यम से अन्य कार्बनिक संरचनाओं में फैलती हैं, जिससे मेटास्टेटिक फॉसी बनती हैं, जो वास्तव में कैंसर के द्वितीयक स्थानीयकरण हैं।
तो, मेटास्टेस कैंसर कोशिकाएं हैं जो ट्यूमर प्रक्रिया के मुख्य फोकस से पूरे शरीर में फैलती हैं।
जब कैंसर पड़ोसी ऊतकों में फैलता है, तो इसे क्षेत्रीय मेटास्टेसिस कहा जाता है। यदि घातक सेलुलर संरचनाएं रक्तप्रवाह या लसीका द्रव के माध्यम से परिधीय ऊतकों में प्रवेश करती हैं, तो दूर की मेटास्टेसिस होती है।
फैलने के कारण
सामान्य तौर पर, मेटास्टेसिस कुछ ऑन्कोलॉजिकल विकास कारकों के कारण होता है जो ट्यूमर के गठन के आसपास केशिका और संवहनी नेटवर्क के गठन को उत्तेजित करते हैं।
परिणामस्वरूप, घातक संरचनाओं के लिए एक अनुकूल वातावरण तैयार होता है, जो उन्हें आवश्यक पोषण प्रदान करता है। इस परिदृश्य में, पूरे शरीर में मेटास्टेसिस होता है।
सामान्य तौर पर, घातक कोशिकाओं का प्रसार विभिन्न तरीकों से हो सकता है:
- रक्तप्रवाह के साथ - घातक कोशिकाएं पूरे शरीर में नसों, केशिका संरचनाओं और वाहिकाओं के माध्यम से हेमटोजेनस रूप से फैलती हैं;
- लसीका प्रवाह के साथ. लिम्फ नोड्स घातक संरचनाओं के लिए एक सुरक्षात्मक बाधा के रूप में कार्य करते हैं और उनमें उनका आंशिक विनाश होता है। लेकिन जब बहुत अधिक परिवर्तित कोशिकाएँ होती हैं, तो मैक्रोफेज उनका सामना नहीं कर पाते हैं;
- प्रत्यारोपण या सीरस ऊतक की झिल्ली के साथ।
लिम्फोजेनस मूल के मेटास्टेस, और, और दोनों में सबसे आम हैं।
मेटास्टेसिस के हेमटोजेनस मार्ग आमतौर पर कोरियोनिपिथेलियोमास, पेल्विक और पेट के ट्यूमर, हाइपरनेफ्रोमा आदि के अंतिम चरणों में देखे जाते हैं।
वे किस अवस्था में प्रकट होते हैं और कितनी तेजी से फैलते हैं?
यदि किसी कैंसर रोगी को आवश्यक उपचार नहीं मिलता है, तो किसी भी कैंसर प्रक्रिया में समय के साथ मेटास्टेसिस हो जाएगा, लेकिन प्रकट होने का समय हमेशा स्पष्ट नहीं होता है।
कुछ ऑन्कोलॉजिकल पैथोलॉजी में, मेटास्टेसिस प्राथमिक ट्यूमर फोकस के गठन के कुछ महीनों के भीतर होता है, जबकि अन्य में इसका पता कई वर्षों के बाद ही चलता है। इसलिए, मेटास्टेसिस के समय को अस्थायी रूप से स्थापित करना भी असंभव है।
लसीका प्रणाली में मेटास्टेसिस को ध्यान में रखते हुए, हम कह सकते हैं कि मेटास्टेसिस कैंसर के विकास के दूसरे चरण में संक्रमण का संकेत है।
यदि घातक कोशिकाओं का हेमटोजेनस प्रसार प्रकट होता है, तो हम ऑन्कोपैथोलॉजी के चरण 4 में संक्रमण के बारे में बात कर रहे हैं। औसतन, मेटास्टेस कैंसर के चरण 3-4 में बनते हैं। अर्थात्, वास्तव में, मेटास्टैटिक प्रक्रियाओं की उपस्थिति कैंसर ट्यूमर के चरण को निर्धारित करती है।
कैंसर मेटास्टेसिस कैसे होता है इसके बारे में वीडियो:
विभिन्न प्रकार के कैंसर मेटास्टेसिस कैसे करते हैं?
आमतौर पर, मेटास्टेस फुफ्फुसीय संरचनाओं, यकृत और लिम्फ नोड्स में पाए जाते हैं। बहुत कम बार, मेटास्टैटिक फ़ॉसी हृदय और कंकाल की मांसपेशियों, प्लीहा और अग्न्याशय में पाए जाते हैं।
विशेषज्ञों ने विभिन्न स्थानों में कैंसर मेटास्टेसिस के एक निश्चित पैटर्न की पहचान की है:
- मेलेनोमा आमतौर पर मांसपेशियों या त्वचा को मेटास्टेसिस करता है;
- - एक स्वस्थ फेफड़े, यकृत और अधिवृक्क ऊतक में;
- गर्भाशय, पेट और अग्न्याशय में एक घातक ट्यूमर आमतौर पर फेफड़ों, यकृत और पेट की गुहा में मेटास्टेसिस करता है;
- यह स्तन ग्रंथि है और मुख्य रूप से यकृत और फेफड़ों के ऊतकों तक फैलती है।
वे खतरनाक क्यों हैं?
कैंसर विकृति में घातक परिणाम अक्सर प्राथमिक ट्यूमर की उपस्थिति के बजाय सक्रिय मेटास्टेसिस के कारण होता है। इसलिए, मेटास्टेसिस बहुत खतरनाक होते हैं।
- वे महत्वपूर्ण प्रणालियों और अंगों की गतिविधि को बाधित करते हैं;
- यदि मेटास्टेस प्रकट होते हैं, तो शरीर अब अपने आप कैंसर का विरोध नहीं कर सकता है;
- मेटास्टेसिस ऑन्कोलॉजिकल प्रक्रिया और रोगी की स्थिति को नकारात्मक रूप से प्रभावित करता है, जिससे उसकी स्थिति बिगड़ जाती है।
किस्मों
मेटास्टेसिस के कई विकल्प और किस्में हैं जो एक दूसरे से काफी भिन्न हैं।
विरचोव्स्की
विरचो का मेटास्टेसिस गर्दन के सुप्राक्लेविकुलर क्षेत्र में स्थानीयकृत होता है और गैस्ट्रिक कैंसर की पृष्ठभूमि के खिलाफ होता है। द्वितीयक कैंसर फोकस का यह स्थान लसीका प्रवाह की दिशा से निर्धारित होता है पेट की गुहा.
घातक कोशिकीय संरचनाएँ लसीका पथों के साथ बिल्कुल ऊपर उठती हैं ग्रीवा लिम्फ नोड, वे आगे नहीं जा सकते, इसलिए वे एक द्वितीयक ट्यूमर में बनना शुरू कर देते हैं। विरचो मेटास्टेसिस पेट की अन्य संरचनाओं के परिणामस्वरूप हो सकता है।
क्रुकेनबर्गस्की
ऐसे मेटास्टेसिस की विशेषता लिम्फोजेनस उत्पत्ति से भी होती है और ये अंडाशय में स्थानीयकृत होते हैं। ऐसे द्वितीयक ट्यूमर का हिस्सा डिम्बग्रंथि मेटास्टेस की कुल संख्या का लगभग 35-40% है।
क्रुकेनबर्ग मेटास्टेस घातक गैस्ट्रिक, स्तन ग्रंथियों, आंतों या पित्त नली के घावों, मूत्राशय या गर्भाशय ग्रीवा के कैंसर में देखे जाते हैं।
श्निट्ज़लर
श्निट्ज़लर मेटास्टेस पेरिरेक्टल ऊतक और पेरिरेक्टल लिम्फ नोड्स में एक घातक प्रक्रिया का प्रसार है।
ऐसी मेटास्टैटिक संरचनाओं को रेक्टल डिजिटल परीक्षण के दौरान महसूस किया जा सकता है और दर्द रहित गांठ के रूप में प्रस्तुत किया जा सकता है।
अधिकतर यह पेट के कैंसर की पृष्ठभूमि में होता है।
ऑस्टियोब्लास्टिक
मेटास्टेटिक ट्यूमर जो हड्डी के ऊतकों में बनते हैं और ऑस्टियोब्लास्ट की गतिविधि को बढ़ावा देते हैं, उन्हें ऑस्टियोब्लास्टिक कहा जाता है। ऑस्टियोब्लास्टिक गतिविधि में वृद्धि की पृष्ठभूमि के खिलाफ, हड्डी के ऊतकों में कैल्शियम का जमाव बढ़ जाता है, जो उनके तेजी से विकास में योगदान देता है।
इस तरह के मेटास्टैटिक फॉसी स्तन ग्रंथि या प्रोस्टेटिक कैंसर, सार्कोमा आदि की पृष्ठभूमि में होते हैं। पूर्वानुमान अधिकतर प्रतिकूल है।
अकेला
एकान्त प्रकार के मेटास्टेस फेफड़े, मस्तिष्क और अन्य ऊतकों में स्थानीयकृत बड़े-गांठदार एकल संरचनाएं हैं।
ऑस्टियोलाइटिक
ऑस्टियोलाइटिक माध्यमिक संरचनाएं भी हड्डी संरचनाओं में स्थानीयकृत होती हैं, हालांकि, हड्डियों पर उनका प्रभाव थोड़ा अलग प्रकृति का होता है। वे हड्डी के ऊतकों को नष्ट करते हैं और ऑस्टियोक्लास्ट को सक्रिय करते हैं, जिससे हड्डियों में विनाशकारी परिवर्तन होते हैं।
लक्षण एवं संकेत
मेटास्टेसिस की नैदानिक तस्वीर उसके स्थान और प्राथमिक ट्यूमर के प्रकार पर निर्भर करती है। आमतौर पर, मेटास्टेस शरीर की संरचनाओं में गंभीर दुष्परिणामों का कारण बनते हैं।
- लीवर मेटास्टेसिस के साथमरीजों को त्वचा में खुजली, पीलिया और जिगर की विफलता का अनुभव होता है;
- मस्तिष्क मेटास्टैटिक प्रक्रियाएंतेजी से नेतृत्व;
- फुफ्फुसीय मेटास्टेसिसब्रोंकोपुलमोनरी सूजन, श्वसन संबंधी विकार आदि का कारण बनता है;
- हड्डीमेटास्टेस की विशेषता पूरे शरीर में गंभीर दर्द है।
त्वचा पर
त्वचा मेटास्टेस मुख्य रूप से अंडाशय, फेफड़े और गुर्दे के घातक घावों की पृष्ठभूमि पर होते हैं। त्वचा पर मेटास्टैटिक प्रक्रियाएं लसीका या हेमटोजेनस मूल की होती हैं। पुरुषों में, ऐसे मेटास्टेस पेट और गर्दन, छाती और सिर पर और महिलाओं में छाती और पेट पर स्थानीयकृत होते हैं।
त्वचा मेटास्टेस के लक्षण:
- मोल्स के समान संरचनाओं की उपस्थिति;
- मेटास्टेस के स्थल पर त्वचा के रंग में परिवर्तन;
- त्वचा गठन में तेजी से वृद्धि;
- शक्तिहीनता;
- थकावट;
- उनींदापन और कमजोरी;
- प्रदर्शन की कमी;
- ट्यूमर के क्षेत्र में दर्दनाक संवेदनाएं;
- वजन में कमी और अतिताप।
फोटो दिखाता है कि त्वचा पर मेटास्टेस के साथ स्टेज 4 कैंसर कैसा दिखता है

यदि खोपड़ी पर मेटास्टेसिस बन गया है, तो यह आमतौर पर एक वसामय सिस्टिक गठन जैसा दिखता है।
पसलियों में
पसली मेटास्टेस के पहले लक्षण तीव्र दर्द हैं, जिससे गतिशीलता सीमित हो जाती है। बाद के चरणों में, द्वितीयक ट्यूमर फॉसी पसलियों के फ्रैक्चर का कारण बन सकता है जो मामूली भार के साथ भी होता है।
थायरॉयड ग्रंथि, स्तन, प्रोस्टेट और गर्भाशय ग्रीवा, यकृत और फेफड़ों आदि के कैंसरग्रस्त ट्यूमर अक्सर पसलियों में मेटास्टेसिस करते हैं। उनका पता लगाने के लिए, इसे करना आवश्यक है।
दिल
द्वितीयक प्रकृति के हृदय ट्यूमर आमतौर पर फुफ्फुस, कार्सिनोमा, मेलेनोमा या एसोफेजियल से उत्पन्न होते हैं त्वचा कोशिकाओं का कार्सिनोमा, गुर्दे और थायराइड ऑन्कोलॉजी या।
कार्डियक मेटास्टेस के लक्षण हैं:
- पेरीकार्डिनल एफ़्यूज़न;
- मायोकार्डियम में नसों की रुकावट;
- हृदय गतिविधि का अवसाद;
- अतालता, मायोकार्डियल विफलता।
पेरिटोनियम
कैंसर कोशिकाएं शरीर के किसी भी हिस्से, विशेषकर पेट की गुहा पर आक्रमण कर सकती हैं। घातक संरचनाएँ सतह पर जम जाती हैं आंतरिक अंगऔर पेरिटोनियम की दीवारें। वे काफी लंबे समय तक जमा रहते हैं, धीरे-धीरे एक द्वितीयक ट्यूमर बनाते हैं।
शरीर में ऐसी प्रक्रियाएं आमतौर पर बढ़े हुए पेट के साथ होती हैं। यदि ट्यूमर विघटित होने लगे, तो सामान्य संकेतनशा.
स्तन कैंसर के लिए
स्तन ग्रंथि में मेटास्टैटिक फॉसी स्तन में गांठों की उपस्थिति से प्रकट होती है, जिन्हें आसानी से छूने पर महसूस किया जा सकता है।
घातक कोशिकाएं रक्तप्रवाह या लिम्फोजेनस के माध्यम से स्तन ग्रंथि में प्रवेश करती हैं। रोगी को छाती में तीव्र दर्द और अन्य असुविधाजनक संवेदनाएँ महसूस होती हैं।
दूर के मेटास्टेस
प्राथमिक गठन के पैरामीटर जितने बड़े होंगे, मेटास्टैटिक प्रक्रियाएं उतनी ही जल्दी शुरू होंगी। आमतौर पर, मेटास्टेसिस का वास्तविक खतरा तब होता है जब ट्यूमर 3-सेमी व्यास से अधिक हो जाता है।
रक्तप्रवाह के साथ, घातक कोशिकाएं दूर के ऊतकों और अंगों में फैल जाती हैं, जो ट्यूमर प्रक्रिया के अंतिम चरण का संकेत देती हैं।
- यदि कंकाल प्रणाली में मेटास्टेस होते हैं, तो रोगियों को हड्डियों में दर्द का अनुभव होता है, जो उनके जीवन की गुणवत्ता को गंभीर रूप से कम कर सकता है।
- यदि स्तन कैंसर फेफड़ों में मेटास्टेसाइज हो गया है, तो रोगी सांस लेने में तकलीफ, खांसी और सीने में दर्द से परेशान रहता है।
- तंत्रिका तंत्र मेटास्टेसिस के साथचक्कर आना और सिरदर्द, आक्षेप और मतिभ्रम, श्रवण और दृश्य गड़बड़ी, समन्वय विकार, आदि।
क्षेत्रीय
 पहले से ही प्रारंभिक चरण में, क्षेत्रीय लिम्फ नोड्स में मेटास्टेस हो सकते हैं। आमतौर पर ये एक्सिलरी लिम्फ नोड संरचनाएं हैं।
पहले से ही प्रारंभिक चरण में, क्षेत्रीय लिम्फ नोड्स में मेटास्टेस हो सकते हैं। आमतौर पर ये एक्सिलरी लिम्फ नोड संरचनाएं हैं।
लेकिन अगर प्राथमिक ट्यूमर केंद्र के करीब बनता है छाती, फिर स्टर्नल लिम्फ नोड्स मेटास्टेसिस से गुजरते हैं।
इसके बाद, कैंसर की प्रक्रिया अधिक दूर के लिम्फ नोड्स तक फैल जाती है।
आँतों में
आंतों में मेटास्टेसिस के साथ बार-बार दस्त या कब्ज, मल में खून, पेट में दर्द और सूजन होती है।
इसके अलावा, कैंसर के गठन के अपशिष्ट उत्पाद शरीर के सामान्य नशा का कारण बनते हैं, जो अपच संबंधी विकारों से प्रकट होता है।
किडनी
गुर्दे और अधिवृक्क संरचनाओं में मेटास्टेसिस का मुख्य संकेत हेमट्यूरिया है, जो रोगी के मूत्र में रक्त की उपस्थिति की विशेषता है।
गुर्दे में मेटास्टेसिस का एक अतिरिक्त संकेत काठ का क्षेत्र में दर्द, लगातार तापमान और कमजोरी, ऊंचा रक्तचाप और प्रगतिशील एनीमिया है।
तिल्ली
प्लीहा में मेटास्टेस अत्यंत दुर्लभ हैं, क्योंकि अंग स्वयं ऐसे पदार्थों का उत्पादन करने में सक्षम है जो घातक कोशिकाओं को नष्ट कर देते हैं।
मेटास्टेसिस के स्पष्ट लक्षणों में बुखार, थ्रोम्बोपेनिया, अंग के आकार में वृद्धि, भारीपन और दर्द शामिल हैं। जैसे-जैसे द्वितीयक ट्यूमर बढ़ता है, स्थिति बिगड़ती जाती है और शरीर थक जाता है।
फुस्फुस का आवरण
प्लूरा रेखाएँ छाती दीवारऔर फेफड़ों के साथ अंदर. यह एक विशेष स्नेहक का उत्पादन करता है जो सांस लेने के दौरान फुफ्फुसीय कार्य को सुविधाजनक बनाता है। फुफ्फुस ऊतक में मेटास्टेसिस के साथ खांसी, निम्न श्रेणी का बुखार और उरोस्थि में दर्द होता है।
पेट
पेट में मेटास्टेसिस काफी दुर्लभ है, यहां ट्यूमर गर्भाशय, अन्नप्रणाली, स्तन या फेफड़े से फैलते हैं। मेटास्टेसिस के साथ हाइपरथर्मिया और भूख की कमी, एनीमिया और स्वाद में बदलाव, पेट में दर्द आदि होता है।
डिम्बग्रंथि
प्रारंभिक चरणों में, डिम्बग्रंथि मेटास्टेस किसी भी तरह से प्रकट नहीं होते हैं। कुछ कैंसर रोगियों को भूख की कमी और सामान्य कमजोरी, मासिक धर्म की अनियमितता और अतिताप का अनुभव होता है। जब मेटास्टेसिस बढ़ता है, तो पेट के निचले हिस्से में दर्दनाक संवेदनाएं और फटने का अहसास होता है।
अधिवृक्क ग्रंथियां
 कई ट्यूमर अधिवृक्क ग्रंथियों में मेटास्टेसिस करते हैं, उदाहरण के लिए, फेफड़े, गुर्दे, स्तन ग्रंथियों आदि से।
कई ट्यूमर अधिवृक्क ग्रंथियों में मेटास्टेसिस करते हैं, उदाहरण के लिए, फेफड़े, गुर्दे, स्तन ग्रंथियों आदि से।
इस तरह के ट्यूमर के फैलने से अधिवृक्क अपर्याप्तता हो जाती है।
बड़ी माध्यमिक संरचनाएं लगभग हमेशा नेक्रोटिक प्रक्रियाओं के साथ होती हैं।
गर्भाशय कैंसर के लिए
मेटास्टेसिस ऑन्कोलॉजिकल प्रक्रिया के चरण 3 में शुरू होता है। घातक कोशिकाओं का प्रसार लिम्फोजेनस मार्ग से होता है, और कैंसर के अंतिम चरण में हेमटोजेनस प्रसार संभव है।
मरीजों की शिकायत है खूनी मुद्देपीरियड्स के बीच, कमर में दर्द और पेट के निचले हिस्से में दर्द, खासकर व्यायाम के दौरान।
मूत्राशय
मूत्राशय संरचनाओं में घातक कोशिकाओं का मेटास्टेटिक प्रसार लिम्फोजेनस मार्ग के माध्यम से होता है, मुख्य रूप से श्रोणि या मूत्रवाहिनी से।
सबसे पहले, सिस्टिटिस के सबसे विशिष्ट लक्षण प्रकट होते हैं और परेशान करने वाले होते हैं बार-बार आग्रह करना, कमर में दर्द, पेशाब करते समय दर्द होना।
मेटास्टेसिस के विकास के साथ, स्थिति खराब हो जाती है, लगातार अतिताप दिखाई देता है, मूत्र में रक्त आता है, आदि।
अग्न्याशय
अग्नाशयी मेटास्टेसिस की विशेषता अचानक वजन कम होना और भूख न लगना, मतली और उल्टी सिंड्रोम, पेट के ऊपरी हिस्से में दर्द और बार-बार दस्त होना जैसी अभिव्यक्तियाँ हैं।
कभी-कभी अग्न्याशय में मेटास्टेस के कारण त्वचा में कुछ पीलापन आ जाता है और पेट में दर्द होता है।
गला
गले में मेटास्टैटिक संरचनाएं आमतौर पर मुंह, श्वसन और पाचन अंगों के ट्यूमर से प्रकट होती हैं। अक्सर, मेटास्टेस का ऐसा स्थानीयकरण निम्नलिखित लक्षणों का कारण बनता है:
- गले में घाव और घाव;
- मौखिक ऊतकों की सूजन;
- बोलने, सांस लेने, निगलने में समस्या;
- बढ़े हुए लिम्फ नोड्स, आदि।
शरीर में कैसे पता लगाएं?
मेटास्टेस का पता लगाने के लिए संपूर्ण निदान की आवश्यकता होती है, जिसमें शामिल हैं:
- सर्वेक्षण रेडियोग्राफी;
- रेडियोआइसोटोप निदान.
ऐसी प्रक्रियाएं मेटास्टेसिस की डिग्री, माध्यमिक ट्यूमर का आकार, अन्य ऊतकों में अंकुरण और शुद्ध प्रक्रियाओं या क्षय, विकास पैटर्न आदि की उपस्थिति निर्धारित करना संभव बनाती हैं।
क्या वे अल्ट्रासाउंड पर दिखाई देते हैं?
घातक प्रक्रियाओं के मेटास्टैटिक प्रसार का पता लगाने के लिए अल्ट्रासाउंड डायग्नोस्टिक्स मुख्य तरीकों में से एक है।
इस तरह के अध्ययन को काफी जानकारीपूर्ण माना जाता है और आधुनिक निदान अभ्यास में इसका व्यापक रूप से उपयोग किया जाता है।
इलाज कैसे करें?
मेटास्टेसिस के साथ कैंसर विकृति का उपचार द्वितीयक फॉसी के स्थान, आकार और संख्या से निर्धारित होता है। कई अलग-अलग तकनीकों का उपयोग किया जाता है: सर्जिकल निष्कासन और ड्रग थेरेपी।
शल्य चिकित्सा
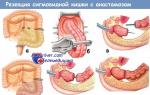
 प्रारंभ में, डॉक्टर प्राथमिक गठन को हटाने का प्रयास करते हैं, जो भविष्य में मेटास्टेस के स्रोत के रूप में कार्य कर सकता है।
प्रारंभ में, डॉक्टर प्राथमिक गठन को हटाने का प्रयास करते हैं, जो भविष्य में मेटास्टेस के स्रोत के रूप में कार्य कर सकता है।
फिर वे सीधे मेटास्टैटिक फॉसी को हटाने के लिए आगे बढ़ते हैं। ऐसा करने के लिए, लिम्फ नोड्स और आसन्न ऊतक हटा दिए जाते हैं।
द्वितीयक संरचनाओं को हटाते समय, सर्जन स्वस्थ ऊतक के हिस्से को भी काट देता है, जिसमें माइक्रोमेटास्टेसिस भी हो सकते हैं।
रेडियो आवृति पृथककरण
रेडियोफ्रीक्वेंसी एब्लेशन का अब ट्यूमर प्रक्रियाओं के मेटास्टैटिक प्रसार के उपचार में सफलतापूर्वक उपयोग किया जाता है।
इस विधि में ट्यूमर को नष्ट करना शामिल है उच्च तापमान, जो विशेष इलेक्ट्रोड द्वारा बनाए जाते हैं। विद्युत चुम्बकीय धाराएँ घातक ऊतकों को गर्म करती हैं और उन्हें नष्ट कर देती हैं। फिर मृत कोशिकाएं सूख जाती हैं और उनकी जगह पर निशान बन जाता है।
दवाइयाँ
मेटास्टेटिक ट्यूमर के औषधि उपचार में, और जैसे तरीकों का उपयोग शामिल है हार्मोन थेरेपी.
एंटीट्यूमर दवाओं के साथ कीमोथेरेपी मेटास्टेस की वृद्धि और प्रसार को रोकती है। इस तकनीक को अक्सर विकिरण या रेडियोफ्रीक्वेंसी एब्लेशन के साथ जोड़ा जाता है।
मेटास्टेस के साथ लोग कितने समय तक जीवित रहते हैं: पूर्वानुमान
आमतौर पर, लिम्फ नोड्स और अन्य कार्बनिक संरचनाओं में मेटास्टेस की उपस्थिति ऑन्कोलॉजिकल पैथोलॉजी के लिए प्रतिकूल पूर्वानुमान का संकेत देती है।
- उदर गुहा में मेटास्टेसिस का पूर्वानुमान।ऐसे मेटास्टेसिस से मृत्यु दर आज 5% है। समय पर पता लगानापेट की मेटास्टेसिस और उचित पुनर्वास के साथ अनिवार्य कीमोथेरेपी से रोगी के ऑन्कोलॉजी उपचार के अनुकूल परिणाम की संभावना काफी बढ़ जाती है।
- अधिवृक्क ग्रंथियों को.अधिवृक्क मेटास्टेस को आमतौर पर अन्य अंगों की क्षति के साथ जोड़ा जाता है, इसलिए पूर्वानुमान विशिष्ट नैदानिक स्थिति पर निर्भर करता है।
- मीडियास्टिनम।ऐसे मेटास्टेसिस का अगर जल्दी पता चल जाए तो सकारात्मक परिणाम हो सकता है, हालांकि, अगर देर से पता चले तो पूर्वानुमान प्रतिकूल होता है।
- आंतें।ऑन्कोलॉजिस्ट के पास समय पर पहुंचने से रोग के सफल परिणाम की प्रवृत्ति होती है। रेडियोथेरेपी और कीमोथेरेपी के संयोजन में समय पर सर्जिकल हस्तक्षेप से औसतन आधे रोगियों में इलाज होता है। बाद के चरणों में, पूर्वानुमान निराशाजनक है।
- जिगर।मेटास्टैटिक यकृत घावों के इलाज के बिना, जीवित रहने की अवधि 4 महीने है। यदि रोगी को आवश्यक सहायता मिलती है, तो रोगी का जीवन डेढ़ वर्ष तक बढ़ जाता है; अतिरिक्त कीमोथेरेपी से कैंसर रोगी को लगभग एक वर्ष और जीवन मिल सकता है।
- फेफड़े।फुफ्फुसीय मेटास्टेसिस के लिए प्रतिकूल कारक प्राथमिक कैंसर फोकस को हटाने के 12 महीने से पहले इसकी उपस्थिति, साथ ही मेटास्टेटिक ट्यूमर में तेजी से वृद्धि है। एकल मेटास्टेस के लिए और पर्याप्त उपचार के बाद 5 साल की जीवित रहने की दर लगभग 40% है।
मेटास्टैटिक प्रक्रियाओं की उपस्थिति की परवाह किए बिना, कैंसर से पीड़ित लगभग सभी रोगी एक दशक के भीतर मर जाते हैं। और यदि वे मौजूद हैं, तो जीवन प्रत्याशा काफी कम हो जाती है।
यदि रोगी के पास ऑन्कोलॉजी का टर्मिनल (चौथा) चरण है और मेटास्टेस हैं, तो ट्यूमर के प्रकार के आधार पर जीवन प्रत्याशा कई सप्ताह और कभी-कभी दिन होती है।
निर्देश
यदि मेटास्टेस की संख्या कम है और वे सुलभ स्थानों पर स्थित हैं, तो डॉक्टर ट्यूमर को हटा देते हैं शल्य चिकित्सा. यदि कई मेटास्टेस हैं और वे गहरे हैं, तो डॉक्टर अन्य उपचार विधियों का उपयोग करते हैं।
कैंसर कोशिकाओं की वृद्धि और प्रजनन को रोकने के लिए इसका उपयोग लगभग हमेशा किया जाता है, हालांकि इसके कई दुष्प्रभाव होते हैं। उपचार के लिए तथाकथित दवाओं का उपयोग किया जाता है। साइटोस्टैटिक्स जो मारते हैं। उन्हें ड्रॉपर, इंजेक्शन या टैबलेट का उपयोग करके प्रशासित किया जाता है और उन कोशिकाओं पर कार्य करते हैं जो विभाजित हो रही हैं। चूँकि शरीर की अधिकांश स्वस्थ कोशिकाएँ व्यावहारिक रूप से विभाजित नहीं होती हैं, साइटोस्टैटिक्स विशेष रूप से विभाजित होने वाली कैंसर कोशिकाओं पर कार्य करती हैं। स्वस्थ कोशिकाओं से अक्सर श्लेष्मा झिल्ली और बालों के रोम. यह बालों के झड़ने की व्याख्या करता है।
इसी उद्देश्य से, हार्मोनल थेरेपी की जाती है - दवाएं निर्धारित की जाती हैं जो ऊतकों में हार्मोन के संश्लेषण को रोकती हैं। यह विधि स्तन कैंसर, गर्भाशय कैंसर आदि जैसे कैंसर के प्रकारों के लिए लागू है। इस मामले में, घातक कोशिकाएं सेक्स हार्मोन के प्रभाव में बढ़ती हैं।
एकल मेटास्टेस के लिए, विकिरण चिकित्सा का उपयोग किया जाता है - उच्च-ऊर्जा एक्स-रे, जो ट्यूमर कोशिकाओं के विकास को नष्ट या धीमा कर देते हैं। छूट होती है और यहां तक कि कई मामलों में मेटास्टेस पूरी तरह गायब हो जाते हैं। लेकिन तभी जब उन तक पहुंच संभव हो. यह प्रक्रिया बड़ी संख्या में सत्रों के साथ छोटी खुराक में एक महीने तक की जाती है।
यदि, सर्जरी के बाद, मानव शरीर में मेटास्टेस बने रहते हैं, ट्यूमर दोबारा हो जाता है, या सर्जिकल हस्तक्षेप असंभव है, तो फिजियोथेरेप्यूटिक उपचार के विभिन्न तरीकों का अक्सर उपयोग किया जाता है, जैसे इलेक्ट्रोस्लीप, ट्रांसएयर, मैग्नेटोटर्बोट्रॉन और इलेक्ट्रोकैंसर थेरेपी। हालाँकि यह मुख्य रूप से तथाकथित है। उपशामक उपचार, जो कुछ हद तक रोगी के जीवन को बढ़ाता है और दर्द से राहत देता है, लेकिन कुछ मामलों में ये तरीके ट्यूमर के विकास और मेटास्टेसिस को रोकना संभव बनाते हैं।
मस्तिष्क में मेटास्टेस से निपटने के लिए गामा नाइफ का उपयोग करके रेडियोसर्जरी उपचार सबसे प्रभावी माना जाता है। इस पद्धति का लाभ रोग के केंद्र पर प्रभाव की प्रभावशीलता, आमतौर पर पारंपरिक सर्जिकल ऑपरेशन के साथ होने वाली जटिलताओं की अनुपस्थिति और कई और गहराई से स्थित मेटास्टेस तक "पहुंचने" की क्षमता माना जाता है।
एक और विकल्प शल्य चिकित्सा संबंधी व्यवधानमानव शरीर में - तथाकथित "साइबर चाकू" प्रणाली। उसकी मदद से और अधिक उच्च खुराकविकिरण को सबसे अधिक सटीकता के साथ ट्यूमर तक पहुंचाया जाता है, जिससे स्वस्थ ऊतकों को नुकसान होने का खतरा काफी कम हो जाता है।
एक एनाल्जेसिक थेरेपी के रूप में (विशेष रूप से) हड्डी का ऊतक) कहा गया एक्सएब्लेट प्रणाली - एमआरआई के नियंत्रण में केंद्रित अल्ट्रासाउंड के साथ उपचार - चुंबकीय अनुनाद इमेजिंग। यह प्रक्रिया बाह्य रोगी के आधार पर डेढ़ से दो घंटे के भीतर की जाती है। इसका सार यह है कि हड्डी को गर्म करके और ट्यूमर से सटे पेरीओस्टेम ऊतक को जमाकर, तंत्रिका अंत को हटा दिया जाता है, और इस प्रकार दर्द से राहत मिलती है।
वर्तमान में, उच्च तीव्रता केंद्रित अल्ट्रासाउंड विकिरण जैसी तकनीक के उपयोग पर शोध किया जा रहा है। कैंसर कोशिकाओं को गर्म करने और मारने की तकनीक के विपरीत, नई पीढ़ी का अल्ट्रासाउंड ट्यूमर को कंपन करता है। इस मामले में, इसकी कोशिकाओं की झिल्ली नष्ट हो जाती है, और सेलुलर सामग्री, जिसमें एंटीजन होते हैं, रक्तप्रवाह में प्रवेश करती है। एंटीजन को प्रतिरक्षा प्रणाली द्वारा पहचाना जाता है, जिसके बाद एंटीबॉडी का उत्पादन शुरू हो जाता है जो शरीर में कहीं भी ट्यूमर और मेटास्टेसिस को नष्ट कर देता है। यदि ये प्रयोग वैज्ञानिकों द्वारा किये गये विभिन्न देश, सफल होगा, बिना सर्जरी के कैंसर का इलाज संभव होगा।
मेरी राय में, आधुनिक चिकित्सा की समस्याएं इस तथ्य में निहित हैं कि विशेषज्ञों ने किसी बीमारी के लक्षणों की पहचान करना सीख लिया है, और कभी-कभी सफलतापूर्वक बीमारी का सामना भी कर लेते हैं, लेकिन दुनिया के उपचार के दिग्गज अभी भी विश्वसनीय रूप से यह नहीं समझ सकते हैं कि इसका कारण क्या है या वह क्या है भयानक रोग.
इन्हीं अज्ञात बीमारियों में से एक है कैंसर। और कोई मानव शरीर में इसकी उपस्थिति के कारणों के बारे में अंतहीन बहस कर सकता है, लेकिन कभी-कभी रोगी के पास चिकित्सा चर्चा के समाधान की प्रतीक्षा करने के लिए पर्याप्त समय नहीं होता है, क्योंकि घातक नवोप्लाज्म अपनी सीमाओं का विस्तार करना शुरू कर देता है और, इसके लिए धन्यवाद मेटास्टेसिस की क्षमता, व्यापक क्षेत्रों में फैलती है।
इस संबंध में, यह प्रश्न उठे बिना नहीं रह सकता: क्या मेटास्टेस गायब हो सकते हैं? क्या ये हानिकारक प्रक्रियाएं शरीर में रुक सकती हैं और किसी व्यक्ति को जीने का मौका दे सकती हैं? यह वही है जिसके बारे में हम अपने लेख में बात करेंगे।
मेटास्टेसिस किसी भी घातक नियोप्लाज्म के विकास का द्वितीयक फोकस है। दूसरे शब्दों में, मेटास्टेस ट्यूमर नोड्स हैं जो आस-पास के अंगों में फैलते हैं।
दुर्भाग्य से, घातक प्रकृति के ट्यूमर जैसी संरचनाओं की उपस्थिति के तुरंत बाद मेटास्टेस विकसित होते हैं। प्रक्रिया इस प्रकार होती है: मुख्य ट्यूमर से अलग होने वाली कोशिकाएं लसीका या रक्त वाहिकाओं में प्रवेश करती हैं, लसीका या रक्त प्रवाह द्वारा ले जाया जाता है, जिसके बाद वे एक नई जगह पर उभरती हैं और बढ़ती हैं, जिससे एक ट्यूमर नोड बनता है।
मेटास्टेस को कैसे हटाया जाए यह जानने के लिए, आपको उनकी घटना के तंत्र को जानना चाहिए। किसी भी स्थिति में ट्यूमर से कोशिकाओं को अलग किया जाएगा। रोगी की प्रतिरक्षा प्रणाली लंबे समय तक ट्यूमर कोशिकाओं के त्वरित विकास से शरीर की रक्षा करने में सक्षम होती है। और जब कोशिकाएं पूरे शरीर में फैल जाती हैं, तब भी वे कुछ समय के लिए निष्क्रिय रह सकती हैं।
हालाँकि, जब ट्यूमर द्वितीयक नोड में कोशिकाएं स्वयं बढ़ती हैं, तो वे स्वयं अपनी त्वरित वृद्धि को उत्तेजित करती हैं, और अपने चारों ओर केशिका और संवहनी नेटवर्क के निर्माण को भी उत्तेजित करती हैं, जिससे उन्हें पोषक तत्वों की कमी का अनुभव नहीं होता है।
मेटास्टेसिस के कई चरण होते हैं, जो रोगी के शरीर पर उनके प्रभाव और मानव जीवन के लिए खतरे की अलग-अलग डिग्री में भिन्न होते हैं। मेटास्टेसिस के चरणों को वह प्रक्रिया माना जाता है जिसमें ट्यूमर कोशिकाएं चलती हैं, रक्त वाहिकाओं में प्रवेश करती हैं, जिसके बाद कोशिका एक पड़ोसी अंग से जुड़ जाती है, जिससे मेटास्टेटिक नोड बनता है।
किसी भी अंग या प्रणाली के कैंसर के कोई विशिष्ट लक्षण नहीं होते हैं। होने वाली असुविधा सीधे घातक ट्यूमर के स्थान पर निर्भर करती है।
सामान्य लक्षणों में शामिल हैं:
जी मिचलाना; उल्टी करना; भूख की कमी; प्यासा; थकान; वजन घटना।
यदि हम विशेष रूप से प्रभावित क्षेत्रों के बारे में बात करते हैं, तो ब्रेन ट्यूमर का लक्षण असहनीय सिरदर्द और ऐंठन है, ट्यूबलर हड्डियों में मेटास्टेसिस पूरे शरीर में दर्द का कारण बनता है और बार-बार फ्रैक्चर को भी भड़काता है, फेफड़ों के कैंसर के कारण सांस लेने में कठिनाई, खांसी और थूक में रक्तस्राव होता है। .
मेटास्टेस के विघटन से पूरे शरीर में नशा हो जाता है, क्योंकि जब वे विघटित होते हैं, तो ट्यूमर कोशिकाएं बड़ी मात्रा में विषाक्त पदार्थ छोड़ती हैं।
कुछ मामलों में मेटास्टेस का निदान करना बेहद कठिन है। ऐसा भी होता है कि मेटास्टेस का पता प्राथमिक ट्यूमर से पहले ही चल जाता है। केवल एक व्यापक परीक्षा ही आपको सही निष्कर्ष निकालने और सही निदान स्थापित करने की अनुमति देगी।
निदान करते समय, उपयोग करें:
एक्स-रे परीक्षाएँ; रेडियोआइसोटोप अध्ययन; साइटोलॉजिकल अध्ययन; अल्ट्रासाउंड परीक्षाएं; सीटी; एमआरआई; पोजीट्रान एमिशन टोमोग्राफी।
मेटास्टेसिस में कोशिकाओं की संख्या में वृद्धि वृद्धि कारकों को बढ़ावा देती है जो ट्यूमर कोशिकाओं के आसपास संवहनी और केशिका नेटवर्क के गठन को उत्तेजित करती है। ऐसी स्थितियाँ तदनुसार कैंसर कोशिका के लिए अनुकूल होती हैं और इसे सभी पोषक तत्व प्रदान करती हैं, जबकि शरीर के अन्य ऊतकों को नुकसान पहुँचाती हैं। मेटास्टेसिस के मुख्य मार्गों की पहचान की गई है:
- लिम्फोजेनिक - लसीका वाहिकाओं के माध्यम से लसीका के साथ फैलता है। यद्यपि लिम्फ नोड्स ट्यूमर कोशिकाओं के लिए एक बाधा हैं, और उनमें से अधिकांश वहां बने रहते हैं और मैक्रोफेज द्वारा नष्ट हो जाते हैं, यदि बहुत सारी परिवर्तित कोशिकाएं हैं, तो लड़ाई असफल है।
- हेमटोजेनस मार्ग - रक्त वाहिकाओं, केशिकाओं और नसों के माध्यम से रक्त के साथ।
- आरोपण मार्ग सीरस झिल्ली के साथ होता है, जिसके परिणामस्वरूप एक घातक ट्यूमर अंग की दीवारों के माध्यम से बढ़ सकता है और पेट या वक्ष गुहा में प्रवेश कर सकता है।
नियोप्लाज्म के प्रत्येक समूह को एक निश्चित प्रकार के मेटास्टेसिस के गठन की विशेषता होती है, जिस पर उपचार में सफलता काफी हद तक निर्भर करती है। कैंसर मेटास्टेसिस की वृद्धि ट्यूमर के विकास की तुलना में बहुत तेज़ होती है। मुख्य नोड की उपस्थिति के तुरंत बाद मेटास्टेस की घटना और प्रसार संभव है, और कुछ मामलों में इसमें कई साल लग सकते हैं, क्योंकि अभी भी अव्यक्त (निष्क्रिय) मेटास्टेस हैं।
निष्क्रिय मेटास्टेस की उपस्थिति मेटास्टेस या प्राथमिक ट्यूमर के आंशिक उपचार के बाद होती है। लिम्फोजेनिक कैंसर मेटास्टेस मुख्य ट्यूमर से कैंसर कोशिकाओं के टूटने के परिणामस्वरूप बनते हैं। लसीका वाहिका में प्रवेश करके, वे लसीका प्रवाह के साथ निकटतम या दूर के लिम्फ नोड्स तक यात्रा करते हैं। लिम्फोजेनस मेटास्टेस की घटना पेट, बृहदान्त्र, स्वरयंत्र, गर्भाशय ग्रीवा के कैंसर और मेलानोमा, कभी-कभी सार्कोमा के कैंसर के लिए विशिष्ट है।
अधिकांश कैंसर के मेटास्टेसिस के लसीका मार्गों का अब अच्छी तरह से अध्ययन किया गया है, उनके संचय का आसानी से पता लगाया जा सकता है, और रोगियों का समय पर उपचार शरीर के विभिन्न भागों में मेटास्टेसिस के प्रसार को रोकता है। गर्दन में मेटास्टेस की एक बड़ी सांद्रता होती है, क्योंकि यहीं पर लिम्फ नोड्स एक प्रकार की वाहिका होती है जो सिर, छाती और ऊपरी छोरों से लिम्फ एकत्र करती है।
कैंसर के हेमटोजेनस मेटास्टेसिस सारकोमा, हाइपरनेफ्रोमा, कोरियोनिपिथेलियोमा में होते हैं, जब रक्त वाहिका में प्रवेश करने वाली कैंसर कोशिकाएं रक्तप्रवाह के माध्यम से दूर के अंगों - यकृत, गुर्दे, कंकाल की हड्डियों आदि में भेजी जाती हैं। छोटे "धूल" मेटास्टेसिस, जलोदर के विकास के साथ , पेट की गुहा और श्रोणि गुहा के कैंसरयुक्त ट्यूमर के लिए होता है। संपर्क कैंसर मेटास्टेस के मामले में, ट्यूमर कोशिकाएं आसन्न सीरस झिल्ली में फैल जाती हैं।
घातक ट्यूमर के मेटास्टेसिस बाद के चरणों में कैंसर की जटिलता हैं। लेकिन प्रारंभिक चरण में भी, सूक्ष्म मेटास्टेसिस निकट या दूर के लिम्फ नोड्स या अंगों में बन सकते हैं। केवल सामान्य या स्थानीय ऊतक प्रतिरोध और उच्च इम्युनोप्रोटेक्टिव गुण ही मेटास्टेस के विकास को रोक सकते हैं। घातक ट्यूमर के मेटास्टेस प्राथमिक ट्यूमर की तुलना में मानव जीवन के लिए अधिक खतरनाक होते हैं।
नैदानिक अध्ययनों ने साबित किया है कि मेटास्टेसिस की आवृत्ति उपचार के समय ट्यूमर के विकास के चरण पर निर्भर करती है। कैंसर रोगियों में, जो एंटी-ऑन्कोलॉजिकल थेरेपी से गुजर चुके हैं, सटीक भविष्यवाणी करना असंभव है कि मेटास्टेस आगे फैलेगा या नहीं, इसलिए, कट्टरपंथी उपचार के बाद, पहले दो वर्षों के लिए हर 3 महीने में जांच कराने की सिफारिश की जाती है।
बहुत कुछ ट्यूमर के स्थान पर निर्भर करता है। उदाहरण के लिए, मलाशय का एक कैंसरयुक्त ट्यूमर वंक्षण लिम्फ नोड्स में मेटास्टेस की उपस्थिति को भड़का सकता है, और प्रोस्टेट कैंसर - पैल्विक हड्डियों, त्रिकास्थि और रीढ़ में। मेटास्टेसिस की आवृत्ति ट्यूमर के विकास के रूप और ट्यूमर की ऊतकीय संरचना से प्रभावित होती है। तीव्र मेटास्टेसिस और मेटास्टेस की गहन वृद्धि मेलेनोमा में देखी जाती है, जठरांत्र संबंधी मार्ग के एक्सोफाइटिक ट्यूमर में कम सक्रिय होती है।
रोगियों की उम्र पुनरावृत्ति की पुनरावृत्ति को प्रभावित करती है; युवा लोगों में, मेटास्टेस तेजी से विकसित होते हैं, और वृद्ध लोगों की तुलना में बीमारी का अधिक गंभीर कोर्स देखा जाता है। ऑन्कोलॉजिस्ट द्वारा कोई भी जांच लिम्फ नोड्स की स्थिति की गहन जांच से शुरू होती है। घातक स्तन ट्यूमर और त्वचा ट्यूमर में, एक्सिलरी क्षेत्र के लिम्फ नोड्स में मेटास्टेस बनते हैं।
कैंसरयुक्त ट्यूमर के कारण वंक्षण लिम्फ नोड्स में मेटास्टेस दिखाई देते हैं निचले अंग, सैक्रोग्लूटियल क्षेत्र, बाहरी जननांग। पेट, गुर्दे, मलाशय, फेफड़े के घातक ट्यूमर के मामले में, लिम्फोजेनस और हेमटोजेनस मेटास्टेसिस यकृत को कवर करते हैं। मेटास्टेस बनाने वाली कई कैंसर कोशिकाएं प्रतिरक्षा प्रणाली द्वारा नष्ट हो जाती हैं। लेकिन उनमें से कुछ, केशिकाओं में रहते हुए, ऊतक फाइबर से भर जाते हैं।
मेटास्टेस तभी होते हैं जब ऊतकों में पर्याप्त संख्या में घातक कोशिकाएं बन जाती हैं। मस्तिष्क के पिया और अरचनोइड मेनिन्जेस के बीच गुहा में फुस्फुस, पेरिटोनियम या पेरीकार्डियम में ट्यूमर कोशिकाओं के प्रवेश के कारण मेटास्टेस का प्रसार मेरुदंडपुरुषों में रेक्टोवेसिकल स्पेस में और महिलाओं में रेक्टौटेरिन स्पेस और अंडाशय में देखा जा सकता है। पुरुषों में, महिलाओं की तुलना में अधिक बार, मेटास्टेस प्राथमिक फोकस के बिना होते हैं।
ऐसे घातक नियोप्लाज्म मानव शरीर के विभिन्न क्षेत्रों में पाए जा सकते हैं। सूक्ष्म परीक्षण से आमतौर पर एडेनोकार्सिनोमा (यकृत, फेफड़े या हड्डियों में कई मेटास्टेस वाले वृद्ध लोगों में), स्क्वैमस सेल कार्सिनोमा, खराब विभेदित कार्सिनोमा (दूर के मेटास्टेस द्वारा प्रकट, गर्दन के लिम्फ नोड्स को प्रभावित करने वाला), या अविभाजित कार्सिनोमा का पता चलता है।
अधिकांश अव्यक्त ऑन्कोलॉजिकल प्रक्रियाएं फेफड़े, यकृत और अग्न्याशय में मौजूद होती हैं। बायोप्सी, मेटास्टेसिस का स्थान और वृद्धि एक सटीक निदान की अनुमति देती है। कभी-कभी प्राथमिक ट्यूमर को पहचानना संभव होता है, जिसका मुख्य स्थान अग्न्याशय, फेफड़े या बृहदान्त्र हो सकता है।
मेटास्टेसिस के चरण
मेटास्टेसिस के चरण एक सक्रिय और क्रमिक प्रक्रिया हैं। इसमें ट्यूमर कोशिका या कोशिकाओं के समूह को ट्यूमर नोड से रक्त वाहिकाओं की दीवार तक ले जाना, उनके लुमेन में प्रवेश करना, फिर सेल एम्बोलिज्म (थ्रो-इन) होता है और पड़ोसी अंग में पोत की दीवार से जुड़ना शामिल है, इसके बाद पेरिवास्कुलर ऊतक में आक्रमण होता है। इस प्रकार मेटास्टैटिक नोड विकसित होता है।
विभिन्न शारीरिक क्षेत्रों में मेटास्टेस के विकास के चरण शरीर पर उनके प्रभाव और रोगी के जीवन के लिए खतरे में भिन्न होते हैं। यह याद रखना चाहिए कि देर से निदान से रोग का पूर्वानुमान खराब हो जाता है, क्योंकि व्यक्ति को व्यापक मेटास्टेस के इलाज की आवश्यकता से निपटना पड़ता है।
पाठ में कोई त्रुटि मिली? इसे चुनें और कुछ और शब्द, Ctrl + Enter दबाएँ
मेटास्टेसिस के लक्षण और संकेत
कैंसर के कोई सामान्य लक्षण या लक्षण नहीं होते हैं, यह सब इस बात पर निर्भर करता है कि इस गंभीर बीमारी से कौन सा अंग प्रभावित होता है। उदाहरण के लिए, पेरिटोनियम को नुकसान होने से जलोदर होता है, और फुस्फुस को नुकसान होने से एक्स्यूडेटिव प्लीसीरी का विकास होता है। कंकाल और रीढ़ की ट्यूबलर हड्डियों में मेटास्टेसिस के कारण पूरे शरीर में असहनीय दर्द होता है, बार-बार फ्रैक्चर होते हैं और गतिशीलता सीमित होती है।
इसके अतिरिक्त, रीढ़ की हड्डी में संपीड़न, पेशाब करने में समस्या, अंगों और पेट के क्षेत्र का सुन्न होना, साथ ही थकान, भूख न लगना, प्यास और मतली के लक्षण भी हो सकते हैं। मस्तिष्क मेटास्टेस के लक्षणों में भावनात्मक स्थिति में बदलाव, सिरदर्द, दौरे और परिवर्तित चेतना शामिल हैं।
ट्यूमर कोशिकाओं की मृत्यु के दौरान, जारी विषाक्त पदार्थ शरीर में नशा पैदा करते हैं। फेफड़ों में मेटास्टेस की उपस्थिति कोई विशेष लक्षण नहीं दिखाती है और भलाई को प्रभावित नहीं करती है। केवल जब खांसी आती है, थूक में खूनी स्राव होता है, शरीर के तापमान में मामूली वृद्धि होती है, वजन कम होता है और सांस लेने में कठिनाई होती है, तो यह स्पष्ट हो जाता है कि प्रक्रिया पहले ही शुरू हो चुकी है।
मेटास्टेस का निदान
मेटास्टेसिस के लिए उपचार शुरू करने से पहले, ट्यूमर के स्थान की पहचान करने के लिए शरीर के सभी हिस्सों की जांच की आवश्यकता होती है, इसलिए एक साइटोलॉजिकल परीक्षा निर्धारित की जाती है। प्राथमिक ध्यान ट्यूमर और उसके स्थान की जांच पर दिया जाता है। स्थान उन वाहिकाओं से बने केशिका नेटवर्क के सापेक्ष निर्धारित किया जाता है जिनके माध्यम से कैंसर संक्रमित रक्त प्रवाहित होता है।
मेटास्टेसिस के मुख्य स्थल हमेशा लिम्फ नोड्स, यकृत और फेफड़े होते हैं। कम आम तौर पर, मेटास्टेस में कंकाल की मांसपेशियां, हृदय की मांसपेशियां, त्वचा, प्लीहा और अग्न्याशय शामिल होते हैं। केंद्रीय तंत्रिका तंत्र, कंकाल प्रणाली, गुर्दे, अधिवृक्क ग्रंथियों में मेटास्टेस के स्थानीयकरण के स्थानों के औसत संकेतक। प्रोस्टेट, स्तन और के निदान के दौरान हड्डी, फेफड़े और अधिवृक्क ग्रंथियों में मेटास्टेस का पता लगाया जाता है थाइरॉयड ग्रंथियाँ, फेफड़े और गुर्दे।
सतही रूप घातक ट्यूमर, जो सतह के अस्तर में बढ़ते हैं (एक्सोफाइटिक वृद्धि), उदाहरण के लिए त्वचा कैंसर में, दीवार या अंग ऊतक की मोटाई में बढ़ने वाले ट्यूमर की तुलना में मेटास्टेसाइज होने की संभावना कम होती है। पेट के एक्सोफाइटिक घातक ट्यूमर घुसपैठ के नियोप्लाज्म की तुलना में अधिक अनुकूल होते हैं रूप, जो गैस्ट्रिक दीवार की मोटाई बढ़ाते हैं।
कैंसर का निदान करने और मेटास्टेसिस, सादे रेडियोग्राफी और पारंपरिक को पहचानने के लिए अल्ट्रासोनोग्राफी. अधिक आधुनिक तरीके, जैसे रेडियोआइसोटोप अनुसंधान, सीटी स्कैन, चुंबकीय अनुनाद इमेजिंग, पॉज़िट्रॉन एमिशन टोमोग्राफी, ऑन्कोलॉजिस्ट मेटास्टेस के आकार, व्यापकता और विकास पैटर्न को सटीक रूप से निर्धारित करने में सक्षम हैं। मेटास्टेस के प्रतिगमन के स्तर के आधार पर उपचार की प्रभावशीलता की निगरानी करने के लिए, पड़ोसी अंगों और ऊतकों में उनके क्षय, दमन और अंकुरण की प्रक्रिया की पहचान करना।
मेटास्टेस का उपचार
कैंसर मेटास्टेस के इलाज की सफलता उनके द्वारा व्याप्त मात्रा और निदान कितना योग्य है, इस पर निर्भर करती है, क्योंकि उपलब्ध तरीकों का उपयोग करके माइक्रोमेटास्टेसिस और परिसंचारी ट्यूमर कोशिकाओं का पता लगाना अक्सर मुश्किल होता है। ऐसा माना जाता है कि पहचाने गए ट्यूमर को शल्य चिकित्सा द्वारा हटाने से बीमारी पर कोई विशेष परिणाम या सकारात्मक परिणाम नहीं मिलता है। कभी-कभी प्राथमिक ट्यूमर को हटाने से ज्ञात निरोधात्मक प्रभाव के कारण मेटास्टेसिस की तीव्र वृद्धि होती है।
कैंसर केंद्रों में, आधुनिक नैदानिक उपकरणों, नए सर्जिकल उपकरणों और यंत्रों की बदौलत, कैंसर मेटास्टेस का इलाज बहुत प्रभावी ढंग से किया जाता है। वे साइबर नाइफ विधि, प्रोटॉन बीम थेरेपी का उपयोग करते हैं, और स्टेज 4 कैंसर वाले गंभीर रूप से बीमार रोगियों के लिए नैदानिक परीक्षण कार्यक्रम बनाए गए हैं। कैंसर से पीड़ित रोगियों की जीवन प्रत्याशा की लड़ाई में मेटास्टेसिस या ट्यूमर पुनरावृत्ति की संभावित घटना की प्रक्रिया का शीघ्र पता लगाना और नियंत्रण करना मुख्य कार्य है।
एक नियम के रूप में, संयोजन उपचारों के उपयोग से बेहतर उत्तरजीविता देखी जाती है। सक्रिय कीमोथेरेपी और विकिरण थेरेपी करना, शल्य चिकित्साएकल मेटास्टेसिस आपको उनकी आगे की वृद्धि को अधिकतम तक रोकने की अनुमति देता है प्रारम्भिक चरणरोग। कैंसर मेटास्टेसिस का उपचार एक जटिल प्रक्रिया है; मातृ ट्यूमर की कोशिकाओं की तुलना में, वे कीमोथेरेपी के प्रति अधिक प्रतिरोधी हैं।
इसलिए, कुछ मामलों में, लक्षणों से राहत के लिए कीमोथेरेपी, हार्मोन थेरेपी, लक्षित थेरेपी, सर्जरी, रेडियोथेरेपी सहित प्रणालीगत चिकित्सा का उपयोग किया जाता है, और जीवन को लम्बा करने के लिए उन्नत चरणों में उपयोग किया जाता है।
अन्य उपचार:
ऑन्कोलॉजिकल रोग - उपकला कोशिकाओं से बनने वाले घातक ट्यूमर, शरीर के अंगों और ऊतकों में तेजी से विभाजित और गुणा करने की क्षमता रखते हैं। सामान्य कोशिकाओं का ट्यूमर कोशिकाओं में पैथोलॉजिकल अध:पतन कई कारकों से जुड़ा होता है। मेटास्टेसिस फैलने की प्रक्रिया को रोकने के लिए लोकविज्ञानकई अलग-अलग ऑफर करता है।
मेटास्टेसिस - अभिलक्षणिक विशेषताघातक ट्यूमर। इस रोग प्रक्रिया के मुख्य चरण मुख्य ट्यूमर से ट्यूमर कोशिकाओं को अलग करना और रक्त में उनका प्रवेश करना है लसीका वाहिकाओं. गर्भाशय के कैंसर में, मेटास्टेस के फैलने का मुख्य मार्ग लसीका तंत्र है।
मेटास्टेस के लिए कीमोथेरेपी का उपयोग आसपास के अंगों, ऊतकों और लिम्फ नोड्स के सापेक्ष उनके स्थान पर निर्भर करता है। घातक ट्यूमर के मेटास्टेस किसी भी अंग में बन सकते हैं; वे कैंसर कोशिकाओं से विकसित होते हैं जो प्राथमिक ट्यूमर से अलग हो जाते हैं और रक्त (हेमेटोजेनस मार्ग) और लसीका (लिम्फोजेनस मार्ग) वाहिकाओं के माध्यम से ले जाए जाते हैं।
प्रोस्टेट ग्रंथि (प्रोस्टेट) एक एक्सोक्राइन ट्यूबलर-एल्वियोलर ग्रंथि है पुरुष शरीरएक विशेष रस का उत्पादन करने में सक्षम जो शुक्राणु निर्माण को बढ़ावा देता है। ग्रंथिल अंग नीचे स्थित है मूत्राशयऔर प्राथमिक विभाग को कवर करना मूत्रमार्ग(मूत्रमार्ग) द्वारा उपस्थितिचेस्टनट जैसा दिखता है।
हमारे शहर में कोई उपकरण या विशेषज्ञ नहीं है, और छाती की मल्टीस्लाइस सर्पिल कंप्यूटेड टोमोग्राफी 8 अप्रैल, 2017 को वोरोनिश में की गई थी।
परिणाम: अध्ययन बिना कंट्रास्ट के 1 मिमी की मोटाई के साथ किया गया। दोनों फेफड़ों के सभी हिस्सों में, गोल आकार, सजातीय, ठोस घनत्व, चिकनी, स्पष्ट रूपरेखा के साथ 5 मिमी से 19 मिमी तक के आकार के कई परिधीय संरचनाओं की उपस्थिति निर्धारित की जाती है।
फेफड़ों के शेष हिस्सों में फोकल, घुसपैठ संबंधी परिवर्तन और जगह घेरने वाली संरचनाओं की पहचान नहीं की गई। फेफड़ों की जड़ों की संरचना अलग-अलग होती है, अतिरिक्त संरचनाओं की पहचान नहीं की जाती है। संकुचन और विकृति के लक्षण के बिना प्रथम-तीसरे क्रम की ब्रांकाई। मीडियास्टिनल लिम्फ नोड्स बढ़े हुए नहीं हैं। मीडियास्टिनम की संरचना विभेदित है। में फुफ्फुस गुहाएँमुक्त द्रव का पता नहीं चला। अध्ययन के स्तर पर कशेरुकाओं और पसलियों में विनाशकारी परिवर्तन का पता नहीं चला।
निष्कर्ष: सीटी संकेत दोनों फेफड़ों में माध्यमिक (एमटीएस) परिवर्तनों के अनुरूप हैं।
मुझे बताओ, इसका क्या मतलब है और आगे क्या करना है? हम एक छोटे शहर में रहते हैं.
हम आ गए हैं. डॉक्टर ने मुझे कोलोनोस्कोपी के लिए भेजा। 2 सप्ताह के बाद वे परिणाम के लिए आए। उनका उत्तर: "मुझे कुछ दिखाई नहीं दे रहा है।" दोबारा भेजा.
उसे एक महीने में 3 बार कोलोनोस्कोपी करानी पड़ी!! जब तक डॉक्टर की आंख नहीं खुली और उन्होंने कैंसर का केंद्र नहीं देखा। उन्होंने कहा, बायोप्सी के नतीजे का इंतजार करें, लेकिन इस बीच अगर दर्द हो तो बुरलगिन पी लें। हम बायोप्सी परिणाम के लिए 2 सप्ताह बाद पहुंचे, डॉक्टर ने पूछा कि वह शौचालय कैसे गई। उसके जवाब के जवाब में कि यह दुर्लभ है, उसने उसे घर भेज दिया और कहा: "जब तुम पहुंचो, तो एम्बुलेंस बुलाओ, लेकिन यह मत कहो कि तुम्हें कैंसर है, यह कहो कि तुम लंबे समय से शौचालय नहीं गए हो।" , फिर वे तुम्हें ले जाएंगे और तुम्हारी आंतों को साफ कर देंगे।
परिणाम: उसका रंध्र हटा दिया गया था, वह 2 सप्ताह बाद ठीक न हुए सिवनी के साथ फिर से उसके पास आई, और उसने उसे कीमोथेरेपी के लिए भेजने का फैसला किया।
वह 4 महीने के लिए उनके पास गई थी. इस दौरान वह पूरी तरह सूख गईं, लगातार मिचली, उल्टी होती रही और कुछ भी नहीं खाया। हमने डॉक्टर से बहस की और उसे किसी और को देने की कोशिश की। लेकिन आप नहीं कर सकते! मुफ़्त सब्सक्राइबर्स के लिए केवल उन्हीं डॉक्टरों को सेवा प्रदान की जाती है जो आपके क्षेत्र और घर में सेवा करते हैं। एम्बुलेंस आती हैं और उसे कहीं नहीं ले जा सकतीं। हर कोई दूर हो गया और मेरा इलाज नहीं करना चाहता था। कम से कम वही दर्द निवारक दवाएँ समय पर लिखने का प्रयास करें, कुछ नहीं!
मुझे वास्तव में उन सभी के प्रति सहानुभूति है जो स्वयं को इस स्थिति में पाते हैं। डटे रहो लोगों, हार मत मानो!
साइट पर दी गई जानकारी केवल सूचनात्मक उद्देश्यों के लिए है और स्व-उपचार को प्रोत्साहित नहीं करती है; डॉक्टर से परामर्श आवश्यक है!
मेटास्टेस को कैसे रोकें: सिद्ध तरीके
कैंसर बाद के चरणों में विशेष रूप से खतरनाक होता है, जब मेटास्टेसिस की सक्रिय प्रक्रिया शुरू होती है। साथ ही, रोगी को घातक विकृति से छुटकारा पाने की संभावना आधे से भी कम हो जाती है।
उपचार की प्रभावशीलता बढ़ाने के लिए, वैज्ञानिकों ने मेटास्टेस की वृद्धि को रोकने के लिए तकनीकें विकसित की हैं।
परिभाषा
मेटास्टेस पूरे शरीर में कैंसर कोशिकाओं के फैलने से प्राथमिक ट्यूमर से बनने वाले द्वितीयक घातक फॉसी हैं। मेटास्टेस का कोई स्पष्ट स्थानीयकरण नहीं होता है। वे प्रभावित क्षेत्र से सटे ऊतकों और दूर के अंगों में हो सकते हैं। प्रारंभिक चरणों में मेटास्टेसिस की विकास दर धीमी होती है।
वितरण मार्ग
द्वितीयक ट्यूमर बनाने वाली कैंसर कोशिकाएं शरीर के किसी भी हिस्से में फैलने के 3 तरीके हैं:
- लिम्फोजेनिक। कोशिकाएं लसीका प्रणाली के माध्यम से लसीका में फैलती हैं।
- हेमटोजेनस। कैंसर रक्त वाहिकाओं के माध्यम से फैलता है।
- मिश्रित। घातक कोशिकाएं लिम्फोजेनस और हेमेटोजेनस मार्गों से पूरे शरीर में फैलती हैं।
इस वीडियो में, एक विशेषज्ञ मेटास्टेसिस के बारे में अधिक विस्तार से बात करता है:
समय पर निदान
सफल उपचार की मुख्य कुंजी समय पर निदान है। आँकड़ों के अनुसार, प्रारंभिक अवस्था में कैंसर का पता चलने के कारण 80% से अधिक मरीज़ इस बीमारी से पूरी तरह छुटकारा पाने में सक्षम थे। इस अवधि में मेटास्टेस के गठन की विशेषता नहीं होती है, और ट्यूमर को शल्य चिकित्सा से हटाने का उपयोग किया जा सकता है, जिसे सबसे प्रभावी तरीका माना जाता है।
मेटास्टेस की उपस्थिति अन्य तकनीकों के उपयोग को सीमित कर देती है, जिसके परिणामस्वरूप सफल उपचार परिणाम की संभावना कम हो जाती है। इसके अलावा, द्वितीयक ट्यूमर शरीर की कई प्रणालियों के कामकाज को ख़राब कर देते हैं।
यह वैध उपचार विकल्पों को उच्चतम संभव खुराक और गहन आहार में उपयोग करने से रोकता है। मेटास्टेस का पता लगाने के लिए निम्नलिखित नैदानिक विधियों का सबसे अधिक उपयोग किया जाता है:
शिक्षा प्रक्रिया
मुख्य ट्यूमर से अलग होने के लिए तैयार कैंसर कोशिकाओं का निर्माण उसके विकास की शुरुआत से ही शुरू हो जाता है। लेकिन कोशिका का विशेष आकार इसे पूरे शरीर में स्वतंत्र रूप से फैलने से रोकता है। इसके अलावा, सबसे पहले यह प्रतिरक्षा प्रणाली द्वारा अवरुद्ध होता है।
जब यह कम हो जाता है, तो घातक कोशिकाएं ऊतक ट्रांसग्लूटामिनेज़, टीटीजी प्रोटीन को आकर्षित करना शुरू कर देती हैं। यह प्रोटीन कैंसर कोशिका की झिल्ली से जुड़कर टेंटेकल जैसा कुछ बनाता है, जिससे पैथोलॉजिकल कोशिका की गतिशीलता सक्रिय हो जाती है।
टेंटेकल्स मुख्य ट्यूमर के साथ अंतरकोशिकीय संचार को बाधित करते हैं और कैंसर कोशिका को आगे बढ़ने में मदद करते हैं। गति के परिणामस्वरूप, यह लसीका या रक्तप्रवाह में प्रवेश करता है, जिसकी मदद से यह एक विशिष्ट अंग में प्रवेश करता है और वहां विकसित होना शुरू कर देता है।
गर्भावस्था के दौरान गर्भाशय फाइब्रॉएड का कारण क्या होता है? यहां बीमारी से बचे लोगों की समीक्षाएं दी गई हैं।
हीट स्ट्रेस प्रोटीन Hsp70
वैज्ञानिक लंबे समय तक यह समझ नहीं पाए कि संचय को किस कारण से उकसाया जाता है बड़ी मात्राकैंसर कोशिका झिल्ली में टीटीजी। कई अध्ययनों और अवलोकनों के बाद, यह पाया गया कि tTG उन कोशिकाओं की ओर आकर्षित हुए जिनकी झिल्लियों में एक अन्य प्रोटीन, Hsp70 मौजूद था।
यह पदार्थ एक ताप तनाव प्रोटीन है और प्रोटीन के अत्यधिक संरक्षित समूह से संबंधित है। Hsp70 शरीर में हमेशा कम मात्रा में बनता है। यह एक पर्यवेक्षक के रूप में कार्य करता है, प्रोटीन को एकत्रीकरण से बचाता है और उनकी क्षति की मरम्मत करता है।
जैसा तनावपूर्ण स्थिति, इस मामले में यह एक कैंसरयुक्त ट्यूमर है जो स्वस्थ कोशिकाओं को नष्ट कर देता है। प्रोटीन सांद्रता तनाव जोखिम की डिग्री और रोग प्रक्रिया की गतिविधि पर निर्भर करेगी।
Hsp70 प्रोटीन में एक विशेष संरचना होती है जो इसे जटिल संरचना बनाने की अनुमति देती है, जिसके कारण कैंसर कोशिका आसानी से मुख्य ट्यूमर से अलग हो जाती है।
प्राप्त आंकड़ों के आधार पर, शोधकर्ताओं ने एक विशिष्ट अवरोधक के संपर्क में आने से एचएसपी70 उत्पादन में अवरोध उत्पन्न किया। प्रोटीन उत्पादन प्रक्रिया को रोकने के बाद, झिल्ली में टीटीजी संचय की प्रक्रिया बंद हो गई। इस प्रकार, घातक कोशिका की गति को पूरी तरह से रोकना और मेटास्टेस के गठन को रोकना संभव था।
इलाज
आम तौर पर, शल्य चिकित्साइसका उपयोग केवल मेटास्टेसिस के शुरुआती चरणों में किया जा सकता है, जब क्षेत्रीय लिम्फ नोड्स में माध्यमिक ट्यूमर बनते हैं। उपचार की प्रभावशीलता बढ़ाने के लिए, शल्य चिकित्सा विधिविकिरण, हार्मोनल और कीमोथेरेपी के साथ पूरक।
बाद के चरणों में, दूर के मेटास्टेस के गठन के साथ, बाद के तरीके मुख्य उपचार के रूप में काम करते हैं।
कीमोथेरपी
यह एक ऐसा इलाज है जिसमें कैंसरयुक्त ट्यूमरविषैले पदार्थों के संपर्क में आना। इसके प्रभाव के परिणामस्वरूप कोशिका संश्लेषण बाधित हो जाता है और कोशिका विभाजन की प्रक्रिया रुक जाती है। रोग के प्रारंभिक चरण में, इस प्रकार के उपचार से मेटास्टेस की संभावना कम हो सकती है और ट्यूमर के विकास को रोका जा सकता है।
एक नियम के रूप में, दवाएं टैबलेट, इन्फ्यूजन या इंजेक्शन के रूप में निर्धारित की जाती हैं। द्वितीयक ट्यूमर के सक्रिय विकास के चरण में, कीमोथेरेपी के एक गहन संस्करण का उपयोग किया जाता है, जो न केवल विकास प्रक्रिया को रोकने की अनुमति देता है, बल्कि पैथोलॉजिकल ऊतक के क्रमिक टूटने का कारण भी बनता है। कई छोटे मेटास्टेसिस की उपस्थिति में, चिकित्सा से उनकी संख्या में कमी आ सकती है।
इस मामले में, दवाओं को अतिरिक्त रूप से सामान्य यकृत धमनी में डाला जाता है, जो दवा का बड़ा हिस्सा यकृत तक पहुंचाती है। अंग मुख्य की अधिकतम सांद्रता बनाता है सक्रिय पदार्थजिसके परिणामस्वरूप उपचार की प्रभावशीलता कई गुना बढ़ जाती है।
जहरीली दवाओं से उपचार का एकमात्र नुकसान उनका सीमित प्रभाव है। मस्तिष्क, हड्डी संरचनाओं और यकृत में मेटास्टेस की उपस्थिति में इस तकनीक का प्रभाव अनुपस्थित है।
इस आलेख में नैदानिक तस्वीरलघु कोशिका सेंट्रोब्लास्टिक लिंफोमा।
हार्मोन थेरेपी
एक सहायक उपचार विकल्प के रूप में कार्य करता है, जिसे कीमोथेरेपी को छोड़कर अन्य कैंसर-विरोधी तरीकों के साथ जोड़ा जाना चाहिए। एक नियम के रूप में, कीमोथेरेपी के बाद हार्मोन थेरेपी निर्धारित की जाती है।
इस तकनीक से उपचार का सार शरीर पर दवाओं का प्रभाव है जो हार्मोन एस्ट्रोजन के उत्पादन को दबाते हैं। इसके लिए धन्यवाद, हार्मोन-निर्भर घातक ट्यूमर की वृद्धि और विकास सक्रिय होता है। एस्ट्रोजेन के दमन से कोशिका पोषण में व्यवधान होता है और इसकी झिल्ली नष्ट हो जाती है।
उपचार निर्धारित करने से पहले, इस हार्मोन के लिए ट्यूमर रिसेप्टर्स की पहचान करने के लिए परीक्षण करना आवश्यक है। हार्मोन-निर्भर ट्यूमर की उपस्थिति में, उपचार से पहले अंडाशय को अवरुद्ध कर दिया जाता है, सर्जरी, विकिरण चिकित्सा या विशेष दवाओं की शुरूआत का उपयोग करके उन्हें बंद कर दिया जाता है।
उपचार के दौरान और बाद में, ट्यूमर में कमी और मेटास्टेस की अनुपस्थिति देखी जाती है। एक छोटे माध्यमिक ट्यूमर की उपस्थिति में, न केवल प्राथमिक ट्यूमर में, बल्कि द्वितीयक ट्यूमर में भी कमी आती है।
विकिरण चिकित्सा
इसके समान इस्तेमाल किया अतिरिक्त विधिनए घातक ट्यूमर को रोकने के लिए सर्जरी के बाद उपचार, या एकाधिक मेटास्टेस के लिए मुख्य प्रकार की चिकित्सा के रूप में।
एक नियम के रूप में, कमजोर रोगियों को कई सत्रों सहित न्यूनतम खुराक के साथ आंशिक विकिरण निर्धारित किया जाता है। यदि रोगी सकारात्मक गतिशीलता और अच्छा पूर्वानुमान दिखाता है, तो बढ़ी हुई खुराक के साथ एकल विकिरण का उपयोग किया जाता है। मेटास्टेस की अनुपस्थिति में, ट्यूमर के दूरस्थ या प्रत्यक्ष संपर्क के साथ एक सटीक विधि का उपयोग करके विकिरण किया जाता है।
प्रत्यक्ष एक्सपोज़र में एक कैथेटर के माध्यम से प्रभावित ऊतकों में एक विशेष विकिरण उपकरण डालना और उन्हें विकिरणित करना शामिल है। दूरस्थ स्थानीयकृत एक्सपोज़र के साथ, पैथोलॉजिकल गठन के उद्देश्य से एक उपकरण का उपयोग विकिरण के लिए किया जाता है और विकिरण कुछ दूरी पर किया जाता है।
दूर या एकाधिक मेटास्टेसिस की उपस्थिति विकिरण चिकित्सा के एक बड़े-क्षेत्रीय संस्करण के उपयोग का तात्पर्य है, जिसमें पूरे शरीर को विकिरणित किया जाता है, इसे सशर्त रूप से 3 क्षेत्रों में विभाजित किया जाता है: ऊपरी, मध्य और निचला।
सबसे पहले, ऊपरी क्षेत्र प्रभावित होता है, छाती से शुरू होकर इलियाक शिखा तक। फिर पेल्विक कैविटी तक के क्षेत्र को विकिरणित किया जाता है। और अंत में, वे छोटी श्रोणि और कूल्हे की हड्डियों को प्रभावित करते हैं। प्रक्रियाओं की संख्या और विकिरण खुराक का चयन हमेशा व्यक्तिगत आधार पर किया जाता है।
लोकविज्ञान
कैंसर के कई मरीज यहीं नहीं रुकते पारंपरिक उपचारऔर पारंपरिक चिकित्सा पद्धतियों का सहारा लेते हैं। अधिकांश डॉक्टर इस विकल्प को समय की बर्बादी और, इसके अलावा, एक खतरनाक प्रयोग मानते हैं जो समग्र स्वास्थ्य में गिरावट या ट्यूमर के विकास में वृद्धि का कारण बन सकता है।
इसके बावजूद, उपचार के पारंपरिक तरीकों की प्रभावशीलता की पुष्टि उन लोगों द्वारा की गई है जिन्होंने कैंसर पर काबू पा लिया है। डॉक्टर ऐसे मामलों की व्याख्या इस प्रकार करते हैं:
टीकाकरण. एंटीट्यूमर व्यंजनों में शामिल बड़ी संख्या में पौधों में शक्तिशाली इम्यूनोमॉड्यूलेटरी गुण होते हैं। इसके लिए धन्यवाद, ल्यूकोसाइट्स का काम सक्रिय होता है, जिसका उद्देश्य कैंसर कोशिकाओं को नष्ट करना है।
इस तरह के उपचार से वास्तव में विकृति से राहत पाने पर सकारात्मक प्रभाव पड़ सकता है, लेकिन केवल तभी जब उपस्थित चिकित्सक द्वारा प्रत्येक उपाय का चयन किया जाए।
विषैला प्रभाव. लोक व्यंजनों में कैंसर के इलाज के लिए उपयोग किए जाने वाले कुछ पौधों का घातक ट्यूमर सहित पूरे शरीर पर एक स्पष्ट विषाक्त प्रभाव पड़ता है। ऐसी दवाओं के लंबे समय तक उपयोग से घातक कोशिकाओं पर हानिकारक प्रभाव पड़ता है, जिससे उनका विघटन होता है।
लेकिन, जहरीले पौधों से उपचार करते समय, खुराक की सटीक गणना करना आवश्यक है, जो काढ़े और टिंचर के साथ करना बहुत मुश्किल है। इससे विषाक्तता हो सकती है और महत्वपूर्ण प्रणालियों की कार्यप्रणाली पूरी तरह से बाधित हो सकती है।
सही दृष्टिकोण के साथ, पारंपरिक चिकित्सा वास्तव में कैंसर के इलाज में मदद कर सकती है। हालाँकि, आपको पारंपरिक उपचार विकल्पों को नहीं छोड़ना चाहिए।
ईमेल द्वारा अपडेट की सदस्यता लें:
सदस्यता लें
एक टिप्पणी जोड़ें उत्तर रद्द करें
- सौम्य ट्यूमर 65
- गर्भाशय 39
- महिलाएं 34
- छाती 34
- फाइब्रॉएड 32
- स्तन ग्रंथि 32
- पेट 24
- लिंफोमा 23
- आंतें 23
- घातक ट्यूमर 23
- फेफड़े 22
- जिगर 20
- रक्त रोग 20
- निदान 19
- मेटास्टेसिस 18
- मेलेनोमा 16
- एडेनोमा 15
- लिपोमा 15
- चमड़ा 14
- मस्तिष्क 14
मेटास्टेस क्या हैं?
चिकित्सा आंकड़ों के अनुसार, मानव शरीर में प्रतिदिन लगभग 30 हजार असामान्य कोशिकाएं दिखाई देती हैं, जो संभावित रूप से कैंसर का कारण बन सकती हैं। हालाँकि, प्रतिरक्षा प्रणाली इन कोशिकाओं को ढूंढती है और उन्हें नष्ट कर देती है। यदि किसी कारण से शरीर की सुरक्षा कैंसर कोशिकाओं से "चूक" जाती है, तो वे अनियंत्रित रूप से बढ़ने लगती हैं और धीरे-धीरे घातक ट्यूमर में बदल जाती हैं।
प्राथमिक ट्यूमर फ़ॉसी से रोगजनक कोशिकाएं रक्त और लसीका प्रवाह की मदद से अन्य ऊतकों और अंगों में प्रवेश करती हैं, जिससे मेटास्टेस बनते हैं। इस प्रकार, कैंसर मेटास्टेस द्वितीयक घातक फ़ॉसी हैं, जो वास्तव में, भिन्न प्रकार हैं गंभीर जटिलताएँरोग।
आइए बारीकी से देखें कि वे क्या हैं - मेटास्टेस, वे कैसे दिखते हैं, वे किन कारणों से उत्पन्न होते हैं, वे स्वयं को कैसे प्रकट करते हैं और कैसे आधुनिक दवाईउनसे लड़ता है.
वीडियो: कैंसर क्या है और मेटास्टेसिस की प्रक्रिया के बारे में
कारण
ऑन्कोलॉजिस्ट अभी तक उन अंतर्निहित कारणों को नहीं जानते हैं जो कैंसर के विकास में योगदान करते हैं। अधिक सटीक रूप से, उन्हें यह कहना मुश्किल लगता है कि एक सामान्य कोशिका अचानक घातक क्यों हो जाती है। उन ट्यूमर के व्यवहार का वर्णन करना बहुत आसान है जो पहले से ही उत्पन्न हो चुके हैं, उस क्षण को रिकॉर्ड करना और रोकना बहुत आसान है जब स्वस्थ कोशिकाएं पर्याप्त रूप से व्यवहार करना बंद कर देती हैं और कैंसर के घावों में बदल जाती हैं।
अगर हम मेटास्टेस के बारे में बात करते हैं, तो इस मामले में डॉक्टर पहले से विकसित घातक बीमारी से निपट रहे हैं। उचित आक्रामक चिकित्सा के बिना, लगभग कोई भी ऑन्कोलॉजिकल पैथोलॉजी मेटास्टेसिस देती है। ऑन्कोलॉजिस्ट का कार्य प्राथमिक ट्यूमर फोकस को समाप्त करके उनके विकास को रोकना है।
कुछ मामलों में, ट्यूमर कोशिकाएं लंबे समय तक निष्क्रिय रह सकती हैं या बहुत धीरे-धीरे (कभी-कभी कई वर्षों में) बढ़ सकती हैं। तेजी से विकास शुरू करने और बड़ी संख्या में मेटास्टेसिस के विकास के सटीक तंत्र और कारणों का भी विस्तार से अध्ययन नहीं किया गया है।
हम केवल उन कारकों का नाम दे सकते हैं जो मौजूदा या पहले से ही हटाए गए प्राथमिक ट्यूमर फोकस के साथ मेटास्टेस विकसित होने की संभावना को काफी बढ़ा देते हैं:
- प्राथमिक कैंसर ट्यूमर के चारों ओर एक शाखित केशिका नेटवर्क का विकास;
- प्रारंभिक ट्यूमर फोकस का स्थानीयकरण कैंसर कोशिकाओं के तेजी से प्रसार को बढ़ावा देता है;
- बीमारी या गलत तरीके से चुनी गई चिकित्सा के परिणामस्वरूप शरीर का कमजोर होना (प्रतिरक्षा में कमी);
- कैंसर के उन्नत चरण की उपस्थिति (वास्तव में, चरण 3 से शुरू होकर, मेटास्टेस एक सांकेतिक और अपरिहार्य लक्षण हैं);
- ट्यूमर की ऊतकीय संरचना (घुसपैठ प्रकार के कैंसर फॉसी में कैंसर के सतही रूपों की तुलना में मेटास्टेसिस होने का खतरा अधिक होता है);
- रोगियों की आयु: कम उम्र में, कैंसर की पुनरावृत्ति और घातक ट्यूमर के मेटास्टेसिस तेजी से विकसित होते हैं और अक्सर पुराने रोगियों की तुलना में अधिक गंभीर होते हैं - इसका कारण युवा शरीर में चयापचय (रोगजनक सहित) प्रक्रियाओं की उच्च दर है।
ट्यूमर मेटास्टेसिस के तीन मुख्य मार्ग हैं:
- लिम्फोजेनस (लसीका वाहिकाओं के माध्यम से कैंसर कोशिकाओं का प्रसार);
- हेमटोजेनस (रक्तप्रवाह के माध्यम से फैलता है);
- प्रत्यारोपण (ट्यूमर द्वारा प्रभावित अंग की दीवारों पर आक्रमण करने के बाद सीरस झिल्लियों के माध्यम से कैंसर कोशिकाओं का प्रवेश)।
प्रवेश का लिम्फोजेनस मार्ग उपकला ऊतक से उत्पन्न होने वाले ट्यूमर के लिए सबसे विशिष्ट है। लसीका वाहिकाओं और संयोजी ऊतक (उदाहरण के लिए, सार्कोमा) से बने ट्यूमर के माध्यम से प्रवेश करते हैं।
अक्सर लिम्फोजेनस मेटास्टेसिस लिम्फ नोड में अनिश्चित काल तक रहते हैं: यदि इस समय एक ऑपरेशन किया जाता है और प्रभावित नोड्स को प्राथमिक घाव के साथ हटा दिया जाता है, तो घातक प्रक्रियाओं के आगे प्रसार को रोका जा सकता है।
मेटास्टेस का हेमटोजेनस मार्ग मध्यम और के ट्यूमर के लिए विशिष्ट है उच्च डिग्रीदुर्दमता. अक्सर, हेमटोजेनस रूप से उत्पन्न होने वाले दूर के मेटास्टेस को प्राथमिक घातक घावों की तुलना में पहले ही पता लगाया जा सकता है। ऐसे मेटास्टेसिस तेजी से बढ़ते हैं और गंभीर लक्षण पैदा करते हैं।
तथाकथित "निष्क्रिय" मेटास्टेसिस हैं जो उपचार के मुख्य पाठ्यक्रम के बाद कई वर्षों तक किसी भी तरह से प्रकट नहीं हो सकते हैं। हालाँकि, पूरी तरह से मनमानी परिस्थितियाँ घातक प्रक्रिया की बहाली को गति दे सकती हैं - निवास स्थान का परिवर्तन, तनाव, हार्मोनल स्तर में परिवर्तन, एक अलग जलवायु क्षेत्र की यात्रा।
वीडियो: मेटास्टेसिस कैसे होता है
मेटास्टेस के लक्षण
मेटास्टेस के लक्षण उनके स्थान पर निर्भर करते हैं। अधिकतर द्वितीयक घाव गंभीर जैविक और कार्यात्मक घावों का कारण बनते हैं।
मेटास्टेस के प्रसार की हेमटोजेनस विधि के लिए सबसे विशिष्ट लक्ष्य अंग हैं: यकृत, फेफड़े, अस्थि मज्जा, मस्तिष्क, वसा ऊतक, अस्थि ऊतक।
जब मेटास्टेस यकृत ऊतक में प्रवेश करते हैं, तो निम्नलिखित विकसित होते हैं: पीलिया, त्वचा में खुजली, यकृत का काम करना बंद कर देना। फुफ्फुसीय मेटास्टेस श्वसन संबंधी शिथिलता का कारण बनते हैं, सूजन प्रक्रियाएँफेफड़ों और ब्रांकाई में. मस्तिष्क में मेटास्टेसिस से एन्सेफैलोपैथी का तेजी से विकास होता है। सबसे दर्दनाक हड्डी के ऊतकों में मेटास्टेस होते हैं - वे पूरे शरीर में असहनीय दर्द का कारण बनते हैं।
इस अनुभाग में आप उपचार के बारे में जान सकते हैं लोक उपचारफेफड़ों में मेटास्टेसिस.
निदान
यह याद रखना चाहिए कि सभी ट्यूमर मेटास्टेस के विकास में योगदान नहीं करते हैं। सौम्य ट्यूमरद्वितीयक घाव न बनाएं और अपनी झिल्ली द्वारा सीमित सीमा से आगे न फैलें (यह घातक कैंसर से उनका मूलभूत अंतर है)।
मेटास्टेस में, जैसे-जैसे कोशिकाओं की संख्या बढ़ती है, उनकी अपनी रक्त आपूर्ति प्रणाली बनती है - इस प्रकार, माध्यमिक घाव स्वस्थ ऊतकों के लिए ऑक्सीजन और पोषक तत्व लेते हैं। इससे शरीर थक जाता है: यही कारण है कि कैंसर लगभग हमेशा वजन घटाने के साथ होता है।
अनुभवी डॉक्टर शरीर पर उनके अप्रत्यक्ष प्रभाव के आधार पर मेटास्टेस के फैलने का संदेह कर सकते हैं। मुख्य ट्यूमर की तरह माध्यमिक घाव, सभी प्रणालियों में महत्वपूर्ण व्यवधान पैदा करते हैं, स्वस्थ ऊतकों को नष्ट करते हैं और विषाक्त पदार्थों को छोड़ते हैं। कैंसर के परिणामस्वरूप मौतें शरीर पर मेटास्टेसिस के विनाशकारी प्रभावों के कारण होती हैं।
मेटास्टेस की उपस्थिति का निदान उन्हीं तरीकों का उपयोग करके किया जा सकता है जो हमें प्राथमिक घातक फ़ॉसी की पहचान करने की अनुमति देते हैं:
- शास्त्रीय रेडियोग्राफी;
- अल्ट्रासोनोग्राफी;
- स्किंटिग्राफी (हड्डी के ऊतकों का रेडियोआइसोटोप अध्ययन);
- सीटी स्कैन;
- पोजीट्रान एमिशन टोमोग्राफी;
- प्रयोगशाला रक्त परीक्षण (सामान्य, जैव रासायनिक, कैंसर मार्कर);
- बायोप्सी और हिस्टोलॉजिकल परीक्षाबायोप्सी.
इमेजिंग विधियाँ स्थान का पता लगाना, आकार, प्रसार या क्षय की डिग्री और मेटास्टेस के विकास की प्रकृति का निर्धारण करना संभव बनाती हैं।
उपचार के तरीके
वास्तव में, कीमोथेरेपी और विकिरण थेरेपी जैसी कैंसर चिकित्साएँ प्रारंभिक ट्यूमर फोकस समाप्त होने के बाद मेटास्टेस के विकास को रोकने के लिए बड़े पैमाने पर उपाय हैं। विकिरण और कीमोथेरेपी मुख्य रूप से शरीर में सक्रिय रूप से विभाजित होने वाली कोशिकाओं को प्रभावित करती है - वे कोशिकाएँ कैंसर कोशिकाएँ हैं। दुर्भाग्य से, ये विधियाँ शरीर की स्वस्थ कोशिकाओं और ऊतकों पर भी नकारात्मक प्रभाव डालती हैं, विशेष रूप से, वे प्रतिरक्षा प्रणाली को नष्ट कर देती हैं।
इसलिए, मेटास्टेस और अंतर्निहित कैंसर का कोई भी आक्रामक उपचार व्यापक है दुष्प्रभाव. एक ओर, घातक कोशिकाएं नष्ट हो जाती हैं, लेकिन दूसरी ओर, शरीर हानिरहित संक्रमणों के प्रति भी संवेदनशील हो जाता है।
मेटास्टेस के इलाज के अन्य तरीके:
- लक्षित चिकित्सा;
- इम्यूनोलॉजिकल थेरेपी;
- एकल मेटास्टेसिस का सर्जिकल निष्कासन;
- मेटास्टेसिस को खिलाने वाली धमनियों का एम्बोलिज़ेशन;
- रेडियोसर्जरी;
- रोगसूचक (उपशामक) चिकित्सा।
लक्षित चिकित्सा (लक्षित) - लक्ष्य कोशिकाओं पर विशेष दवाओं का प्रभाव (मुख्य रूप से एक घातक ट्यूमर के विकास और प्रजनन के लिए जिम्मेदार रिसेप्टर्स)। वहीं, स्वस्थ कोशिकाओं पर प्रभाव न्यूनतम होता है।
ऑन्कोलॉजी में इम्यूनोथेरेपी एक काफी आशाजनक उपचार पद्धति है। इस विधि का प्रयोग विशिष्ट आधुनिक में किया जाता है चिकित्सा संस्थानचिकित्सीय हस्तक्षेप की एक प्रयोगात्मक, लेकिन बहुत प्रभावी अतिरिक्त विधि के रूप में। इम्यूनोथेरेपी में मोनोक्लोनल एंटीबॉडी, टीके और विकास कारकों के साथ रोगी की स्वयं की प्रतिरक्षा को प्रभावित करना शामिल है।
एकल मेटास्टेस की उपस्थिति में सर्जिकल हटाने की सलाह दी जाती है, जब रोगी की स्थिति को कम करना या उसके जीवन को लम्बा करने का प्रयास करना आवश्यक होता है। शास्त्रीय सर्जरी, साथ ही ट्यूमर हटाने की एक अधिक आधुनिक विधि - रेडियोसर्जरी - का उपयोग अक्सर उपशामक (रोगसूचक) उपचार के रूप में किया जाता है। उपशामक चिकित्सा के बाद छूट प्राप्त करने की संभावना न्यूनतम है।
मेटास्टेसिस को पोषित करने वाली धमनियों का एम्बोलिज़ेशन भी एक अपेक्षाकृत नई उपचार पद्धति है। यदि घातक फॉसी को खत्म करना असंभव है, तो आप कम से कम बड़ी रक्त वाहिकाओं को एम्बोलिज़ेशन (अवरुद्ध) करके उन तक ऑक्सीजन और पोषक तत्वों की पहुंच को सीमित कर सकते हैं।
स्पाइनल मेटास्टेसिस का इलाज कैसे किया जाता है, इसके बारे में सब कुछ यहां लिखा गया है।
अस्थि मेटास्टेस के लक्षण विशिष्ट और गैर-विशिष्ट दोनों हो सकते हैं। इस अनुभाग में अधिक विवरण.
पूर्वानुमान
अधिकांश रूसी क्लीनिकों में, मेटास्टेस फैलने के चरण में रोगियों को अभी भी निराशाजनक और बर्बाद रोगियों के रूप में माना जाता है। इसीलिए कैंसर के बाद के चरणों में चिकित्सा विशेष संस्थानों या विदेश में की जाती है। रूस में, दुर्भाग्य से, केवल कुछ बड़े शहरों में ही योग्य संस्थान मौजूद हैं।
मेटास्टेसिस वाले रोगियों के लिए पर्याप्त उपचार प्रदान करने वाले अस्पतालों में, हम मॉस्को में यूरोपीय क्लिनिक, एन.एन. ऑन्कोलॉजी सेंटर की सिफारिश कर सकते हैं। ब्लोखिन" मास्को में। इज़राइली क्लीनिकों ने खुद को अच्छी तरह से साबित कर दिया है - "टॉप इचिलोव", "असुता", "हर्ज़लिया"। उपचार का पूर्वानुमान और सफलता काफी हद तक चिकित्सा के स्तर और चिकित्सा संस्थान के स्तर पर निर्भर करती है।
हालाँकि, मेटास्टेस की उपस्थिति में अन्य सहवर्ती परिस्थितियों का भी जीवन प्रत्याशा पर सीधा प्रभाव पड़ता है:
- रोगी की आयु;
- उसकी प्रतिरक्षा प्रणाली की स्थिति;
- मेटास्टेसिस के लक्ष्य अंग;
- कैंसर का चरण और प्रकार।
लीवर मेटास्टेस वाले रोगियों की औसत जीवन प्रत्याशा 6 महीने है, पूर्ण उपचार के साथ हड्डी के ऊतकों में मेटास्टेस के साथ - कई साल, गुर्दे में मेटास्टेस के साथ - एक वर्ष से 3 साल तक, मस्तिष्क में मेटास्टेस के साथ - कई सप्ताह।
इस प्रकार, कई अतिरिक्त कारकों को ध्यान में रखे बिना रोगियों की जीवन प्रत्याशा और जीवित रहने की दर के बारे में प्रश्नों का सही उत्तर देना असंभव है।
स्तन कैंसर में, इस अंग के ग्रंथि ऊतक में एक घातक ट्यूमर विकसित हो जाता है। इस मामले में, द्वितीयक ट्यूमर फ़ॉसी बनते हैं। घातक कोशिकाएं रक्त और लसीका के माध्यम से यकृत, मांसपेशियों, फेफड़ों और अन्य अंगों में प्रवेश करती हैं। माध्यमिक ट्यूमर फ़ॉसी सभी अंगों के कामकाज को बाधित करता है और समग्र कामकाज को ख़राब करता है।
घातक ट्यूमर की कोशिकाओं में बढ़ी हुई चयापचय और माइटोटिक गतिविधि की विशेषता होती है, जो कैंसर के प्रारंभिक फोकस से पूरे शरीर में उनके तेजी से फैलने में योगदान करती है। कैंसर कोशिकाएं ट्यूमर के विकास के माध्यम से आस-पास के अंगों और ऊतकों में प्रवेश करती हैं या...
फेफड़ों के कैंसर के इलाज में आधिकारिक तरीकों के साथ-साथ इसका उपयोग भी संभव है लोक नुस्खे, लेकिन डॉक्टर से सलाह लेने के बाद ही। ऑन्कोलॉजी में सबसे आम निदानों में से एक मेटास्टेस के साथ फेफड़े का कैंसर है। वैकल्पिक चिकित्सा ऐसे उपचारों से समृद्ध है जो ट्यूमर से लड़ सकते हैं और फैल सकते हैं।
कोई भी बीमारी हो जाये, महत्वपूर्ण भूमिकाइसके उपचार में मानव पोषण एक भूमिका निभाता है। निश्चित नियम, जिसका भोजन में पालन किया जाना चाहिए, यकृत रोगों के उपचार में भी मौजूद है। लीवर में मेटास्टेस का इलाज करते समय, रोगी को ताकत की आवश्यकता होगी और सही भोजन से ताकत मिलेगी सामान्य स्थिति. आम हैं।
लिम्फ नोड्स में मेटास्टेस शरीर में पहले से मौजूद घातक ट्यूमर के विकास के द्वितीयक केंद्र हैं। मानव शरीर में मेटास्टेस का विकास ट्यूमर के बढ़ने का संकेत देता है। कारण मेटास्टेसिस की उपस्थिति का मुख्य कारण एक घातक ट्यूमर का विकास है, जिसकी कोशिकाएं हिलना शुरू कर देती हैं।
फेफड़ों में मेटास्टेसिस प्राथमिक से ट्यूमर कोशिकाओं के प्रसार का परिणाम है प्राणघातक सूजन, जो अन्य अंगों में स्थानीयकृत होते हैं। कैंसर कोशिकाएं ट्यूमर से अलग होकर शिरापरक रक्त में प्रवेश करती हैं, जो फेफड़ों में समाप्त होती है। कारण मेटास्टेस की उपस्थिति लगभग किसी भी ट्यूमर के कारण हो सकती है।
यकृत कोशिकाओं में बनने वाले मेटास्टेस या ट्यूमर तेजी से बढ़ सकते हैं और विकसित हो सकते हैं। शरीर के लिए इस विनाशकारी प्रक्रिया को रोकने और ठीक करने के लिए, लोक औषधि विशेषज्ञवे कई अलग-अलग उपचार पेश करते हैं। उपयोग से पहले, एक ऑन्कोलॉजिस्ट से परामर्श आवश्यक है। हेमलॉक यह सफ़ेद रंग का पौधा है।
मेटास्टेसिस (ग्रीक मेटास्टेसिस - 'मूवमेंट') कैंसर से प्रभावित अंगों के बाहर एक घातक ट्यूमर के केंद्र हैं। इनका निर्माण रक्त या लसीका प्रवाह द्वारा कैंसर कोशिकाओं के स्थानांतरण से होता है। कैंसर फोकस से दूर के अंगों में मेटास्टेस की उपस्थिति रोग के अंतिम, चौथे चरण का संकेत है। इसके साथ, उपचार की संभावना बहुत अधिक है।
इस तथ्य के बावजूद कि मस्तिष्क में ट्यूमर के रोगजनन का वैज्ञानिकों द्वारा पूरी तरह से अध्ययन नहीं किया गया है, मस्तिष्क में मेटास्टेस पैदा करने वाले मुख्य कारकों का एक सिंहावलोकन तैयार करना संभव है। मेटास्टेस का गठन एक घातक ट्यूमर के विकास की अभिव्यक्ति है, इसकी लसीका और रक्त चैनलों के माध्यम से फैलने की क्षमता है। साथ-साथ दौड़ रहे हैं.
अस्थि मेटास्टेस के सामान्य कारण रक्त या लसीका प्रवाह के माध्यम से कैंसर कोशिकाओं का हड्डी संरचनाओं में फैलना है। और इससे प्रभावित ऊतकों की वृद्धि होती है और रोगी की स्थिति खराब हो जाती है। अस्थि मेटास्टेस देखे जाते हैं: स्तन कैंसर में; गुर्दे के कैंसर की प्रगति के साथ; कैंसर के लिए.
रीढ़ में मेटास्टेस एक द्वितीयक घातक ट्यूमर है जो रोगी के लिए जीवन के लिए खतरा है। उनका निदान और उपचार तभी प्रभावी होता है जब आप समय पर डॉक्टर से परामर्श लें। कई ऑन्कोलॉजिकल रोगों की एक गंभीर जटिलता रीढ़ में मेटास्टेस का फैलना है। इस रोगविज्ञान के लिए सटीक की आवश्यकता होती है
- कैंसर कोशिकाओं के लिए रक्त परीक्षण पर एवगेनी
- इज़राइल में सारकोमा के उपचार पर मरीना
- तीव्र ल्यूकेमिया पर नादेज़्दा
- लोक उपचार के साथ फेफड़ों के कैंसर के उपचार पर गैलिना
- फ्रंटल साइनस के ओस्टियोमा को रिकॉर्ड करने के लिए मैक्सिलोफेशियल और प्लास्टिक सर्जन
साइट पर जानकारी केवल लोकप्रिय सूचनात्मक उद्देश्यों के लिए प्रदान की जाती है, यह संदर्भ या चिकित्सा सटीकता का दावा नहीं करती है, और कार्रवाई के लिए एक मार्गदर्शिका नहीं है।
स्व-चिकित्सा न करें। अपने स्वास्थ्य सेवा प्रदाता से परामर्श लें.