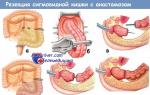
आंशिक स्तन-उच्छेदन. रेडिकल मास्टेक्टॉमी स्तन को हटाने का एक प्रमुख ऑपरेशन है। मास्टेक्टॉमी के साथ पुनर्निर्माण सर्जरी
मुख्य चिकित्सीय रणनीतिक्योंकि स्तन कैंसर है शल्य क्रिया से निकालना(मास्टेक्टॉमी) दोनों अकेले और विकिरण, हार्मोनल और कीमोथेरेपी के संयोजन में। सर्जिकल रणनीति आधुनिक उपचारइसका उद्देश्य दो मुख्य समस्याओं का समाधान प्रदान करना है - इलाज की विश्वसनीयता खतरनाक बीमारीऔर ऐसी स्थितियाँ बनाना जो मास्टेक्टॉमी के बाद स्तन पुनर्निर्माण की अनुमति देती हैं और रोगी के जीवन की गुणवत्ता में सुधार करती हैं।
शल्य चिकित्सा उपचार के कट्टरपंथी तरीके
महिलाओं में होने वाले सभी कैंसरों में, स्तन कैंसर (बीसी) मृत्यु दर के कारणों में हृदय और संवहनी रोगों के बाद पहले और दूसरे स्थान पर है। हर साल स्तन कैंसर के मरीजों की संख्या औसतन 1-2% बढ़ जाती है। यह उपचार के सबसे कट्टरपंथी तरीकों को प्राथमिकता देने की आवश्यकता को इंगित करता है।
उसी समय, जब शुरुआती अवस्थाजिसका अनुपात पिछले 10 वर्षों में बढ़ गया है, पुनर्निर्माण प्लास्टिक तत्वों के साथ या उसके बिना भी अंग-संरक्षण संचालन करना संभव है, और एंडोप्रोस्थेटिक्स के क्षेत्र में प्रगति उन लोगों के जीवन की गुणवत्ता में काफी सुधार कर सकती है जो इस तरह से गुजर चुके हैं बीमारी के बाद के चरणों में भी ऑपरेशन।
हैल्स्टेड-मेयर मास्टेक्टॉमी
क्लासिक रैडिकल सर्जरी. यह प्राथमिक ट्यूमर से क्षेत्रीय तक कैंसर कोशिकाओं के चरणबद्ध प्रसार के सिद्धांत पर आधारित है लिम्फ नोड्सएक ही नाम के जहाजों और संग्राहकों के माध्यम से।
इसलिए, ऑपरेशन का सार त्वचा और चमड़े के नीचे के ऊतकों के साथ स्तन ग्रंथि को पेक्टोरल मांसपेशियों (छोटी और बड़ी) के साथ एक एकल परिसर के रूप में निकालना है, साथ ही लिम्फ नोड्स और उपक्लावियन, एक्सिलरी और में स्थित चमड़े के नीचे की वसा के साथ निकालना है। उप-क्षेत्रीय क्षेत्र.
सर्जरी के दौरान त्वचा के चीरे की प्रकृति ट्यूमर के स्थान पर निर्भर करती है। एक अंडाकार अनुप्रस्थ चीरा मुख्य रूप से उपयोग किया जाता है, जो घाव के किनारों को बिना अधिक तनाव के किसी भी स्थान पर त्वचा के सिवनी से जोड़ने की अनुमति देता है। इस पद्धति का उपयोग स्तन कैंसर के सभी चरणों के लिए किया गया है, लेकिन इससे अधिकांश रोगियों में गंभीर जटिलताओं का विकास हुआ है। देर से जटिलताएँ, विशेष रूप से कंधे के जोड़ (60%) में सीमित गतिशीलता के रूप में। वर्तमान में, हैल्स्टेड-मेयर तकनीक केवल निम्नलिखित मामलों में ही की जाती है:
- पेक्टोरलिस प्रमुख मांसपेशी में ट्यूमर का बढ़ना।
- इस मांसपेशी की पिछली सतह पर स्थित लिम्फ नोड्स की घातक प्रक्रिया में शामिल होना।
- उच्च गुणवत्ता वाले एकल समाधान में उपशामक सर्जरी की आवश्यकता।
पैटी-डायसन मास्टेक्टॉमी
अधिक सौम्य समाधानों की खोज का परिणाम है शल्य चिकित्सा संबंधी व्यवधान, जो पिछले प्रकार का एक संशोधन है। कार्यप्रणाली के लेखक इस तथ्य पर आधारित थे लसीका केशिकाएँऔर वाहिकाएँ प्रचुर मात्रा में त्वचा और चमड़े के नीचे की वसा परत में प्रवेश करती हैं, लेकिन पेक्टोरल मांसपेशियों की प्रावरणी में लगभग अनुपस्थित होती हैं। इसलिए, डी. पैटी ने त्वचा के व्यापक छांटने के साथ-साथ पेक्टोरलिस प्रमुख मांसपेशियों को संरक्षित करने का प्रस्ताव रखा चमड़े के नीचे ऊतकएक कैंसरयुक्त ट्यूमर के आसपास. सबक्लेवियन और एपिकल एक्सिलरी लिम्फ नोड्स को हटाने के लिए, उन्हें केवल पेक्टोरलिस माइनर मांसपेशी को हटाने तक ही सीमित रखने के लिए कहा गया था। इस तकनीक ने देर से पोस्टऑपरेटिव जटिलताओं के प्रतिशत और गंभीरता को थोड़ा कम करना संभव बना दिया।
मैडेन मास्टेक्टॉमी
एक और भी अधिक कोमल विधि जिसमें दोनों पेक्टोरल मांसपेशियाँ संरक्षित रहती हैं। स्तन ग्रंथि को हटाने का काम चमड़े के नीचे की वसा परत, सबक्लेवियन, एक्सिलरी और सबस्कैपुलर लिम्फ नोड्स के साथ एक एकल ब्लॉक के रूप में किया जाता है। ऑपरेशन की विशेषता कम कट्टरवाद नहीं है, लेकिन इसके साथ काफी कम आघात (पिछले वाले की तुलना में), कम रक्त की हानि और बेहतर और तेजी से घाव भरना शामिल है।
लेकिन सबसे महत्वपूर्ण बात यह है कि मैडेन संशोधन को लागू करने के परिणामस्वरूप, मांसपेशियों का संरक्षण हमें कंधे के जोड़ की सीमित कार्यात्मक गतिशीलता के विकास के साथ रोगियों की संख्या को खत्म करने या काफी कम करने और अधिक स्वीकार्य कॉस्मेटिक प्रभाव प्राप्त करने की अनुमति देता है। इसके कारण, इस प्रकार के परिचालन संशोधनों को कार्यात्मक रूप से बख्शते माना जाता है।
दौरान हाल के वर्षऑन्कोलॉजिकल दृष्टि से कट्टरवाद को बनाए रखते हुए सर्जिकल हस्तक्षेप की मात्रा को कम करने की प्रवृत्ति रही है। दशकों से चली आ रही आक्रामक रणनीति से दूर जाने की संभावना को इस प्रकार समझाया गया है:
- रोग की प्रारंभिक अवस्था वाली महिलाओं की संख्या में उल्लेखनीय वृद्धि (स्तन कैंसर के सभी रोगियों में);
- वाद्य निदान तकनीकों में सुधार;
- प्रभावी संयोजनों का विकास और अनुप्रयोग शल्य चिकित्सालक्षित, हार्मोनल, कीमोथेरेपी और विकिरण उपचार के साथ;
- घातक प्रक्रियाओं के विकास की जैविक और नैदानिक अवधारणाओं का संशोधन - वे न केवल कैंसर के चरण को ध्यान में रखते हैं, बल्कि इसकी गतिविधि की डिग्री, ट्यूमर के विकास की दर, कोशिकाओं की विविधता, शरीर की हार्मोनल स्थिति और इसकी प्रतिक्रियाशीलता.
यह सब हमें बीमारी के पाठ्यक्रम, जटिलताओं की संभावना और उपचार रणनीति चुनने की भविष्यवाणी करने की अनुमति देता है।
रेडिकल मास्टेक्टॉमी के सूचीबद्ध प्रकार चिकित्सीय समस्याओं को सफलतापूर्वक हल करना संभव बनाते हैं। हालाँकि, उनके कार्यान्वयन के बाद, पुनर्निर्माण की संभावनाएँ इससे जुड़ीं:
- उनके आरक्षित के अभाव में कोमल ऊतकों की कमी को पूरा करने की आवश्यकता।
- एक संक्रमणकालीन तह और निपल-एरियोलर कॉम्प्लेक्स का निर्माण।
- ग्रंथि के आकार और आयतन का निर्माण और सुधार।
- स्तन ग्रंथियों की समरूपता बहाल करना।
चमड़े के नीचे की स्तन-उच्छेदन
यह एक ऐसी तकनीक है जो आपको मुख्य उपचार समस्याओं को बेहतर ढंग से हल करने की अनुमति देती है:
- सर्जिकल हस्तक्षेप और ऑन्कोलॉजिकल सुरक्षा की पर्याप्त कट्टरता बनाए रखना।
- सर्वोत्तम संभव सौंदर्य परिणाम प्राप्त करने के लिए प्राथमिक ग्रंथि पुनर्निर्माण को महत्वपूर्ण रूप से सुविधाजनक बनाना।
इस तकनीक में त्वचा से लगभग पूरी तरह अलग होना और स्तन ग्रंथि के ग्रंथियों और वसायुक्त ऊतकों को हटाना शामिल है। साथ ही, निपल-एरियोलर कॉम्प्लेक्स को भी हटा दिया जाता है, जो ऑपरेशन के अपेक्षित सौंदर्य परिणामों को काफी खराब कर देता है। इसलिए, कई ऑन्कोलॉजिस्ट सर्जन इसे संरक्षित करने का प्रयास करते हैं, जिसके लिए विभिन्न संशोधनों का उपयोग किया जाता है।
दुर्भाग्य से, यह हमेशा संभव नहीं है. निपल और एरिओला का संरक्षण इस पर निर्भर करता है:
- प्राथमिक नोड के आयाम;
- ट्यूमर का स्थानीयकरण और निपल-एरियोलर तंत्र से इसकी दूरी;
- अंतःक्रियात्मक घटकों की गंभीरता;
- ट्यूमर का कोशिका प्रकार और उसके विकास की प्रकृति;
- कैंसर प्रक्रिया में निपल-एरिओलर तंत्र की भागीदारी की डिग्री (विभिन्न स्रोतों के अनुसार, यह 5.6 से 31% तक होती है)।
- क्षेत्रीय लिम्फ नोड्स की स्थिति.
चमड़े के नीचे की मास्टेक्टॉमी व्यापक दृश्य पहुंच प्रदान करने के लिए विभिन्न प्रकार के चीरों का उपयोग करती है। स्थितियों के आधार पर, एक विस्तारित चमड़े के नीचे की मास्टेक्टॉमी का उपयोग किया जा सकता है, जिसमें पैरास्टर्नल लाइन से मध्य-एक्सिलरी लाइन तक ग्रंथि के नीचे एक चीरा शामिल होता है। यह आपको आधार पर मांसपेशियों के प्रावरणी के साथ ग्रंथि ऊतक को हटाने, निपल के उत्सर्जन नलिकाओं को उजागर करने और बगल में - लिम्फ नोड्स के साथ स्तन ग्रंथि की प्रक्रियाओं को आसानी से अलग करने और हटाने की अनुमति देता है।
चमड़े के नीचे की मास्टेक्टॉमी आपके अपने ऊतकों को हिलाकर या इम्प्लांट लगाने के लिए पेक्टोरलिस प्रमुख मांसपेशी के नीचे एक पॉकेट बनाकर एक साथ स्तन की पुनर्निर्माण सर्जरी करना संभव बनाती है।
सूचीबद्ध तरीकों में से किसी का चुनाव काफी हद तक ट्यूमर प्रक्रिया के चरण पर निर्भर करता है।

मास्टेक्टॉमी के बाद जटिलताएँ
सर्जिकल उपचार विधियों में निरंतर सुधार के बावजूद, जटिलताओं की संख्या काफी अधिक बनी हुई है - 20 से 87% तक। तत्काल पश्चात की अवधि में जटिलताएं सर्जिकल क्षेत्र में संयोजी ऊतक के गहन विकास और देर से जटिलताओं की घटना में योगदान करती हैं। जोखिम कारक हैं:
- वृद्धावस्था (60 वर्ष के बाद)।
- मोटापा और यहाँ तक कि अधिक वजन भी।
- महत्वपूर्ण मात्रा स्तन ग्रंथियां(आकार 4 से)।
- विशेषकर सहवर्ती रोग मधुमेह, क्रोनिक फेफड़े और हृदय रोग, धमनी उच्च रक्तचाप।
- सर्जरी से पहले अतिरिक्त विकिरण और/या हार्मोनल थेरेपी की जाती है।
प्रमुख प्रारंभिक जटिलताएँ
- लिम्फोरिया (लिम्फ का रिसाव) जो सभी रोगियों में रेडिकल मास्टेक्टॉमी के बाद होता है;
- उनके जंक्शनों पर ऊतक फ्लैप के बाद के विचलन के साथ सीमांत परिगलन; यह मुख्य रूप से नरम ऊतकों के अत्यधिक तनाव के कारण होता है जब उनकी कमी होती है;
- संक्रमण और घाव का दबना।
लिम्फोरिया के कारण, ऑपरेशन की सीमा की परवाह किए बिना, लिम्फ नोड्स को हटाना और उन्हें जोड़ने वालों का अपरिहार्य प्रतिच्छेदन है। लसीका वाहिकाओं. ऑपरेशन के दौरान सभी जहाजों का बंधाव असंभव है, क्योंकि उनमें से अधिकांश अदृश्य रहते हैं। विपुल लिम्फोरिया की अवधि 1 महीने या उससे अधिक हो सकती है, जो संक्रमण और सीमांत परिगलन के विकास की स्थिति पैदा करती है, अतिरिक्त एंटीकैंसर थेरेपी के समय में देरी करती है, और एक्सिलरी ज़ोन में सेरोमा (लिम्फोसेले) का निर्माण करती है, जो एक गुहा है एक कैप्सूल से घिरा हुआ और लसीका से भरा हुआ। इसके गठन के लिए बार-बार सर्जिकल हस्तक्षेप की आवश्यकता होती है।
मास्टेक्टॉमी के बाद देर से जटिलताएँ
वे सभी रोगियों में और किसी भी विधि से होते हैं, लेकिन हैलस्टेड-मेयर विधि का उपयोग करते समय वे विशेष रूप से उच्चारित होते हैं। सबसे विशिष्ट जटिलताओं के समूह, जिसे पोस्टमास्टेक्टॉमी सिंड्रोम कहा जाता है, में शामिल हैं:
- अंग के ऊतकों से लसीका का बिगड़ा हुआ जल निकासी (लिम्फोस्टेसिस)।
- सबक्लेवियन और/या एक्सिलरी नसों के लुमेन का सिकुड़ना या पूरी तरह से बंद हो जाना, जिसके परिणामस्वरूप शिरापरक रक्त का बहिर्वाह बाधित हो जाता है।
- एक्सिलरी तंत्रिकाओं से जुड़े ऑपरेशन के बाद खुरदुरे निशानों का विकास।
इन जटिलताओं के कारण अंग में लंबे समय तक या यहां तक कि स्थायी रूप से गंभीर सूजन हो जाती है, कंधे के योजक संकुचन का विकास (60% में), कंधे के जोड़ में गतिशीलता सीमित हो जाती है और लगातार दर्द और स्थायी विकलांगता होती है।
कसरत
संयुक्त राज्य अमेरिका में एसोसिएशन फॉर ब्रेस्ट कैंसर एंड मास्टेक्टॉमी द्वारा अनुशंसित मास्टेक्टॉमी के बाद जिम्नास्टिक का एक निश्चित सकारात्मक परिणाम होता है। जिम्नास्टिक में अपने बालों को कंघी करना, अपने हाथ से रबर की गेंद को निचोड़ना, अपनी बाहों को घुमाना और झुलाना, उन्हें तौलिए से अपनी पीठ के पीछे रखना और ब्रा बांधना जैसे व्यायाम शामिल हैं।
स्तन पुनर्निर्माण

मास्टेक्टॉमी के बाद स्तन पुनर्निर्माण मुख्य ऑपरेशन के साथ-साथ किया जाता है या, यदि यह संभव नहीं है, तो इसके लगभग छह महीने बाद किया जाता है। कई अलग-अलग पुनर्निर्माण तकनीकें विकसित की गई हैं, जिन्हें पारंपरिक रूप से 3 समूहों में विभाजित किया गया है:
- रोगी के स्वयं के ऊतक के साथ पुनर्निर्माण, जो संरक्षित रक्त प्रवाह के साथ ऊतक फ्लैप की गति है - इलियोफेमोरल फ्लैप, ग्रेटर ओमेंटम फ्लैप, त्वचा के साथ रेक्टस एब्डोमिनिस फ्लैप (टीआरएएम फ्लैप) पेडिकल या मुक्त, और अन्य।
- विस्तारकों और सिलिकॉन प्रत्यारोपणों का उपयोग।
- संयुक्त तकनीकें - पहले और दूसरे समूहों की विधियों का उपयोग। उदाहरण के लिए, ऊतक की कमी को पीठ की पिछली सतह से एक फ्लैप से भरा जाता है, और सिलिकॉन प्रत्यारोपण का उपयोग अतिरिक्त मात्रा, आकार सुधार और समरूपता के लिए किया जाता है।
पुनर्निर्माण विधियों को उनकी क्षमताओं और प्रभावशीलता के संदर्भ में निम्नलिखित क्रम में व्यवस्थित किया गया है:
- स्थानीय ऊतकों को स्थानांतरित करके बाद में वॉल्यूम प्रतिस्थापन के साथ अंग-संरक्षण तकनीकों का अधिकतम उपयोग करना संभव है। ज्यादातर मामलों में यह विकल्प आपको स्तन ग्रंथियों की मात्रा, आकार और यहां तक कि समरूपता को फिर से बनाने की अनुमति देता है।
- निपल-एरिओला कॉम्प्लेक्स के संरक्षण के साथ चमड़े के नीचे की मास्टेक्टॉमी के बाद एंडोप्रोस्थेसिस का उपयोग करके ग्रंथि का पुनर्निर्माण। उसी मास्टेक्टॉमी विधि को पीछे से एक मांसपेशी (त्वचा के बिना) फ्लैप और एक एंडोप्रोस्थेसिस के अतिरिक्त (यदि आवश्यक हो) के साथ जोड़ना भी संभव है।
- TRAM-फ्लैप विधि, जिसका उपयोग तब किया जाता है जब उपरोक्त विकल्पों का उपयोग करना असंभव होता है, क्योंकि इसका तकनीकी कार्यान्वयन बहुत अधिक जटिल होता है। इसके अलावा, यह दाता क्षेत्र को महत्वपूर्ण नुकसान पहुंचाता है।



स्तन कैंसर के उपचार की योजना एक ऑन्कोलॉजिस्ट सर्जन द्वारा अन्य विशेषज्ञों - एक मॉर्फोलॉजिस्ट, एक कीमोथेरेपिस्ट और एक रेडियोलॉजिस्ट की भागीदारी के साथ बनाई जाती है, जो सर्जिकल विधि का इष्टतम विकल्प सुनिश्चित करना संभव बनाता है। प्रणालीगत उपचारऔर पश्चात पुनर्वास।
जब कैंसर विकसित होने का जोखिम 51% या उससे अधिक हो जाता है तो मास्टेक्टॉमी स्तन ग्रंथियों को हटा देती है। स्तन ग्रंथि को हटाने का ऑपरेशन अपनी विशेषताओं और आयु वर्ग में भिन्न होता है।
ग्रंथि हटाने के ऑपरेशन के प्रकार
मैडेन मास्टेक्टॉमी में बगल के लिम्फ नोड्स के साथ-साथ स्तन ग्रंथि को भी हटा दिया जाता है। हटाने के बाद पुनर्वास निर्धारित है। आकार और आयतन को पुनः बनाने के लिए स्तनों का पुनर्निर्माण करने की आवश्यकता होती है।
पेटी की मास्टेक्टॉमी में स्तन ग्रंथि, बगल में ऊतक और पेक्टोरल मांसपेशी का हिस्सा हटा दिया जाता है।
एक चमड़े के नीचे की मास्टेक्टॉमी एक छोटे चीरे के माध्यम से इलाज द्वारा ग्रंथि ऊतक को हटाने की प्रक्रिया है। ऑपरेशन के अंत में, एक कृत्रिम अंग को त्वचा में डाला जाता है और अंदर सिल दिया जाता है। स्तन के आकार को बहाल करने की संभावना के मामले में चमड़े के नीचे की मास्टेक्टॉमी महिलाओं के लिए सुविधाजनक है। यह उन्हें प्लास्टिक सर्जरी के समान, वॉल्यूम बनाए रखने और विवेकपूर्ण चीरा लगाने की अनुमति देता है। स्तन की भागीदारी की सीमा के आधार पर चमड़े के नीचे की मास्टेक्टॉमी द्विपक्षीय रूप से की जा सकती है। सारकोमा, स्तन कैंसर और प्युलुलेंट सूजन के लिए चमड़े के नीचे की मास्टेक्टॉमी भी की जाती है। 
डबल मास्टेक्टॉमी (द्विपक्षीय) के बाद, एक महिला के पास एक भी स्तन नहीं बचता है, लेकिन प्लास्टिक सर्जरी की संभावना होती है।
पिरोगोव के अनुसार मास्टेक्टॉमी लिम्फोसेले के कारण स्तन ग्रंथि को हटाना है, जब कैंसर का पता 1-2 चरणों में चलता है। सर्जरी के बाद, बांह या ऊपरी हिस्से का लिम्फोस्टेसिस और कम अंग. घाट हटाने के बाद. झेल. बांह की सूजन दूर हो सकती है, लेकिन यह प्रतिवर्ती है, यानी यह डेढ़ साल में दूर हो सकती है।
रेडिकल मास्टेक्टॉमी हैल्स्टेड विधि है, जिसमें स्तन गुहा, एक्सिलरी लिम्फ नोड्स, ऊतक और स्तन के सभी मांसपेशी समूहों को निकालना शामिल है। रेडिकल मास्टेक्टॉमी को इसके अनुसार किया जा सकता है विभिन्न तरीके, यह सब ऑपरेशन की जटिलता की डिग्री पर निर्भर करता है। संपूर्ण पियर के आकार का फोड़ा पाए जाने के बाद ही रेडिकल मास्टेक्टॉमी की जाती है। झेल.
संचालन के प्रकार के लिए संकेत
पूरी तरह से अलग-अलग संकेतों के लिए, बीमारी के पाठ्यक्रम, कैंसर की संरचना, ट्यूमर, आप कैसा महसूस करते हैं, आदि के आधार पर सर्जरी निर्धारित की जा सकती है। तालिका स्पष्ट रूप से दिखाती है कि कौन सी मास्टेक्टॉमी कब, क्यों निर्धारित की जाती है और स्तन ग्रंथि को हटाने के बाद क्या होता है।
|
मास्टेक्टॉमी का प्रकार |
संकेत |
बाहर ले जाना |
मास्टेक्टॉमी के पूरा होने के बाद |
|
चमड़े के नीचे का |
ट्यूमर का आकार निपल के करीब 2 सेमी है। छाती में दर्द, |
हटाने की प्रक्रिया एक चीरे के माध्यम से होती है। किसी कीमोथेरेपी की आवश्यकता नहीं है. |
हटाने के बाद कम से कम 1 वर्ष तक पुनर्वास की आवश्यकता होती है। टैमोक्सीफेन उपचार, मालिश, ब्रा। |
|
द्विपक्षीय |
दोनों तरफ ट्यूमर. झेल. दर्द, चरण 2-3 कैंसर। |
घाट हटा दिया गया है. झेल. कीमोथेरेपी के बाद पूरी तरह से. |
पुनर्वास 2 साल तक पहुंचता है। ऊपरी अंग में सूजन संभव है. |
|
ट्यूमर के बढ़ने की सीमा 4 सेमी तक है। रोग की प्रगति के कारण मान बदल सकता है। दर्द और जलन होती है. |
किसी कीमोथेरेपी की आवश्यकता नहीं है. स्तन को ऊतक और पेक्टोरल मांसपेशी के साथ हटा दिया जाता है। |
अंग की सूजन. बहाली प्रक्रियाओं की अवधि 1-2 वर्ष तक पहुंचती है। व्यायाम, मालिश, ब्रा |
|
|
मैडेन के अनुसार |
स्टेज 2 कैंसर, लिम्फोस्टेसिस, कोशिका के बाईं ओर दर्द। |
किसी कीमोथेरेपी की आवश्यकता नहीं है. लिम्फ नोड्स के साथ स्तन को हटाना। |
प्रत्यारोपण सम्मिलित करना संभव है। झेल. टेमोक्सीफेन उपचार, मालिश, ब्रा |
|
पिरोगोव के अनुसार |
फाइबर की क्षति के साथ 1-2 डिग्री का कैंसर। |
पेशी का भाग, पियर का भाग हटाना। झेल. |
अंग का लिम्फोस्टेसिस। व्यायाम, टेमोक्सीफेन उपचार, मालिश, ब्रा |
|
मौलिक |
स्टेज 3 कैंसर, दर्द छाती. |
किसी कीमोथेरेपी की आवश्यकता नहीं है. सभी मांसपेशी समूहों, छाती को हटाना। |
लिम्फोस्टेसिस। आप फॉर्म को घाट पर वापस कर सकते हैं। झेल. प्लास्टिक सर्जरी, मालिश, ब्रा |
|
कट्टरपंथी विस्तारित |
स्टेज 4 कैंसर, सीने में क्षति, असहनीय दर्द। |
किसी कीमोथेरेपी की आवश्यकता नहीं है. वे कहते हैं, सभी मांसपेशी समूहों को हटाना। ग्रंथि, लिम्फ नोड्स और सुप्रा-थोरेसिक त्वचा। |
लिम्फोस्टेसिस, बांह की सूजन। व्यायाम और जिम्नास्टिक, ब्रा |
|
हेमिमास्टेक्टॉमी |
स्टेज 3 कैंसर, सीने में दर्द, ग्रंथियों में सूजन। |
वसा और ग्रंथि ऊतक के आधे हिस्से को हटाने के लिए एक प्रकार की सर्जरी। किसी कीमोथेरेपी की आवश्यकता नहीं है. |
लिम्फोस्टेसिस, बांह की सूजन। एक-चरणीय प्लास्टिक सर्जरी की संभावना। व्यायाम, मालिश. |
|
लिम्फैडेनेक्टॉमी |
कैंसर, एक ट्यूमर के आकार का फोड़ा। |
एक प्रकार की सर्जरी जिसमें मांसपेशियों को संरक्षित करते हुए आधी वसा और ग्रंथि ऊतक को हटा दिया जाता है। |
लिम्फोस्टेसिस, बांह की सूजन, टेमोक्सीफेन से उपचार। |
|
चतुर्भुज उच्छेदन |
स्थानीयकृत अंतिम चरण का कैंसर। |
ग्रंथियों और सेराटस प्रावरणी को हटाने के लिए एक प्रकार की सर्जरी। किसी कीमोथेरेपी की आवश्यकता नहीं है. |
हाथ की सूजन. एक-चरणीय प्लास्टिक सर्जरी की संभावना। व्यायाम और आहार |
अलग से, एक प्रकार की निवारक मास्टक्टोमी है, जो कैंसर के विकास के मौजूदा जोखिम की संभावित जटिलता को खत्म करने के लिए की जाती है। विकास की उच्च संभावना (70% से) होने पर ऑपरेशन किए जाते हैं कैंसरयुक्त ट्यूमर. जटिलताओं को प्रकट होने से रोकने के लिए, वक्षीय भाग को इस प्रकार हटाया जाता है।
पश्चात की अवधि
ऑपरेशन पूरा होने के बाद की अवधि ऐसे परिणामों के साथ हो सकती है:

सर्जरी के अंत में, आकार को उसके पिछले स्वरूप में वापस लाने के लिए पुनर्निर्माण प्लास्टिक हेरफेर भी किया जाता है। पहले तीन महीनों के दौरान, हर चीज़ में दर्द होता है - सिरदर्द, जोड़ों का दर्द, पीठ दर्द। शरीर पर तनाव पड़ने से दिल भी दुखता है। जोड़ दर्द करता है और तंत्रिका अंत तक फैलता है। आपको मालिश, सिफारिशों, उपचार, आहार का पालन करना चाहिए। शीघ्र स्वस्थ होने के लिए, उपचार में पट्टी, अंडरवियर और एक्सोप्रोस्थेसिस, व्यायाम और बहुत कुछ शामिल होता है।
आज, महिलाओं के लिए अनीता अंडरवियर, एक्सोप्रोस्थेसिस और कृत्रिम अंग का उत्पादन किया जाता है, जिसमें आरामदायक पहनने के लिए एक विशेष आस्तीन होती है। वहाँ हैं:

पट्टी में एक आस्तीन हो सकती है जिसे एक तरफ पहना जाता है। पट्टी में दोनों तरफ के लिए आस्तीन शामिल नहीं है। आस्तीन केवल उस तरफ है जहां एक्सोप्रोस्थेसिस नहीं डाले गए हैं।
एक्सोप्रोस्थेसिस को किसी भी अवसर के लिए स्विमसूट, ब्रा और कपड़ों में डाला जाता है। स्विमसूट और उनकी संरचना में आस्तीन, फास्टनरों और बेल्ट के रूप में समर्थन शामिल हैं। स्विमसूट में आस्तीन और कप भी होते हैं।
 बनावट स्तन समस्याओं को छुपाती है और आस्तीन कपड़े को पूरी तरह से पूरक करती है। यह संरचना आपको मास्टेक्टॉमी के कारण छोड़े गए टांके को छिपाने की अनुमति देती है। स्विमसूट जरूर पहनना चाहिए, ये हैं डॉक्टरों की सलाह इस तरह एक महिला पुरुषों को प्रभावित करने और अपने मानसिक स्वास्थ्य को पुनः प्राप्त करने में सक्षम होगी।
बनावट स्तन समस्याओं को छुपाती है और आस्तीन कपड़े को पूरी तरह से पूरक करती है। यह संरचना आपको मास्टेक्टॉमी के कारण छोड़े गए टांके को छिपाने की अनुमति देती है। स्विमसूट जरूर पहनना चाहिए, ये हैं डॉक्टरों की सलाह इस तरह एक महिला पुरुषों को प्रभावित करने और अपने मानसिक स्वास्थ्य को पुनः प्राप्त करने में सक्षम होगी।
स्विमवीयर कपड़ों का एक खुला टुकड़ा है जो एक महिला को परिस्थितियों के बावजूद खुद को उसकी सारी महिमा में दिखाने की अनुमति देता है। सिफारिशों, पोषण और डॉक्टर के आदेशों का पालन करते समय, स्त्रीत्व के बारे में मत भूलना। समुद्र, पूल, झील पर विश्राम के लिए किसी स्टोर से स्विमवीयर का ऑर्डर दिया जा सकता है, लेकिन अपने "जीवन" का इलाज जारी रखें। मुख्य बात यह है कि अपने आप को अंदर से ठीक करें और सोचें कि जीवन कितना अद्भुत है।
कई महिलाएं अपने परिवर्तनों से पुरुषों को खोने से डरती हैं। पुरुषों को इस बात की कोई समझ नहीं है कि एक महिला का जीवन कैसा होता है। इस वजह से, पुरुषों को अस्वीकृति का अनुभव होता है, कई पुरुषों के परिवार नष्ट हो जाते हैं, क्योंकि एक महिला की उपस्थिति बदल दी गई है। पत्नियाँ और युवा लड़कियाँ डरती हैं कि पुरुष करीब आने की इच्छा खो देंगे, और केवल पुरुष ही ऐसा कर सकते हैं यदि वे एक महिला की मुस्कान लौटाने के लिए उसमें अपना सब कुछ लगा दें। पुरुषों के मन में इस बारे में कोई सवाल नहीं है कि पोषण कैसे किया जाना चाहिए, शरीर में दर्द क्यों होता है और पीठ तक विकिरण क्यों होता है। आख़िरकार, कोई नहीं जानता कि कोई व्यक्ति कितने समय तक जीवित रहता है या कोई व्यक्ति कितने समय के लिए चला गया है। जीवन की सराहना करें, समर्थन दें।
ध्यान!निम्नलिखित वीडियो माइक्रोसर्जिकल ऑपरेशन के वीडियो क्लिप प्रस्तुत करता है।
16 वर्ष से कम उम्र के व्यक्तियों, गर्भवती महिलाओं और असंतुलित मानसिकता वाले व्यक्तियों के लिए इन वीडियो को देखने की सख्त मनाही है।
जब डॉक्टर किसी महिला के लिए मास्टेक्टॉमी ऑपरेशन की आवश्यकता का सवाल उठाते हैं, तो कई मैमोलॉजिस्ट मरीज घबरा जाते हैं और सवाल को टालने की कोशिश करते हैं और ऑपरेशन को यथासंभव लंबे समय तक विलंबित करने का प्रयास करते हैं।
इस बीच, मास्टेक्टॉमी कराना है या नहीं, इस दुविधा में, निर्णय लेने का समय इलाज के सकारात्मक पूर्वानुमान और आगे के पुनर्वास और पुनर्प्राप्ति की गुणवत्ता दोनों को निर्धारित करता है।
यह समझना आवश्यक है कि मास्टेक्टॉमी क्या है, जटिलताओं के कारण यह कितना खतरनाक है, इसके परिणाम क्या हैं और एक महिला के भविष्य के जीवन की गुणवत्ता के लिए पूर्वानुमान कितना आरामदायक है।
मास्टेक्टॉमी की अवधारणा.
मास्टेक्टॉमी स्तन ग्रंथि और उसके आसपास के ऊतक के हिस्से को शल्य चिकित्सा द्वारा हटाने की प्रक्रिया है। मास्टेक्टॉमी सर्जरी कई प्रकार की होती है, जब ट्यूमर से प्रभावित स्तन ग्रंथि के साथ-साथ आस-पास के मांसपेशियों के ऊतकों, वसा जमा और लिम्फ नोड्स को भी हटा दिया जाता है।

स्तन कैंसर की सीमा और लिम्फ नोड्स के माध्यम से मेटास्टेस के प्रसार के आधार पर, मास्टेक्टॉमी के मुख्य प्रकारों में से एक का संकेत दिया जा सकता है।
मास्टेक्टॉमी के प्रकार और तरीके।
मास्टेक्टॉमी सर्जरी स्तन ग्रंथि को आंशिक या पूर्ण (कट्टरपंथी) निष्कासन है। शल्य चिकित्सा पद्धतियाँ. मास्टेक्टॉमी ऑपरेशन के तीन मुख्य प्रकार या, दूसरे शब्दों में, तरीके हैं:
1. पैटी की विधि, या संशोधित रेडिकल मास्टेक्टॉमी। इसमें स्तन ग्रंथि को पूरी तरह से हटाना, साथ ही पहले और दूसरे क्रम के एक्सिलरी लिम्फ नोड्स को हटाना, साथ ही पेक्टोरलिस माइनर मांसपेशी को हटाना शामिल है। पैटी के अनुसार मास्टेक्टॉमी की यह विधि निदान किए गए स्तन कैंसर के लिए संकेतित है, जब मेटास्टेस अभी तक गहराई से प्रवेश नहीं कर पाए हैं। यह विधि सबसे आम है और सभी मास्टेक्टॉमी सर्जरी में से आधे से अधिक को करने के लिए इसका उपयोग किया जाता है।

2. हैल्स्टेड विधि, या पूर्ण रेडिकल मास्टेक्टॉमी। हैल्स्टेड मास्टेक्टॉमी में स्तन ग्रंथि को पूरी तरह से हटाना शामिल होता है, यही कारण है कि इसे रेडिकल कहा जाता है। यह मास्टेक्टॉमी विधि सभी एक्सिलरी लिम्फ नोड्स, साथ ही पेक्टोरलिस प्रमुख और छोटी मांसपेशियों और सभी वसायुक्त ऊतकों को हटा देती है। केवल वक्षीय तंत्रिका ही बची है। अब हैल्स्टेड विधि के अनुसार मास्टेक्टॉमी का उपयोग केवल कैंसर के गंभीर अंतिम चरणों में किया जाता है, जिसमें आसन्न मांसपेशियों में मेटास्टेस के गहरे प्रवेश का निदान किया जाता है। इस प्रकार की मास्टेक्टॉमी अत्यधिक आक्रामक होती है और इसमें महिला के शरीर की सतह को जबरन बड़े पैमाने पर हटाना पड़ता है।

3. मैडेन की विधि, जब स्तन ग्रंथि स्वयं हटा दी जाती है, लेकिन ग्रंथि और एक्सिलरी लिम्फ नोड्स के आस-पास के मांसपेशी ऊतक बने रहते हैं। हालांकि अक्सर, मैडेन विधि का उपयोग करके मास्टेक्टॉमी के दौरान, सीधे स्तन ग्रंथि में स्थित लिम्फ नोड्स को इसके साथ हटा दिया जाता है। आमतौर पर, मैडेन मास्टेक्टॉमी एक सर्जिकल प्रक्रिया है जो उन महिलाओं के लिए संकेतित होती है जिन्हें डक्टल कार्सिनोमा होता है। इस पद्धति का उपयोग निवारक ऑपरेशन करने के लिए भी किया जाता है जब आनुवंशिक विशेषताओं के कारण कैंसर की उच्च संभावना होती है, जैसे कि उत्परिवर्तित बीआरसीए 1 जीन का पता लगाना।
4. यदि ट्यूमर त्वचा तक नहीं फैला है तो स्तन की त्वचा का कुछ हिस्सा छोड़कर मास्टेक्टॉमी की जा सकती है। यह उस स्थिति में किया जाता है जब रोगी स्तन प्रत्यारोपण - एंडोप्रोस्थेसिस की शुरूआत के साथ स्तन ग्रंथि के पुनर्निर्माण के लिए आगे मैमोप्लास्टी ऑपरेशन की योजना बनाता है। यदि कोई महिला एक्सोप्रोस्थेसिस नहीं पहनना चाहती है और स्तन पुनर्निर्माण के लिए अतिरिक्त प्लास्टिक सर्जरी कराने के लिए तैयार है, तो इसे मास्टेक्टॉमी से पहले बताया जाना चाहिए। तब सर्जन-मैमोलॉजिस्ट त्वचा का हिस्सा छोड़ने में सक्षम होंगे। स्तन ग्रंथियों के आगे के पुनर्निर्माण पर यह निर्णय मैडेन और पैटी विधि का उपयोग करके मास्टेक्टॉमी के दौरान प्रासंगिक है। अब प्लास्टिक सर्जन अद्भुत काम करते हैं और न केवल स्तन के आकार और आकार को बहाल करते हैं, बल्कि एरिओला और निपल को भी बड़ा करते हैं।
रोगनिरोधी स्तन-उच्छेदन.
चूँकि मैडेन पद्धति की मास्टेक्टॉमी सभी प्रकार की मास्टेक्टॉमी में सबसे आसानी से सहन की जाने वाली विधि है, इसलिए इस उत्परिवर्तन का निदान होने पर स्तन कैंसर के विकास को रोकने और रोकने के लिए इसे महिला के उचित अनुरोध पर किया जा सकता है। उदाहरण के लिए, ऐसी मास्टेक्टॉमी हॉलीवुड अभिनेत्री एंजेलिना जोली, मिस अमेरिका हेलेन रोज़, रूसी पत्रकार माशा गेसन और कुछ अन्य लोगों द्वारा की गई थी। प्रसिद्ध महिलाएँ, रोकथाम के उद्देश्य से।

जाहिरा तौर पर, उनके लिए, स्तन-उच्छेदन कराने या न कराने के निर्णय में कैंसर होने का उचित भय प्रबल था, क्योंकि आँकड़े कठोर हैं और 90 प्रतिशत संभावना के साथ कैंसर ट्यूमर के विकास की भविष्यवाणी करते हैं यदि बीआरसीए 1 जीन मौजूद है शरीर। यह समझने के लिए कि यह ऑपरेशन करना है या नहीं, और विशेष रूप से निवारक उद्देश्यों के लिए, आपको निर्णय लेने की आवश्यकता है संभावित जटिलताएँमास्टेक्टॉमी के बाद और इसके उपयोग के संकेत।
मास्टेक्टॉमी के लिए संकेत.
इस सवाल में कि मास्टेक्टॉमी करानी चाहिए या नहीं, उत्तर आमतौर पर स्पष्ट है - इसे कराएं। क्योंकि कैंसरग्रस्त ट्यूमर में प्रगतिशील विकास और मेटास्टेसिस की प्रवृत्ति होती है, जो ज्यादातर मामलों में होती है घातक परिणाम. कुछ मामलों में, विकिरण और कीमोथेरेपी के साथ उपचार और इसके परिणामों की सावधानीपूर्वक निगरानी से कैंसर को रोकना संभव है। अधिकतर, ऐसी थेरेपी मास्टेक्टॉमी की तैयारी या अंतिम चरण के रूप में की जाती है। मास्टेक्टॉमी के बाद सकारात्मक परिणामों की संख्या लगातार बढ़ रही है, और सबसे अधिक गारंटीकृत परिणाम प्रदान करती है। इसलिए, स्तन कैंसर से निपटने के लिए मास्टेक्टॉमी पसंदीदा तरीका है।

1. तो, जैसा कि ऊपर बताया गया है, मास्टेक्टॉमी का संकेत एक उत्परिवर्तित बीआरसीए 1 जीन की उपस्थिति हो सकता है, लेकिन ऑपरेशन करना है या नहीं यह निर्णय महिला के पास रहता है।
2. स्तन ग्रंथि की शुद्ध सूजन, जब कोई चिकित्सा मदद नहीं करती है, तो मास्टेक्टॉमी के लिए एक संकेत हो सकता है।
3. गाइनेकोमेस्टिया में मास्टेक्टॉमी के भी संकेत हैं। यहां चिकित्सीय संकेतों की तुलना में कॉस्मेटिक प्रभाव अधिक महत्वपूर्ण है।
4. सर्जिकल मास्टेक्टॉमी के लिए मुख्य संकेत, निश्चित रूप से, स्तन ग्रंथियों के निदान के दौरान एक कैंसरयुक्त ट्यूमर का पता लगाना है, चाहे सार्कोमा, कार्सिनोमा या अन्य प्रकार का कैंसर हो।
मास्टेक्टॉमी के दौरान जटिलताएँ।
मास्टेक्टॉमी के बाद जटिलताओं को मनोवैज्ञानिक स्तर पर विभाजित किया गया है।
1. सर्जरी के तुरंत बाद जटिलताएं घाव भरने की प्रक्रिया से जुड़ी होती हैं।
- घाव से अत्यधिक रक्तस्राव होना। आमतौर पर पहली बार होता है पश्चात की अवधिस्तन-उच्छेदन। स्कंदक औषधियों से रक्तस्राव बंद हो जाता है। यदि घाव लंबे समय तक ठीक नहीं होता है, तो बार-बार चीरा लगाने की आवश्यकता हो सकती है।
- एक्सिलरी क्षेत्र में मास्टेक्टॉमी द्वारा छोड़े गए घाव का ठीक होना निर्भर करता है सामान्य हालतरोगी का स्वास्थ्य और उसकी उपस्थिति या अनुपस्थिति पुराने रोगों. मधुमेह जैसी बीमारी समग्र उपचार समय को बहुत बढ़ा देती है।
- ऑपरेशन के बाद घाव के दबने से उपचार प्रक्रिया जटिल हो सकती है; इस जटिलता से निपटने के लिए एंटीबायोटिक दवाओं का उपयोग किया जाता है।
- मास्टेक्टॉमी ऑपरेशन के अंतिम चरण में, आम बोलचाल की भाषा में, इचोर में अवशिष्ट रक्त, ऊतक और लसीका द्रव के बहिर्वाह को सुनिश्चित करने के लिए घाव में एक जल निकासी ट्यूब डाली जाती है। जटिलताओं में विपुल लिम्फोरिया शामिल है।
- लिम्फोस्टेसिस और लिम्फेडेमा मास्टेक्टॉमी के बाद बांह की सूजन है।

हाथ में सूजन रक्त और लसीका द्रव के संचार में गड़बड़ी, उसके रुक जाने के कारण होती है। चूंकि मास्टेक्टॉमी के दौरान, स्तन ग्रंथि और एक्सिलरी क्षेत्र के शरीर से लिम्फ नोड्स हटा दिए जाते हैं, संचालित स्तन के निकटतम शरीर के हिस्सों में तरल पदार्थ का बहिर्वाह बाधित हो जाता है। लिम्फेडेमा आमतौर पर सर्जिकल पक्ष पर पूरी बांह को प्रभावित करता है। मास्टेक्टॉमी के बाद बांह की सूजन का उपचार विशेष जिम्नास्टिक व्यायाम और ब्रेस्टस्ट्रोक तैराकी से होता है। विभिन्न विस्तारक और लसीका प्रशिक्षक, संपीड़न आस्तीन और पट्टियाँ भी हैं।
2. मास्टेक्टॉमी के बाद दूसरी प्रकार की जटिलताएं एक महिला के मनोवैज्ञानिक अनुभवों से जुड़ी होती हैं, जो अक्सर अवसाद का कारण बनती हैं। यह कई कारकों द्वारा सुगम है, जिनमें से सबसे आम हैं:

- मास्टेक्टॉमी के परिणाम के बारे में संदेह और भय
- हीनता और हीनता की भावना और, परिणामस्वरूप, सामाजिक संपर्कों में कठिनाइयाँ और सीमाएँ
- यौन क्षेत्र में काल्पनिक और वास्तविक कठिनाइयाँ, प्रियजनों के अपर्याप्त ध्यान के कारण, कामेच्छा के पूर्ण संरक्षण के साथ
- बीमारी की संभावित पुनरावृत्ति का डर
जटिलताओं के संकेतित कारणों के अलावा, अन्य मनो-यौन कारण भी हो सकते हैं जिन्हें एक अनुभवी मनोवैज्ञानिक पहचान कर दूर कर सकता है, इसलिए ऐसी जटिलताओं से छुटकारा पाने के लिए मनोचिकित्सक से परामर्श करना आवश्यक है।
मास्टेक्टॉमी के बाद उपचार.
मास्टेक्टॉमी के तुरंत बाद रोगी का उपचार मुख्य रूप से नियमित रूप से उच्च गुणवत्ता वाली ड्रेसिंग और घाव में बनने वाले तरल पदार्थ को बाहर निकालने पर निर्भर करता है। एंटीबायोटिक उपचार के बिना पोस्टऑपरेटिव अवधि पूरी नहीं होती है। भविष्य में, यदि हाथ की सूजन जैसी माध्यमिक जटिलताएँ होती हैं, तो उपचार में जोड़ना शामिल है उपचारात्मक व्यायाम, तैराकी, संपीड़न आस्तीन और पट्टियाँ पहनना। कभी-कभी, एक्सोप्रोस्थेसिस पहनते समय, त्वचा की जलन का इलाज करने की आवश्यकता होती है, लेकिन इसका सीधा संबंध मास्टेक्टॉमी ऑपरेशन से नहीं होता है।
के बारे में लाभकारी गुणटिंचर, अर्क, आदि सर्दी के खिलाफ थाइम और थाइम।
मास्टेक्टॉमी डॉक्टरों द्वारा निर्धारित एक सामान्य ऑपरेशन है। इसके कार्यान्वयन के मुख्य संकेत स्तन कैंसर या इसके संभावित विकास हैं, जो 51% से अधिक है। आपको समझना चाहिए कि यह क्या है, क्योंकि इस उद्देश्य के लिए कई प्रकार के ऑपरेशन निर्धारित हैं।
केवल अंतिम उपाय के रूप में मास्टेक्टॉमी निर्धारित की जाती है, जब सभी प्रभावित क्षेत्रों के साथ स्तन ग्रंथि को स्तन से हटा दिया जाता है। कैंसर विकसित होने की संभावना या मौजूदा विकृति के साथ, महिलाएं खुद को छोड़ देती हैं। यदि यह बीमारी नहीं है जो उन्हें मारती है, तो ऑपरेशन उन्हें उनके बाहरी आकर्षण से वंचित कर देगा। उपचार में यह दृष्टिकोण नकारात्मक है।
जैसा कि वेबसाइट से पता चलता है, स्तन के आकार को सही करने के लिए मास्टेक्टॉमी में आगे की प्लास्टिक सर्जरी शामिल होती है। इस मामले में, बीमारी दूर हो जाएगी, जिससे महिला कई वर्षों तक जीवन का आनंद ले सकेगी।
मास्टेक्टॉमी के प्रकार
मास्टेक्टॉमी (स्तन हटाने की सर्जरी) विभिन्न प्रकार की होती है, जो रोग की गंभीरता और रोगी की उम्र पर निर्भर करती है:

विभिन्न प्रकार के ऑपरेशनों के लिए संकेत
डॉक्टरों के पास समस्या का कोई एक समाधान नहीं है. यह सब रोगी की भलाई, उम्र, रोग की गंभीरता और उसकी व्यापकता, ट्यूमर की प्रकृति आदि पर निर्भर करता है। ये सभी संकेत हैं विभिन्न प्रकार केसंचालन, जिसके बारे में हम नीचे बात करेंगे:
- निपल के पास स्थित 2 सेमी या अधिक व्यास वाले ट्यूमर और सीने में दर्द के लिए चमड़े के नीचे की मास्टेक्टॉमी की जाती है। एक चीरा लगाया जाता है. कीमोथेरेपी का उपयोग नहीं किया जाता है. सर्जरी के बाद, पुनर्वास 1 वर्ष तक चलता है, जिसमें मालिश, टैमोक्सीफेन और ब्रा पहनने की सलाह दी जाती है।
- चरण 2-3 के कैंसर और दोनों ग्रंथियों में दर्द के लिए द्विपक्षीय मास्टेक्टॉमी निर्धारित की जाती है। कीमोथेरेपी और स्तन ग्रंथियों को पूरी तरह से हटा दिया जाता है। पुनर्वास 2 साल तक चलता है, और ऊपरी अंगों में सूजन हो सकती है।
- पैटी के अनुसार मास्टेक्टॉमी उन ट्यूमर के लिए निर्धारित की जाती है जो 4 सेमी तक पहुंच गए हैं, और दर्द और जलन देखी जाती है। ऑपरेशन में कीमोथेरेपी के बिना स्तन, ऊतक और पेक्टोरल मांसपेशियों को निकालना शामिल है। सर्जरी के बाद सूजन देखी जाती है। पुनर्वास 1-2 साल तक चलता है, मालिश, व्यायाम और ब्रा पहनने की सलाह दी जाती है।
- मैडेन मास्टेक्टॉमी स्टेज 2 कैंसर, लिम्फोस्टेसिस या छाती के बाईं ओर दर्द के लिए निर्धारित है। कीमोथेरेपी के बिना ग्रंथि और लिम्फ नोड्स को हटाने के लिए सर्जरी निर्धारित की जाती है। स्तन ग्रंथियों के स्थान पर प्रत्यारोपण डालने की सिफारिश की जाती है। मालिश, टैमोक्सीफेन लेना और ब्रा पहनना निर्धारित है।
- पिरोगोव के अनुसार मास्टेक्टॉमी चरण 1-2 कैंसर और प्रभावित ऊतक के लिए निर्धारित है। स्तन ग्रंथि का कुछ भाग और मांसपेशी का कुछ भाग हटा दिया जाता है। अंग का लिम्फोस्टेसिस देखा जा सकता है। मालिश, टैमोक्सीफेन, व्यायाम और एक विशेष ब्रा निर्धारित हैं।
- रेडिकल मास्टेक्टॉमी स्टेज 3 कैंसर और सीने में दर्द के लिए निर्धारित है। कीमोथेरेपी के बिना स्तन और सभी मांसपेशियों को हटा दिया जाता है। सर्जरी के बाद लिम्फोस्टेसिस देखा जाता है। स्तन वृद्धि का कार्य किया जा सकता है। मालिश और विशेष ब्रा पहनने की सलाह दी जाती है।
- रेडिकल एक्सटेंडेड मास्टेक्टॉमी स्टेज 4 कैंसर, असहनीय दर्द और छाती को नुकसान के लिए निर्धारित की जाती है। ऑपरेशन में स्तन ग्रंथियां, सभी मांसपेशियां, लिम्फ नोड्स और स्तन की त्वचा को हटा दिया जाता है। सर्जरी के बाद बांह में सूजन और लिम्फोस्टेसिस हो जाता है। जिम्नास्टिक, व्यायाम और विशेष अंडरवियर निर्धारित हैं।
- हेमिमास्टेक्टॉमी स्टेज 3 कैंसर, सीने में दर्द और ग्रंथियों की सूजन के लिए निर्धारित है। ऑपरेशन में ग्रंथि और वसायुक्त ऊतक का आधा हिस्सा हटा दिया जाता है। इसके बाद, लिम्फोस्टेसिस और बांह की सूजन देखी जाती है। एक-चरणीय प्लास्टिक सर्जरी करना संभव है। मालिश और व्यायाम निर्धारित हैं।
- लिम्फैडेनेक्टॉमी कैंसर या ट्यूमर के आकार के फोड़े के लिए निर्धारित है। ऑपरेशन के दौरान, मांसपेशियों को संरक्षित करते हुए वसायुक्त और ग्रंथि संबंधी ऊतक का हिस्सा हटा दिया जाता है। लिम्फोस्टेसिस और बांह की सूजन विकसित हो सकती है। टैमोक्सीफेन निर्धारित है।
- अंतिम चरण के स्थानीयकृत कैंसर के लिए क्वाड्रान्टेक्टोमी निर्धारित है। कीमोथेरेपी निर्धारित नहीं है। सेराटस मांसपेशियों की ग्रंथियां और प्रावरणी हटा दी जाती हैं। एक चरण में स्तन सर्जरी करना संभव है। सूजन देखी जाती है. आहार और व्यायाम निर्धारित हैं।
- कैंसर के विकास को रोकने के लिए निवारक मास्टेक्टॉमी निर्धारित की जाती है।
कैंसर विकसित होने की संभावना (70% से) होने पर सर्जरी निर्धारित की जाती है। जटिलताओं से बचने के लिए, स्तन का हिस्सा हटा दिया जाता है।
पश्चात की अवधि
ऑपरेशन लंबे समय तक विभिन्न लक्षणों के साथ नहीं हो सकता है जो रोगी को पश्चात की अवधि में परेशान करते हैं:
- दर्द बांहों और पीठ तक फैल रहा है।
- जिम्नास्टिक।
- टांगों और बांहों में सूजन.
- दीर्घकालिक उपचार.
- सांस लेने में दिक्क्त।
- व्यायाम चिकित्सा का संचालन करना।
- डेन्चर डालने की आवश्यकता.
- आवाजाही और काम पर प्रतिबंध.
- आहार, विशेष पोषण.
- बाहर ले जाना प्लास्टिक सर्जरी.
- मनोवैज्ञानिक रूप से असंतुलित स्थितियों का उपचार.
- मालिश और व्यायाम.
- पट्टी, एक्सोप्रोस्थेसिस, ब्रा पहनने की आवश्यकता।
- एक्सोप्रोस्थेटिक्स, विशेष ब्रा और स्विमसूट खरीदने की आवश्यकता।
- सामान्य जीवन में लौटने का अवसर.

मास्टेक्टॉमी के बाद, दर्द आमतौर पर हर जगह देखा जाता है: सिर, पीठ, छाती, यहां तक कि तनाव के कारण हृदय में भी। जोड़ों और मांसपेशियों में दर्द होता है। इसके लिए विशेष अंडरवियर पहनना, व्यायाम करना और मालिश कराना और आहार का पालन करना आवश्यक है। स्तन के आकार को बहाल करने के लिए अक्सर प्लास्टिक सर्जरी की आवश्यकता होती है।
पश्चात की अवधि में विशेष अंडरवियर में से हैं:
- संपीड़न अंडरवियर.
- आस्तीन के माध्यम से डेन्चर और अंडरवियर।
- डेन्चर और अंडरवियर जेब के साथ.
- ठंडे कपड़ों के साथ लिनन।
- प्रोस्थेटिक्स और स्पोर्ट्सवियर।
- प्रोस्थेटिक्स और स्लीपवियर।
- रोजमर्रा की जिंदगी के लिए प्रोस्थेटिक्स और कपड़े।
- सिले हुए एक्सोप्रोस्थेसिस और अंडरवियर।
- नींद की पट्टी.
- एक्सोप्रोस्थेसिस और पट्टी।
- हटाने योग्य डेन्चर और पट्टी।
- सहायक उत्पाद.
पट्टी में एक तरफ एक आस्तीन होती है, जहां एक्सोप्रोस्थेसिस नहीं डाले जाते हैं। दोनों तरफ कोई पट्टी नहीं है.
बुनियादी मनोवैज्ञानिक समस्यामास्टेक्टॉमी की अवधि के दौरान उत्पन्न होने वाला एक आदमी को खोने का डर है या पुरुष का ध्यानअपने आप को। यहां आपको अपने मनोवैज्ञानिक मूड के लिए सुझावों का पालन करना चाहिए, साथ ही खुद को ठीक करने में भी मदद करनी चाहिए।

आपको मास्टेक्टॉमी से इंकार नहीं करना चाहिए। बाद में प्लास्टिक सर्जरी का सहारा लेना और विशेष ब्रा पहनना बेहतर है। गर्मियों में, स्विमसूट उपयुक्त होते हैं, जो विशेष दुकानों में बेचे जाते हैं, जो छाती में सभी सीमों और परिवर्तनों को छिपाते हैं।
चूंकि पुरुषों के लिए यह कल्पना करना मुश्किल है कि बीमारी की अवधि के दौरान एक महिला कैसा महसूस करती है और उसे किन अभावों (आहार, व्यायाम आदि) से गुजरना पड़ता है, तो आपको खुद पर भरोसा रखना चाहिए। आपको अपनी ख़ुशी की ज़िम्मेदारी पुरुषों पर नहीं डालनी चाहिए। साथ ही अपने पार्टनर को यह बताना चाहिए कि हर चरण में आपके साथ क्या हो रहा है। इससे आपके प्रियजन को यह समझने में मदद मिलेगी कि आप किस दौर से गुजर रहे हैं और वह अपनी उपस्थिति में कुछ बदलावों को अधिक स्वीकार करेगा।
पूर्वानुमान
मास्टेक्टॉमी एक उपचार विकल्प है जहां एक महिला को अपने स्तनों का एक हिस्सा या पूरा हिस्सा हटाने जैसा कठोर कदम उठाने के लिए मजबूर किया जाता है। अपनी जिंदगी बचाने के लिए आपको कुछ त्यागना होगा। इस मामले में, पूर्वानुमान अनुकूल हो जाता है, क्योंकि मास्टेक्टॉमी इलाज में मदद करती है।
स्तन हटाने की सर्जरी के अभाव से जीवन प्रत्याशा काफी प्रभावित होती है। इस मामले में, रोग विकसित होता है और मृत्यु हो जाती है। क्या जीवन की सुंदरता केवल एक महिला के लिए चुनने लायक है?
चमड़े के नीचे की स्तन-उच्छेदनस्तन ग्रंथि के वसायुक्त और ग्रंथि संबंधी ऊतकों को हटाने के लिए एक सर्जिकल ऑपरेशन है। इस मामले में, निपल-एरियोलर कॉम्प्लेक्स को संरक्षित करते हुए केवल 90% ऊतक को हटा दिया जाता है। यह विशेषता प्रक्रिया को चमड़े के नीचे के विच्छेदन से अलग करती है, एक ऐसा ऑपरेशन जिसमें केवल 5% तक ग्रंथि ऊतक ही रहता है।
चमड़े के नीचे की मास्टेक्टॉमी की जाती है उपचारात्मक प्रयोजनविकास रोकथाम के ढांचे के भीतर कैंसर.
सर्जरी के लिए संकेत
ऑपरेशन के लिए निम्नलिखित चिकित्सीय संकेत मौजूद हैं:
- ट्यूमर को निपल-एरियोलर ज़ोन से दो सेंटीमीटर से अधिक की दूरी पर स्थानीयकृत नहीं किया जाना चाहिए;
- ट्यूमर का आकार दो सेंटीमीटर से अधिक नहीं होना चाहिए;
- ट्यूमर सतह से बहुत दूर स्थित है;
- ऑन्कोलॉजिकल गठन स्तन ग्रंथि की गहराई में स्थित होता है।
ऑपरेशन की विशेषताएं
चमड़े के नीचे की मास्टेक्टॉमी कई लोगों द्वारा की जा सकती है विभिन्न तरीके, कट के प्रकार में भिन्नता। सर्जन को रोगी की शारीरिक विशेषताओं के आधार पर इष्टतम विधि का चयन करना चाहिए। चीरा ऐसे आकार का होना चाहिए जिससे फैटी टिशू और लिम्फ नोड्स की आसपास की परत के साथ-साथ कैंसरयुक्त संरचना को हटाना संभव हो सके।
चमड़े के नीचे की मास्टेक्टॉमी करते समय, एक महिला सर्जिकल चीरे की उच्च गुणवत्ता वाली चिकित्सा के माध्यम से एक साथ स्तन सुधार से गुजर सकती है। यह ध्यान दिया जाना चाहिए कि प्रक्रिया के दौरान, एक्सिलरी, सबक्लेवियन और सबस्कैपुलर क्षेत्रों में स्थित ग्रंथियों के ऊतकों का पूर्ण रूप से छांटना होता है। निपल और एरिओला बरकरार रहते हैं। इससे कैंसर दोबारा होने की संभावना खत्म हो जाती है।
इस ऑपरेशन की एक अन्य महत्वपूर्ण विशेषता विकिरण चिकित्सा का अनिवार्य कोर्स है। यह कोर्स आपको ऑपरेशन के बाद बची हुई कैंसर कोशिकाओं को पूरी तरह से हटाने की अनुमति देता है। विकिरण चिकित्साचीरा ठीक होने के तुरंत बाद शुरू होता है और प्रति सप्ताह कई सत्रों के साथ डेढ़ महीने तक जारी रहता है।
स्तन को उसकी पिछली मात्रा में वापस लाने के लिए, आसपास की मांसपेशियों का उपयोग किया जाता है, जिन्हें संचार समस्याओं के डर के बिना स्थानांतरित किया जा सकता है। ऐसे मामलों में जहां मांसपेशियों की मात्रा अपर्याप्त है, सिलिकॉन कृत्रिम अंग का उपयोग किया जा सकता है। जैसा कि आप देख सकते हैं, सर्जरी एक साथ दो समस्याओं का समाधान कर सकती है: चिकित्सीय और कॉस्मेटिक।
चमड़े के नीचे की मास्टेक्टॉमी के लिए मतभेद
प्रक्रिया की दक्षता
ऑपरेशन के प्रभाव का अध्ययन 1999 में किया गया था। अध्ययन के परिणामों के आधार पर, यह पाया गया कि हटाए गए ग्रंथि ऊतकों की संख्या के आधार पर ट्यूमर बनने का जोखिम कम हो जाता है। कैंसर विकसित होने के उच्च जोखिम वाले मरीजों में मास्टेक्टॉमी कराने के बाद कैंसर विकसित होने की संभावना नब्बे प्रतिशत कम हो जाती है।
संचालन पद्धति
चमड़े के नीचे की मास्टेक्टॉमी आमतौर पर दो पारंपरिक तरीकों से की जाती है:
- चमड़े के नीचे की संरचनाओं के पूर्ण शारीरिक दृश्य के लिए एक लंबा अनुप्रस्थ चीरा बनाना;
- निपल और एरिओला के क्षेत्रों में उच्छेदन।
यह निश्चित रूप से कहना असंभव है कि इनमें से कौन सा तरीका अधिक प्रभावी है।
ऊतक और निकाले जा रहे समावेशन का आंतरिक दृश्य बनाने के लिए एरोला के चारों ओर एक चीरा लगाकर मानक ऑपरेशन किया जाता है। एक निश्चित स्तन आकार पर, चीरा शाब्दिक दिशा में बढ़ सकता है। अधिक प्रभावी छांटने के लिए, ग्रंथियों के ऊतकों को ट्यूम्सेंट घोल से उपचारित किया जाता है। इससे सर्जरी के दौरान रक्तस्राव का खतरा कम हो जाता है। सेलाइन से उपचार के बाद, रक्त की आपूर्ति बनाए रखते हुए स्तन के ऊतकों को हटा दिया जाता है। ऑपरेशन के दौरान, निपल क्षेत्र में परिगलन को रोकने के लिए सावधानी बरती जाती है। रक्तस्राव को रोकने के लिए, बड़ी नसों को जमने के बजाय बांधने की सलाह दी जाती है।
|
| सर्जिकल पैथोलॉजी | ||
|---|---|---|
| शरीर रचना | गुदा नलिका परिशिष्ट पित्ताशय गर्भाशय स्तन ग्रंथियां मलाशय अंडकोष अंडाशय | |
| रोग | अपेंडिसाइटिस क्रोहन रोग वैरिकोसेले इंट्राडक्टल पेपिलोमा अंतर्वर्धित नाखून रेक्टल प्रोलैप्स गाइनेकोमेस्टिया अतिसक्रिय मूत्राशय हाइपरहाइड्रोसिस हर्निया पेट की सफेद रेखा का हर्निया स्तन ग्रंथियों का डिसहोर्मोनल डिसप्लेसिया पित्त पथरी रोग प्लीहा के रोग लिपोमा गर्भाशय फाइब्रॉएड महिलाओं में मूत्र असंयम स्तन ट्यूमर वंक्षण हर्निया प्लीहा को नुकसान अम्बिलिकल हर्निया सिंध एलन-मास्टर्स रम स्तन ग्रंथि का यूरेटेरोसेले फाइब्रोएडीनोमा कोलेसीस्टाइटिस | |
| संचालन | ||