थायरॉयड ग्रंथि का ऑटोइम्यून थायरॉयडिटिस: कारण, लक्षण और उपचार। थायरॉयड ग्रंथि का ऑटोइम्यून थायरॉयडिटिस, यह क्या है? ऑटोइम्यून थायरॉयडिटिस और ऑल्ट के लक्षण और उपचार
में होने वाली एक सूजन प्रक्रिया है थाइरॉयड ग्रंथि. इस बीमारी के कई अलग-अलग रूप हैं, जिनकी एटियलजि और रोगजनन अलग-अलग हैं, लेकिन सूजन हर बीमारी का एक अनिवार्य घटक है।
हालाँकि, कुछ मामलों में रोगों के इस समूह के लक्षणों में एक निश्चित समानता विभेदक निदान में कई कठिनाइयाँ पैदा करती है।
ऑटोइम्यून थायरॉयडिटिस
क्रोनिक ऑटोइम्यून थायरॉयडिटिस(अन्य नाम - लिम्फोमाटस थायरॉयडिटिस ) थायरॉयड ग्रंथि की एक सूजन संबंधी बीमारी है जो प्रकृति में स्वप्रतिरक्षी है। इस बीमारी के दौरान, मानव शरीरशिक्षा हो रही है और जो आपकी अपनी थायरॉयड कोशिकाओं को नुकसान पहुंचाते हैं। वहीं, सामान्य परिस्थितियों में शरीर में विदेशी पदार्थों के खिलाफ एंटीबॉडी का उत्पादन होता है।
एक नियम के रूप में, ऑटोइम्यून थायरॉयडिटिस के लक्षण 40 से 50 वर्ष की आयु के लोगों में दिखाई देते हैं, जबकि महिलाओं में इस बीमारी से पीड़ित होने की संभावना लगभग दस गुना अधिक होती है। हालाँकि, में पिछले साल कायुवा लोगों और बच्चों में ऑटोइम्यून थायरॉयडिटिस के अधिक मामले सामने आ रहे हैं।
थायरॉयडिटिस के अन्य रूप
सबस्यूट थायरॉयडिटिसइसे वायरल-प्रकार का थायराइड रोग कहा जाता है, जो थायराइड कोशिकाओं के विनाश की प्रक्रिया के साथ होता है। एक नियम के रूप में, किसी व्यक्ति को तीव्र श्वसन वायरल संक्रमण होने के लगभग दो सप्ताह बाद सबस्यूट थायरॉयडिटिस प्रकट होता है। यह हो सकता था बुखार , सूअर का बच्चा , और अन्य बीमारियाँ। यह भी माना जाता है कि बिल्ली खरोंच रोग का प्रेरक एजेंट सबस्यूट थायरॉयडिटिस का कारण भी बन सकता है।
आमतौर पर सबस्यूट थायरॉयडिटिस में, की एक श्रृंखला सामान्य लक्षण. किसी व्यक्ति को सिरदर्द हो सकता है, उसे सामान्य अस्वस्थता, कमजोरी, मांसपेशियों में दर्द, कमजोरी महसूस होती है। तापमान बढ़ सकता है, ठंड लग सकती है। इन सभी लक्षणों की पृष्ठभूमि में, रोगी का प्रदर्शन काफी कम हो जाता है। हालाँकि, ये सभी लक्षण गैर-विशिष्ट हैं, इसलिए इन्हें संक्रामक प्रकृति की किसी भी बीमारी में देखा जा सकता है।
सबस्यूट थायरॉयडिटिस में, स्थानीय प्रकृति के कुछ लक्षण भी प्रकट होते हैं, जो सीधे थायरॉयड ग्रंथि के घाव से संबंधित होते हैं। ग्रंथि में सूजन, खिंचाव और कैप्सूल में सूजन आ जाती है। रोगी को तीव्र की शिकायत होती है दर्दग्रंथि के क्षेत्र में, जो स्पर्शन की प्रक्रिया में और भी मजबूत हो जाते हैं। अक्सर ग्रंथि के क्षेत्र में त्वचा का हल्का सा स्पर्श भी व्यक्ति के लिए बहुत अप्रिय अनुभूति लेकर आता है। कभी-कभी दर्द ख़त्म हो जाता है, कान तक फैल जाता है, जबड़ाऔर कभी-कभी सिर के पिछले हिस्से में. जांच के दौरान, विशेषज्ञ आमतौर पर थायरॉयड ग्रंथि की उच्च संवेदनशीलता, हाइपरथायरायडिज्म के कमजोर संकेतों की उपस्थिति को नोट करता है।
आज काफी आम है और स्पर्शोन्मुख थायरॉयडिटिस, जिसे ऐसा इसलिए कहा जाता है क्योंकि रोगी में कोई लक्षण नहीं होते हैं सूजन प्रक्रियाथाइरॉयड ग्रंथि।
आज तक, मनुष्यों में स्पर्शोन्मुख थायरॉयडिटिस के प्रकट होने के सटीक कारण स्थापित नहीं किए गए हैं। लेकिन शोध के लिए धन्यवाद, यह स्थापित किया गया है कि एक निश्चित ऑटोइम्यून कारक रोग की अभिव्यक्ति में अग्रणी भूमिका निभाता है। इसके अलावा, आंकड़ों के अनुसार, अक्सर यह बीमारी उन महिलाओं में देखी जाती है जो प्रसवोत्तर अवधि में हैं।
इस बीमारी की विशेषता थायरॉयड ग्रंथि में मामूली वृद्धि है। व्यथा अनुपस्थित है, जबकि हाइपरथायरायडिज्म का एक स्वचालित रूप से गुजरने वाला चरण है, जो कई हफ्तों या महीनों तक रह सकता है। अक्सर इसके बाद मरीज को क्षणिक हाइपोथायरायडिज्म होता है, जिसमें बाद में यूथायरॉइड स्थिति बहाल हो जाती है।
स्पर्शोन्मुख थायरॉयडिटिस के लक्षण ऑटोइम्यून थायरॉयडिटिस के समान ही होते हैं। इस मामले में एकमात्र अपवाद यह तथ्य है कि, एक नियम के रूप में, ग्रंथि बहाल हो जाती है, और थायराइड हार्मोन थेरेपी अपेक्षाकृत कम समय तक चलती है - कई सप्ताह। लेकिन साथ ही, बीमारी का बार-बार दोबारा होना भी संभव है।
ऑटोइम्यून थायरॉयडिटिस के कारण
इसके अलावा, दवाओं के साथ दीर्घकालिक उपचार शामिल है , विकिरण के संपर्क में आना। जब संकेतित उत्तेजक क्षणों में से एक शरीर को प्रभावित करता है, तो लिम्फोसाइट क्लोन की गतिविधि बढ़ जाती है। तदनुसार, उनकी कोशिकाओं में एंटीबॉडी का उत्पादन शुरू हो जाता है। परिणामस्वरूप, इन सभी प्रक्रियाओं से क्षति होती है थायरोसाइट्स -थायराइड कोशिकाएं. इसके अलावा, रोम की सभी सामग्री क्षतिग्रस्त थायरॉयड कोशिकाओं से रोगी के रक्त में प्रवेश करती है। यह थायरॉयड कोशिकाओं में एंटीबॉडी की आगे की उपस्थिति को उत्तेजित करता है, और फिर पूरी प्रक्रिया चक्रीय रूप से आगे बढ़ती है।
ऑटोइम्यून थायरॉयडिटिस के लक्षण
 अक्सर ऐसा होता है कि क्रोनिक ऑटोइम्यून थायरॉयडिटिस का कोर्स स्पष्ट नैदानिक अभिव्यक्तियों के बिना होता है। हालाँकि, रोग के पहले लक्षणों के रूप में, मरीज़ थायरॉयड ग्रंथि में असुविधा की उपस्थिति देख सकते हैं। निगलते समय व्यक्ति को गले में कोमा जैसा अहसास होता है, साथ ही गले में एक निश्चित दबाव भी महसूस होता है। कुछ मामलों में, ऑटोइम्यून थायरॉयडिटिस के लक्षण बहुत अच्छे से प्रकट नहीं होते हैं। गंभीर दर्दथायरॉयड ग्रंथि के पास, कभी-कभी इन्हें इसकी जांच के दौरान ही महसूस किया जाता है। साथ ही व्यक्ति को हल्की कमजोरी, जोड़ों में अप्रिय दर्द भी महसूस होता है।
अक्सर ऐसा होता है कि क्रोनिक ऑटोइम्यून थायरॉयडिटिस का कोर्स स्पष्ट नैदानिक अभिव्यक्तियों के बिना होता है। हालाँकि, रोग के पहले लक्षणों के रूप में, मरीज़ थायरॉयड ग्रंथि में असुविधा की उपस्थिति देख सकते हैं। निगलते समय व्यक्ति को गले में कोमा जैसा अहसास होता है, साथ ही गले में एक निश्चित दबाव भी महसूस होता है। कुछ मामलों में, ऑटोइम्यून थायरॉयडिटिस के लक्षण बहुत अच्छे से प्रकट नहीं होते हैं। गंभीर दर्दथायरॉयड ग्रंथि के पास, कभी-कभी इन्हें इसकी जांच के दौरान ही महसूस किया जाता है। साथ ही व्यक्ति को हल्की कमजोरी, जोड़ों में अप्रिय दर्द भी महसूस होता है।
कभी-कभी, रक्त में हार्मोन के बहुत अधिक रिलीज होने के कारण, जो थायरॉयड कोशिकाओं को नुकसान के कारण होता है, रोगी को अनुभव हो सकता है . इस मामले में, मरीज़ कई लक्षणों की शिकायत करते हैं। किसी व्यक्ति की उंगलियां कांपने लगती हैं, हृदय गति बढ़ जाती है, पसीना अधिक आने लगता है . अक्सर, हाइपरथायरायडिज्म रोग की शुरुआत में ही प्रकट होता है। इसके अलावा, थायरॉयड ग्रंथि सामान्य रूप से कार्य कर सकती है या इसका कार्य आंशिक रूप से कम (प्रकट) हो जाएगा। प्रतिकूल परिस्थितियों के प्रभाव में हाइपोथायरायडिज्म की डिग्री बढ़ जाती है।
रोगी की थायरॉयड ग्रंथि के आकार और सामान्य पर निर्भर करता है नैदानिक तस्वीरऑटोइम्यून थायरॉयडिटिस को आमतौर पर दो रूपों में विभाजित किया जाता है। पर एट्रोफिक ऑटोइम्यून थायरॉयडिटिस के रूप में, थायरॉयड ग्रंथि बढ़ती नहीं है। रोग के इस रूप की अभिव्यक्तियाँ अक्सर बुजुर्ग रोगियों के साथ-साथ विकिरण के संपर्क में आने वाले युवा लोगों में भी पाई जाती हैं। एक नियम के रूप में, इस प्रकार के थायरॉयडिटिस को थायरॉयड फ़ंक्शन में कमी की विशेषता है।
पर हाइपरट्रॉफिक ऑटोइम्यून थायरॉयडिटिस के रूप में, इसके विपरीत, थायरॉयड ग्रंथि में वृद्धि हमेशा देखी जाती है। इस मामले में, ग्रंथि में वृद्धि पूरे आयतन में समान रूप से हो सकती है (इस मामले में, वहाँ है)। फैलाना हाइपरट्रॉफिक रूप), या थायरॉयड ग्रंथि पर नोड्स दिखाई देते हैं (वहां है)। नोडल प्रपत्र)। कुछ मामलों में, रोग के गांठदार और फैलाए हुए रूप संयुक्त होते हैं। ऑटोइम्यून थायरॉयडिटिस के हाइपरट्रॉफिक रूप में, की अभिव्यक्ति थायरोटोक्सीकोसिस पर आरंभिक चरणरोग, तथापि, एक नियम के रूप में, थायरॉयड ग्रंथि का कार्य सामान्य या कम हो जाता है।
थायराइडाइटिस का निदान
 ऑटोइम्यून थायरॉयडिटिस का निदान करते समय, विशेषज्ञ सबसे पहले चिकित्सा इतिहास के अध्ययन के साथ-साथ विशिष्ट नैदानिक तस्वीर पर भी ध्यान देता है। रक्त परीक्षण में थायराइड प्रोटीन के खिलाफ कार्य करने वाले उच्च स्तर के एंटीबॉडी का पता लगाकर "ऑटोइम्यून थायरॉयडिटिस" के निदान की आसानी से पुष्टि की जाती है।
ऑटोइम्यून थायरॉयडिटिस का निदान करते समय, विशेषज्ञ सबसे पहले चिकित्सा इतिहास के अध्ययन के साथ-साथ विशिष्ट नैदानिक तस्वीर पर भी ध्यान देता है। रक्त परीक्षण में थायराइड प्रोटीन के खिलाफ कार्य करने वाले उच्च स्तर के एंटीबॉडी का पता लगाकर "ऑटोइम्यून थायरॉयडिटिस" के निदान की आसानी से पुष्टि की जाती है।
रक्त में प्रयोगशाला परीक्षणों में भी मात्रा में वृद्धि देखी जाती है लिम्फोसाइटों संख्या में सामान्य कमी के साथ . जब किसी मरीज में हाइपरथायरायडिज्म की अवस्था होती है, तो रक्त में थायराइड हार्मोन के स्तर में वृद्धि होती है। जब ग्रंथि की कार्यक्षमता कम हो जाती है, तो रक्त में हार्मोन कम हो जाते हैं, लेकिन हार्मोन का स्तर बढ़ जाता है। थायरोट्रोपिन . निदान स्थापित करने की प्रक्रिया में, इम्यूनोग्राम में परिवर्तनों की उपस्थिति पर भी ध्यान दिया जाता है। विशेषज्ञ भी लिखते हैं अल्ट्रासाउंड, जिसमें थायरॉयड ग्रंथि में वृद्धि का पता लगाना संभव है, और थायरॉयडिटिस के गांठदार रूप के मामले में, इसकी असमानता। इसके अतिरिक्त असाइन किया गया व्यवहार , जिसमें रोग ऑटोइम्यून लिम्फोमेटस थायरॉयडिटिस की विशेषता वाली कोशिकाएं अलग हो जाती हैं।
सबस्यूट थायरॉयडिटिस से अंतर करना महत्वपूर्ण है तीखा , प्युलुलेंट थायरॉयडिटिस , संक्रमित गर्दन की पुटी , थायरोटोक्सीकोसिस , थायराइड कैंसर , गांठदार गण्डमाला में रक्तस्राव , ऑटोइम्यून थायरॉयडिटिस और स्थानीय लिम्फैडेनाइटिस .
थायरॉयडिटिस का उपचार
 ऑटोइम्यून थायरॉयडिटिस का इलाज किया जाता है दवाई से उपचार. हालाँकि, अब तक इस बीमारी का कोई खास इलाज नहीं है। इसके अलावा, ऐसे तरीके विकसित नहीं किए गए हैं जो ऑटोइम्यून प्रक्रिया को प्रभावी ढंग से प्रभावित करते हैं और ऑटोइम्यून थायरॉयडिटिस को हाइपोथायरायडिज्म में बढ़ने से रोकते हैं। यदि थायरॉयड ग्रंथि का कार्य बढ़ा हुआ है, तो उपस्थित चिकित्सक निर्धारित करता है थाइरोस्टेटिक्स
( , थियामेज़ोल
), और बीटा अवरोधक
. नॉन-स्टेरायडल एंटी-इंफ्लेमेटरी दवाओं की मदद से एंटीबॉडी का उत्पादन कम हो जाता है। इस मामले में, रोगियों को अक्सर दवाएं निर्धारित की जाती हैं,
, .
ऑटोइम्यून थायरॉयडिटिस का इलाज किया जाता है दवाई से उपचार. हालाँकि, अब तक इस बीमारी का कोई खास इलाज नहीं है। इसके अलावा, ऐसे तरीके विकसित नहीं किए गए हैं जो ऑटोइम्यून प्रक्रिया को प्रभावी ढंग से प्रभावित करते हैं और ऑटोइम्यून थायरॉयडिटिस को हाइपोथायरायडिज्म में बढ़ने से रोकते हैं। यदि थायरॉयड ग्रंथि का कार्य बढ़ा हुआ है, तो उपस्थित चिकित्सक निर्धारित करता है थाइरोस्टेटिक्स
( , थियामेज़ोल
), और बीटा अवरोधक
. नॉन-स्टेरायडल एंटी-इंफ्लेमेटरी दवाओं की मदद से एंटीबॉडी का उत्पादन कम हो जाता है। इस मामले में, रोगियों को अक्सर दवाएं निर्धारित की जाती हैं,
, .
चालू जटिल उपचारऑटोइम्यून थायरॉयडिटिस का भी उपयोग किया जाता है विटामिन कॉम्प्लेक्स, एडाप्टोजेन्स, प्रतिरक्षा में सुधार के साधन।
यदि थायरॉइड फ़ंक्शन कम हो जाता है, तो उपचार के लिए सिंथेटिक थायराइड हार्मोन निर्धारित किए जाते हैं। रोग की धीमी प्रगति के कारण, चिकित्सा का समय पर प्रशासन प्रक्रिया को काफी धीमा करने में मदद करता है, और लंबी अवधि में, उपचार दीर्घकालिक छूट प्राप्त करने में मदद करता है।
थायराइड हार्मोन निर्धारित करना कई कारणों से उचित है। यह दवा पिट्यूटरी ग्रंथि द्वारा थायराइड-उत्तेजक हार्मोन के उत्पादन को प्रभावी ढंग से रोकती है, जिससे कमी आती है गण्डमाला . इसके अलावा, इसका सेवन थायराइड अपर्याप्तता की अभिव्यक्ति और थायराइड हार्मोन के स्तर में कमी को रोकने में मदद करता है। दवा रक्त लिम्फोसाइटों को भी निष्क्रिय कर देती है जो थायरॉयड ग्रंथि को नुकसान पहुंचाते हैं और उसके बाद नष्ट हो जाते हैं। डॉक्टर दवा की खुराक व्यक्तिगत रूप से निर्धारित करता है। इस हार्मोन से ऑटोइम्यून थायरॉयडिटिस का इलाज जीवन भर किया जाता है।
सबस्यूट थायरॉयडिटिस में, ग्लूकोकार्टोइकोड्स के साथ उपचार का उपयोग किया जाता है, जो सूजन प्रक्रिया को राहत देने में मदद करता है और, परिणामस्वरूप, दर्द और सूजन। विशेष रूप से स्टेरॉयड दवाओं का भी उपयोग किया जाता है . डॉक्टर उपचार की अवधि व्यक्तिगत रूप से निर्धारित करता है।
गैर-स्टेरायडल विरोधी भड़काऊ दवाओं की मदद से, थायरॉयड ग्रंथि में सूजन की डिग्री को कम किया जा सकता है और एक प्रतिरक्षादमनकारी प्रभाव प्राप्त किया जा सकता है। लेकिन ऐसी दवाएं केवल सबस्यूट थायरॉयडिटिस के हल्के रूप के मामले में ही प्रभावी होती हैं। अक्सर, उपचार के सही दृष्टिकोण से रोगी कुछ ही दिनों में ठीक हो जाता है। लेकिन ऐसा होता है कि बीमारी लंबे समय तक बनी रहती है और इसके दोबारा लक्षण भी सामने आते हैं।
स्पर्शोन्मुख थायरॉयडिटिस के उपचार में, इस तथ्य को ध्यान में रखा जाता है कि यह रोग अक्सर अपने आप ठीक हो जाता है। इसलिए इस बीमारी का इलाज विशेष रूप से इसकी मदद से किया जाता है पी-एड्रीनर्जिक नाकाबंदी . शल्य चिकित्सा संबंधी व्यवधानऔर रेडियोआयोडीन थेरेपी की अनुमति नहीं है।
यदि कुछ लक्षण हैं, तो उपस्थित चिकित्सक निर्धारित करता है शल्य चिकित्सा संबंधी व्यवधानथायरॉइडेक्टोमी कहा जाता है। नियोप्लास्टिक प्रक्रिया के साथ ऑटोइम्यून थायरॉयडिटिस के संयोजन के मामले में ऑपरेशन अपरिहार्य है; एक बड़ा गण्डमाला जो गर्दन के अंगों को संकुचित करता है, या उत्तरोत्तर बढ़ता हुआ गण्डमाला; प्रभाव का अभाव रूढ़िवादी उपचारछह महीने के भीतर; रेशेदार थायरॉयडिटिस की उपस्थिति।
कुछ ऐसे भी हैं लोक तरीकेथायरॉयडिटिस का उपचार. इस बीमारी के साथ, पाइन शंकु के अल्कोहल जलसेक के बाहरी उपयोग की सिफारिश की जाती है - इसका उपयोग रगड़ने के लिए किया जाता है। जूस थेरेपी की भी एक विधि है, जिसके अनुसार हर दिन आपको चुकंदर और गाजर का रस, नींबू का रस लेना होगा।
डॉक्टरों ने
दवाएं
थायराइडाइटिस की रोकथाम
तीव्र या सूक्ष्म थायरॉयडिटिस को रोकें विशिष्ट उपायरोकथाम फिलहाल संभव नहीं है. लेकिन विशेषज्ञ सामान्य नियमों का पालन करने की सलाह देते हैं जो कई बीमारियों से बचने में मदद करते हैं। नियमित रूप से सख्त होना, कान, गले, नाक, दांतों के रोगों का समय पर उपचार और पर्याप्त मात्रा में विटामिन का उपयोग महत्वपूर्ण है। जिस व्यक्ति के परिवार में ऑटोइम्यून थायरॉयडिटिस के मामले रहे हों, उसे इस स्थिति के प्रति बहुत सावधान रहना चाहिए। स्वयं का स्वास्थ्यऔर पहले संदेह पर डॉक्टर से परामर्श लें।
बीमारी की पुनरावृत्ति से बचने के लिए, डॉक्टर के सभी निर्देशों का सावधानीपूर्वक पालन करना महत्वपूर्ण है।
थायराइडाइटिस के लिए आहार, पोषण
स्रोतों की सूची
- बालाबोलकिन एम.आई. एंडोक्रिनोलॉजी। - एम.: यूनिवर्सम पब्लिशिंग, 1998।
- वाल्डिना ई.ए. थायरॉइड ग्रंथि के रोग. एम., 1993.
- वेत्शेव पी.एस., मेल्निचेंको जी.ए., कुज़नेत्सोव एन.एस. आदि थायरॉयड ग्रंथि के रोग। एम., 1996.
- लेविट आई.डी. ऑटोइम्यून थायरॉयडिटिस (एटियोलॉजी, रोगजनन, क्लिनिक, निदान, उपचार)। चेल्याबिंस्क, 1991।
- स्टार्कोवा एन.टी. क्लिनिकल एंडोक्रिनोलॉजी के लिए गाइड। सेंट पीटर्सबर्ग: पीटर, 1996।
ऑटोइम्यून थायरॉयडिटिस (एआईटी, हाशिमोटो थायरॉयडिटिस, हाशिमोटो गण्डमाला, हाशिमोटो रोग)- यह ऑटोइम्यून कारणों से होने वाली थायरॉयड ऊतक की सूजन है, जो रूस में बहुत आम है। इस बीमारी की खोज ठीक 100 साल पहले हाशिमोटो नाम के एक जापानी वैज्ञानिक ने की थी और तब से इसका नाम उन्हीं के नाम पर रखा गया (हाशिमोटो थायरॉयडिटिस)। 2012 में, वैश्विक एंडोक्रिनोलॉजिकल समुदाय ने व्यापक रूप से इस बीमारी की खोज की सालगिरह मनाई, क्योंकि उस क्षण से एंडोक्रिनोलॉजिस्ट के पास ग्रह भर के लाखों रोगियों की प्रभावी ढंग से मदद करने का अवसर होता है।
ऑटोइम्यून थायरॉयडिटिस - कारण
ऑटोइम्यून थायरॉयडिटिस का कारणग़लत काम में पड़ा है प्रतिरक्षा तंत्रमरीज़। ऑटोइम्यून थायरॉयडिटिस के साथ, जो अक्सर महिलाओं में होता है, प्रतिरक्षा प्रणाली, जो आम तौर पर शरीर में "पुलिस" कार्य प्रदान करती है और विदेशी कोशिकाओं और जीवों को नष्ट कर देती है, अपने ही अंग - थायरॉयड ग्रंथि के प्रति आक्रामकता दिखाना शुरू कर देती है। थायरॉयड ग्रंथि के ऊतक को ल्यूकोसाइट्स के साथ संसेचित किया जाता है, जिसकी गतिविधि से ग्रंथि की सूजन का विकास होता है - थायरॉयडिटिस (इसे ऑटोइम्यून थायरॉयडिटिस कहा जाता है ताकि इस बात पर जोर दिया जा सके कि बीमारी का कारण शरीर की अपनी प्रतिरक्षा प्रणाली की खराबी है) . समय के साथ, सूजन के कारण, थायरॉयड कोशिकाओं में से कुछ मर जाती हैं, और बची हुई कोशिकाएं आवश्यक मात्रा में हार्मोन का उत्पादन करने के लिए अपर्याप्त होने लगती हैं। हार्मोनल अपर्याप्तता विकसित होती है - हाइपोथायरायडिज्म।
ऑटोइम्यून थायरॉयडिटिस (एआईटी) के लक्षण
ऑटोइम्यून थायरॉयडिटिस के लक्षणहमारे कई हमवतन लोगों की रोजमर्रा की स्थिति के साथ भ्रमित होना आसान है: रोगी कमजोरी, उनींदापन, थकान, अवसाद, मूड में गिरावट और कभी-कभी सूजन के बारे में चिंतित है। लाक्षणिक रूप से कहें तो जीवन अपने रंग खोने लगता है। ऑटोइम्यून थायरॉयडिटिस वाले कई मरीज़ मानसिक गतिविधि के धीमा होने ("अपने विचारों को एकत्र नहीं करने") के बारे में भी चिंतित हैं, बाल अक्सर सक्रिय रूप से झड़ते हैं।
एआईटी का निदान
ऑटोइम्यून थायरॉयडिटिस का निदान(इसका नाम अक्सर तीन अक्षरों में संक्षिप्त होता है - एआईटी) तब स्थापित होता है जब एक मरीज में तीन तथाकथित "प्रमुख" लक्षण होते हैं: अल्ट्रासाउंड परीक्षा के दौरान थायरॉयड ऊतक की संरचना में विशिष्ट परिवर्तन, थायरॉयड ऊतक के प्रति एंटीबॉडी के रक्त अनुमापांक में वृद्धि (थायरोपरोक्सीडेज के प्रति एंटीबॉडी, थायरोग्लोबुलिन के प्रति एंटीबॉडी), साथ ही हार्मोन टीएसएच के स्तर में वृद्धि और रक्त में हार्मोन टी4 और टी3 के स्तर में कमी। यह ध्यान रखना महत्वपूर्ण है कि "ऑटोइम्यून थायरॉयडिटिस" का निदान उन मामलों में स्थापित नहीं किया जाना चाहिए जहां हार्मोन का स्तर सामान्य सीमा के भीतर है। यदि रक्त में टीएसएच के स्तर में कोई वृद्धि नहीं होती है (कम से कम) या टी3, टी4 के स्तर में कमी (सबसे गंभीर मामलों में) के साथ टीएसएच के स्तर में वृद्धि होती है, तो इसे बनाना असंभव है ऑटोइम्यून थायरॉयडिटिस (एआईटी) का निदान। निष्कर्ष "ऑटोइम्यून थायरॉयडिटिस, यूथायरायडिज्म", जो काफी सामान्य हैं, गलत हैं, क्योंकि वे डॉक्टरों को भ्रमित करते हैं और अक्सर रोगी को अनुचित तरीके से थायराइड हार्मोन की तैयारी निर्धारित करते हैं।
थायरॉयड ग्रंथि के अल्ट्रासाउंड पर ऑटोइम्यून थायरॉयडिटिस
एआईटी में अल्ट्रासाउंड परीक्षा आमतौर पर ग्रंथि की इकोोजेनेसिटी में कमी और उच्चारण की उपस्थिति को दर्शाती है फैला हुआ परिवर्तन. "मानव" भाषा में अनुवाद करते हुए, हम कह सकते हैं कि ऑटोइम्यून थायरॉयडिटिस के साथ, थायरॉयड ग्रंथि अल्ट्रासाउंड मशीन की स्क्रीन पर काली दिखती है और इसकी संरचना बहुत विषम होती है - कुछ स्थानों पर ऊतक हल्का होता है, अन्य में यह गहरा होता है। अक्सर, अल्ट्रासाउंड डायग्नोस्टिक डॉक्टर थायरॉयड ऊतक और नोड्स में हाशिमोटो रोग का पता लगाते हैं। यह ध्यान दिया जाना चाहिए कि अक्सर ये सील वास्तविक नोड्स नहीं होते हैं और केवल एक स्पष्ट सूजन प्रक्रिया के साथ फॉसी होते हैं, उन्हें "छद्म नोड्स" भी कहा जाता है। अक्सर, एक योग्य अल्ट्रासाउंड डॉक्टर ऑटोइम्यून थायरॉयडिटिस में एक नोड्यूल से एक स्यूडोनोड को अलग कर सकता है, लेकिन कुछ मामलों में ऐसा करना आसान नहीं है। इसीलिए डॉक्टर अक्सर निष्कर्ष कुछ इस तरह लिखते हैं: “एआईटी के लक्षण। थायरॉयड ग्रंथि के नोड्स (छद्म नोड्स?)", परिवर्तनों की प्रकृति का आकलन करने में उनकी अनिश्चितता पर जोर देने के लिए। यदि ऑटोइम्यून थायरॉयडिटिस की पृष्ठभूमि के खिलाफ थायरॉयड ऊतक में 1 सेमी या अधिक व्यास वाली संरचनाएं पाई जाती हैं, तो रोगी को उनकी प्रकृति को स्पष्ट करने के लिए बायोप्सी से गुजरने की सलाह दी जाती है। कुछ मामलों में, अध्ययन के परिणाम प्राप्त करने के बाद, यह स्पष्ट हो जाता है कि अध्ययन किया गया नोड एआईटी की पृष्ठभूमि के खिलाफ एक छद्म नोड है (ऐसे मामलों में साइटोलॉजिस्ट का उत्तर आमतौर पर संक्षिप्त होता है: "ऑटोइम्यून थायरॉयडिटिस" या "हाशिमोटो का थायरॉयडिटिस") . उसी समय, ऑटोइम्यून थायरॉयडिटिस की पृष्ठभूमि के खिलाफ, कोलाइडल (सौम्य) संरचना के नोड्स की पहचान करना संभव है, और प्राणघातक सूजन.
ऑटोइम्यून थायरॉयडिटिस का उपचार
ऑटोइम्यून थायरॉयडिटिस के कारण का उपचार- प्रतिरक्षा प्रणाली का अनुचित कामकाज - वर्तमान में असंभव है, क्योंकि प्रतिरक्षा प्रणाली के दमन से वायरस और बैक्टीरिया के खिलाफ शरीर की सुरक्षा में कमी आती है, जो खतरनाक हो सकता है। इसीलिए डॉक्टरों को ऑटोइम्यून थायरॉयडिटिस के कारण का इलाज नहीं करना पड़ता है, बल्कि इसके परिणाम - हार्मोन की कमी, या बल्कि एक हार्मोन - थायरोक्सिन, जो भोजन के साथ आने वाले आयोडीन से थायरॉयड ग्रंथि द्वारा निर्मित होता है। एआईटी के उपचार में एक क्रांति तब आई जब डॉक्टर थायराइड हार्मोन का स्वतंत्र रूप से उपयोग करने में सक्षम हो गए। हमारे लिए सौभाग्य से, फार्मासिस्टों ने मानव हार्मोन थायरोक्सिन की एक सटीक प्रतिलिपि संश्लेषित की है, जो मूल से बिल्कुल भी भिन्न नहीं है। यदि एआईटी और संबंधित हार्मोन की कमी का पता चलता है, तो एंडोक्रिनोलॉजिस्ट रोगी को कृत्रिम थायरोक्सिन निर्धारित करता है, जिससे हार्मोन का स्तर सामान्य हो जाता है। जब सही ढंग से प्रशासित किया जाता है, तो थायरोक्सिन कोई कारण नहीं बनता है दुष्प्रभाव. इस तरह के उपचार की एकमात्र असुविधा यह है कि इसे रोगी के जीवन भर जारी रखा जाना चाहिए, क्योंकि एक बार शुरू होने के बाद, ऑटोइम्यून थायरॉयडिटिस (एआईटी) कभी दूर नहीं जाता है, और रोगी को लगातार दवा सहायता की आवश्यकता होती है।
पुरुलेंट थायरॉयडिटिस
पुरुलेंट थायरॉयडिटिस - थायरॉयड ग्रंथि की एक जीवाणु सूजन वाली बीमारी
रीडेल का थायरॉयडिटिस
रीडेल का थायरॉयडिटिस - दुर्लभ बीमारी, गर्दन के अंगों के संपीड़न के लक्षणों के विकास के साथ थायरॉयड ग्रंथि के पैरेन्काइमल ऊतक को संयोजी ऊतक के साथ बदलने की विशेषता है
पिट्यूटरी बौनापन (बौनापन)
पिट्यूटरी बौनापन या बौनापन एक सिंड्रोम है जो सोमाटोट्रोपिक हार्मोन की पूर्ण या सापेक्ष अपर्याप्तता से जुड़े विकास और शारीरिक विकास में तेज अंतराल की विशेषता है।
सबस्यूट थायरॉयडिटिस (डी क्वेरवेन थायरॉयडिटिस)
सबस्यूट थायरॉयडिटिस है सूजन संबंधी रोगस्थानांतरित होने के बाद उत्पन्न होने वाली थायरॉयड ग्रंथि विषाणुजनित संक्रमणऔर थायराइड कोशिकाओं के विनाश के साथ बह रहा है। सबसे अधिक बार, सबस्यूट थायरॉयडिटिस महिलाओं में होता है। पुरुष महिलाओं की तुलना में बहुत कम बार सबस्यूट थायरॉयडिटिस से पीड़ित होते हैं - लगभग 5 बार।
ऑटोइम्यून पॉलीग्लैंडुलर सिंड्रोम
ऑटोइम्यून पॉलीग्लैंडुलर सिंड्रोम - एंडोक्रिनोपैथियों का एक समूह, जो उनके ऑटोइम्यून क्षति के परिणामस्वरूप रोग प्रक्रिया में कई अंतःस्रावी ग्रंथियों की भागीदारी की विशेषता है।
पैन्हिपोपिट्यूटरिज्म
पैनहाइपोपिटिटारिज्म एक नैदानिक सिंड्रोम है जो एडेनोहाइपोफिसिस में विनाशकारी प्रक्रियाओं के परिणामस्वरूप विकसित होता है, साथ ही ट्रॉपिक हार्मोन के उत्पादन में कमी आती है, जिससे अधिकांश अंतःस्रावी ग्रंथियों के कामकाज में व्यवधान होता है।
जीर्ण अधिवृक्क अपर्याप्तता
अधिवृक्क अपर्याप्तता (अधिवृक्क प्रांतस्था की अपर्याप्तता) अंतःस्रावी तंत्र की सबसे गंभीर बीमारियों में से एक है, जो अधिवृक्क प्रांतस्था (ग्लुकोकोर्टिकोइड्स और मिनरलोकोर्टिकोइड्स) द्वारा हार्मोन के उत्पादन में कमी की विशेषता है।
थायरॉयड ग्रंथि का अल्ट्रासाउंड करने के लिए उपकरणों की श्रेणियां
थायराइड अल्ट्रासाउंड के लिए उपयोग किए जाने वाले अल्ट्रासाउंड उपकरणों के विभिन्न वर्गों का विवरण
हार्मोन T3
हार्मोन टी3 (ट्राईआयोडोथायरोनिन) दो मुख्य थायराइड हार्मोनों में से एक है और उनमें से सबसे सक्रिय है। लेख T3 हार्मोन अणु की संरचना, T3 हार्मोन के लिए एक रक्त परीक्षण, प्रकारों के बारे में बताता है प्रयोगशाला संकेतक(मुक्त और कुल T3 हार्मोन), परीक्षण के परिणामों की व्याख्या, साथ ही जहां थायराइड हार्मोन दान करना बेहतर है
हार्मोन T4
हार्मोन टी4 (थायरोक्सिन, टेट्राआयोडोथायरोनिन) - हार्मोन टी4 का उत्पादन कहां होता है, इसका क्या प्रभाव होता है, हार्मोन टी4 का स्तर निर्धारित करने के लिए कौन से रक्त परीक्षण किए जाते हैं, हार्मोन टी4 का स्तर घटने और बढ़ने पर क्या लक्षण होते हैं, इसके बारे में सारी जानकारी
एंडोक्राइन ऑप्थाल्मोपैथी (ग्रेव्स ऑप्थाल्मोपैथी)
एंडोक्राइन ऑप्थाल्मोपैथी (ग्रेव्स ऑप्थाल्मोपैथी) एक ऑटोइम्यून प्रकृति के नेत्रगोलक के रेट्रोओकुलर ऊतकों और मांसपेशियों की एक बीमारी है, जो थायरॉयड विकृति की पृष्ठभूमि के खिलाफ होती है और एक्सोफथाल्मोस, या उभरी हुई आंखों और आंखों के लक्षणों के एक जटिल विकास की ओर ले जाती है।
फैलाना यूथायरॉइड गण्डमाला
डिफ्यूज़ यूथायरॉइड गोइटर थायरॉयड ग्रंथि का एक सामान्य फैला हुआ इज़ाफ़ा है, जो नग्न आंखों से दिखाई देता है या स्पर्श द्वारा पता लगाया जाता है, जो इसके कार्य के संरक्षण की विशेषता है।
हाइपोथायरायडिज्म
हाइपोथायरायडिज्म एक ऐसी स्थिति है जो थायराइड हार्मोन की कमी की विशेषता है। अनुपचारित हाइपोथायरायडिज्म के लंबे समय तक अस्तित्व में रहने पर, मायक्सेडेमा ("श्लेष्म शोफ") का विकास संभव है, जिसमें रोगी के ऊतकों की सूजन थायराइड हार्मोन की कमी के मुख्य लक्षणों के साथ विकसित होती है।
थायराइड रोग
वर्तमान में, थायराइड रोगों के अध्ययन पर इतना गंभीरता से ध्यान दिया जाता है कि एंडोक्रिनोलॉजी के एक विशेष खंड को अलग कर दिया गया है - थायरॉयडोलॉजी, यानी। थायराइड विज्ञान. थायराइड रोगों के निदान और उपचार में शामिल डॉक्टरों को थायराइडोलॉजिस्ट कहा जाता है।
थायराइड हार्मोन
थायराइड हार्मोन को दो अलग-अलग वर्गों में विभाजित किया गया है: आयोडिथायरोनिन (थायरोक्सिन, ट्राईआयोडोथायरोनिन) और कैल्सीटोनिन। थायराइड हार्मोन के इन दो वर्गों में से, थायरोक्सिन और ट्राईआयोडोथायरोनिन शरीर के बेसल चयापचय (ऊर्जा खपत का स्तर जो शरीर के महत्वपूर्ण कार्यों को पूर्ण आराम की स्थिति में बनाए रखने के लिए आवश्यक है) को नियंत्रित करते हैं, और कैल्सीटोनिन कैल्शियम चयापचय के नियमन में शामिल होता है और हड्डी के ऊतकों का विकास.
अंतःस्रावी तंत्र के रोग इक्कीसवीं सदी का एक वास्तविक संकट हैं। जनसंख्या की घटनाओं के मामले में नेताओं में, पहले स्थान पर हृदय रोगों का कब्जा है, दूसरे पर - अंतःस्रावी, विशेष रूप से, अग्न्याशय और थायरॉयड ग्रंथियों की समस्याएं। बाद के मामले में, सामान्य बीमारियाँ थायरोटॉक्सिकोसिस, हाइपोथायरायडिज्म और थायरॉयडिटिस हैं।
रोग की मूल बातें
ऑटोइम्यून थायरॉयडिटिस, थायरॉयड ग्रंथि की अन्य बीमारियों की तरह, इसकी वास्तविक शारीरिक स्थिति से जुड़ा होता है - यदि ग्रंथि की कोशिकाएं क्षतिग्रस्त हो जाती हैं, तो थायरॉयड ग्रंथि द्वारा उत्पादित हार्मोन का अनियमित उत्पादन शुरू हो जाता है।
ऑटोइम्यून थायरॉयडिटिस के जीर्ण रूप के बारे में विशेष रूप से बोलते हुए, यह रोग एक सूजन प्रकृति का है। सूजन की प्रक्रिया ग्रंथि में प्रतिरक्षा प्रणाली के एंटीबॉडी के प्रभाव में होती है, जो गलती से इसे मानते हैं विदेशी शरीर. एक स्वस्थ शरीर में, एंटीबॉडी का उत्पादन केवल उन शरीरों के लिए किया जाना चाहिए जो शरीर के लिए असामान्य हैं, ऐसी स्थिति में वे थायरॉयड ग्रंथि की कोशिकाओं को प्रभावित करते हैं।
कारण
अधिकतर, पैथोलॉजी चालीस से पचास वर्ष की आयु वर्ग के रोगियों को प्रभावित करती है। पुरुषों की तुलना में महिलाएं थायराइड रोग से तीन गुना अधिक पीड़ित होती हैं। हाल के वर्षों में यह बीमारी कम उम्र के लोगों के साथ-साथ बच्चों में भी हो रही है, जिसे विश्व पारिस्थितिकी और अस्वास्थ्यकर जीवनशैली की समस्या माना जाता है।
रोग का स्रोत आनुवंशिकता हो सकता है - यह साबित हो चुका है कि करीबी रिश्तेदारों में ऑटोइम्यून थायरॉयडिटिस ऐसे कारक के बिना अधिक आम है, इसके अलावा, अंतःस्रावी तंत्र के अन्य रोगों में आनुवंशिक अभिव्यक्ति संभव है - मधुमेह, अग्नाशयशोथ।

लेकिन वंशानुगत तथ्यों को साकार करने के लिए कम से कम एक उत्तेजक कारक का होना आवश्यक है:
- ऊपरी भाग के बार-बार रोग होना श्वसन तंत्रवायरल या संक्रामक प्रकृति;
- शरीर में निरंतर संक्रमण के केंद्र टॉन्सिल, साइनस, क्षय वाले दांत हैं;
- आयोडीन युक्त दवाओं का दीर्घकालिक उपयोग;
- विकिरण विकिरण के लंबे समय तक संपर्क में रहना।
इन कारकों के प्रभाव में, शरीर में लिम्फोसाइट्स का उत्पादन होता है, जो थायरॉयड ग्रंथि पर हमला करने वाले एंटीबॉडी के उत्पादन की रोग संबंधी प्रतिक्रिया को ट्रिगर करने में मदद करता है। नतीजतन, एंटीबॉडी थायरोसाइट्स - थायरॉयड कोशिकाओं - पर हमला करते हैं और उन्हें नष्ट कर देते हैं।
थायरोसाइट्स की संरचना कूपिक होती है, इसलिए, जब कोशिका भित्ति क्षतिग्रस्त हो जाती है, तो थायरॉयड ग्रंथि का रहस्य रक्त में निकल जाता है, साथ ही कोशिका झिल्ली भी क्षतिग्रस्त हो जाती है। कोशिकाओं के यही अवशेष लोहे के प्रति एंटीबॉडी की दूसरी लहर का कारण बनते हैं, इस प्रकार, विनाश की प्रक्रिया चक्रीय रूप से दोहराई जाती है।
स्वप्रतिरक्षी क्रिया का तंत्र
इस मामले में, शरीर द्वारा ग्रंथि के आत्म-विनाश की प्रक्रिया काफी जटिल है, लेकिन शरीर में चल रही प्रक्रियाओं की सामान्य योजना का बड़े पैमाने पर अध्ययन किया गया है:
- स्वयं और विदेशी कोशिकाओं के बीच अंतर करने के लिए, प्रतिरक्षा प्रणाली शरीर में विभिन्न कोशिकाओं को बनाने वाले प्रोटीन के बीच अंतर करने में सक्षम होती है। प्रतिरक्षा प्रणाली में प्रोटीन को पहचानने के लिए एक मैक्रोफेज कोशिका होती है। यह कोशिकाओं से संपर्क करता है, उनके प्रोटीन को पहचानता है।
- कोशिका की उत्पत्ति के बारे में जानकारी मैक्रोफेज द्वारा टी-लिम्फोसाइटों तक पहुंचाई जाती है। उत्तरार्द्ध तथाकथित टी-सप्रेसर्स और टी-हेल्पर्स हो सकते हैं। दमनकर्ता कोशिका आक्रमण को रोकते हैं, सहायक इसकी अनुमति देते हैं। वास्तव में, यह एक निश्चित डेटाबेस है जो शरीर में किसी ऐसे सेल को पहचाने बिना हमला करने की अनुमति देता है, या पहले से परिचित ऐसे सेल को पहचानकर हमला करने से रोकता है।
- यदि टी-हेल्पर्स हमले की अनुमति देते हैं, तो ग्रंथि पर हमला करने वाली कोशिकाओं और मैक्रोफेज की रिहाई शुरू हो जाती है। हमले में कोशिका के साथ संपर्क शामिल होता है, जिसमें इंटरफेरॉन, सक्रिय ऑक्सीजन और इंटरल्यूकिन की मदद भी शामिल है।
- बी-लिम्फोसाइट्स एंटीबॉडी के उत्पादन में शामिल हैं। सक्रिय ऑक्सीजन और अन्य हमलावर एजेंटों के विपरीत, एंटीबॉडी, एक विशिष्ट प्रकार की कोशिका पर हमला करने के लिए निर्देशित और विकसित की गई विशिष्ट संरचनाएं हैं।
- जैसे ही एंटीबॉडीज़ एंटीजन - आक्रमणकारी कोशिकाओं - से जुड़ जाती हैं - एक आक्रामक प्रतिरक्षा प्रणाली शुरू हो जाती है जिसे पूरक प्रणाली कहा जाता है।

ऑटोइम्यून थायरॉयडिटिस के बारे में विशेष रूप से बोलते हुए, वैज्ञानिक इस निष्कर्ष पर पहुंचे कि यह रोग प्रोटीन पहचान में मैक्रोफेज की खराबी से जुड़ा है। ग्रंथि कोशिकाओं के प्रोटीन को विदेशी के रूप में पहचाना जाता है, और ऊपर वर्णित प्रक्रिया शुरू की जाती है।
ऐसी मान्यता का उल्लंघन आनुवंशिक रूप से आधारित हो सकता है, या आक्रामक प्रतिरक्षा प्रणाली को रोकने के लिए डिज़ाइन किए गए दमनकर्ताओं की कम गतिविधि द्वारा दर्शाया जा सकता है।
बी-लिम्फोसाइट द्वारा निर्मित एंटीबॉडीज थायरोपरोक्सीडेज, माइक्रोसोम और थायरोग्लोबुलिन पर हमला करती हैं। जब रोगी को बीमारी का पता चलता है तो ये एंटीबॉडी प्रयोगशाला अनुसंधान का विषय होती हैं। ग्रंथि की कोशिकाएं हार्मोन का उत्पादन करने में असमर्थ हो जाती हैं और हार्मोन की कमी हो जाती है।
लक्षण
क्रोनिक ऑटोइम्यून थायरॉयडिटिस लंबे समय तक लक्षण नहीं दिखा सकता है। रोग के पहले लक्षण इस प्रकार दिखते हैं:
- सांस लेते समय, निगलते समय गले में गांठ जैसा महसूस होना;
- गले, गर्दन में बेचैनी;
- थायरॉयड ग्रंथि के स्पर्शन के दौरान हल्का दर्द;
- कमज़ोरी।
रोग के अगले चरण में अधिक स्पष्ट लक्षण प्रकट होते हैं। ये ऐसे लक्षण हैं जो एंडोक्रिनोलॉजिस्ट को ऑटोइम्यून थायरॉयडिटिस के रोगी पर संदेह करने के लिए प्रेरित करते हैं:
- हाथ, पैर, उंगलियों का कांपना;
- धड़कन, उच्च रक्तचाप;
- अधिक पसीना आना, जो रात में अधिक आम है;
- चिंता, चिंता, अनिद्रा.
रोग के पहले वर्षों में, हाइपरथायरायडिज्म प्रकट हो सकता है, जिसके लक्षण समान होते हैं। भविष्य में थायरॉयड ग्रंथि का काम सामान्य हो सकता है या हार्मोन की मात्रा थोड़ी कम हो जाएगी।
हाइपोथायरायडिज्म रोग प्रक्रियाओं की शुरुआत से पहले दस वर्षों के दौरान देखा जाता है, और इसकी गंभीरता गंभीर शारीरिक या मनोवैज्ञानिक तनाव और आघात, ऊपरी श्वसन पथ के रोगों और ऊपर उल्लिखित अन्य जोखिम कारकों के प्रभाव में बढ़ जाती है।
रोग के रूप
थायरॉयडिटिस को लक्षणों की गंभीरता और थायरॉयड ग्रंथि की शारीरिक स्थिति से पहचाना जाता है।
- हाइपरट्रॉफिक रूप - अंग में वृद्धि होती है, संभवतः ग्रंथि में स्थानीय या सामान्य वृद्धि होती है। स्थानीय वृद्धि को नोड कहा जाता है। यह रूप अक्सर थायरोटॉक्सिकोसिस से शुरू होता है, लेकिन भविष्य में, पर्याप्त उपचार के साथ, अंग के कार्य को बहाल किया जा सकता है।
- एट्रोफिक रूप - ग्रंथि आकार में नहीं बढ़ती है, लेकिन इसका कार्य काफी कम हो जाता है, जिससे हाइपोथायरायडिज्म होता है। यह प्रकार कम मात्रा में रेडियोधर्मी विकिरण के साथ लंबे समय तक संपर्क में रहने के साथ-साथ बुजुर्गों और बच्चों में भी होता है।
कुल मिलाकर, बीमारी का रूप इस बात पर बहुत अधिक प्रभाव नहीं डालता है कि बीमारी का इलाज कैसे किया जाएगा। केवल गांठदार संरचनाएं ही भय का कारण बन सकती हैं। यदि नोड्स पाए जाते हैं, तो नोड कोशिकाओं को घातक कोशिकाओं में बदलने से रोकने के लिए एक ऑन्कोलॉजिस्ट का परामर्श आवश्यक है।

अन्यथा, यदि कोई घातक प्रकृति का पता नहीं चलता है, तो ज्यादातर मामलों में नोडल कनेक्शन को हटाने की आवश्यकता नहीं होती है, और यदि ऑपरेशन के लिए कोई अन्य आधार नहीं है, तो सर्जरी के बिना, दवा के साथ उपचार किया जा सकता है।
निदान के तरीके
सबसे पहले, चिकित्सक रोगी को न केवल एक एंडोक्रिनोलॉजिस्ट, बल्कि एक न्यूरोपैथोलॉजिस्ट और एक हृदय रोग विशेषज्ञ के साथ भी नियुक्ति के लिए संदर्भित करेगा। यह आवश्यक है क्योंकि थायरॉयडिटिस के लक्षण विशिष्ट नहीं होते हैं और इन्हें गलती से अन्य बीमारियों के लिए जिम्मेदार ठहराया जा सकता है। शरीर की अन्य प्रणालियों से विकृति को बाहर करने के लिए, कई डॉक्टरों से परामर्श निर्धारित किया जाता है।
एंडोक्रिनोलॉजिस्ट आवश्यक रूप से थायरॉयड ग्रंथि को टटोलता है और प्रयोगशाला निदान के लिए भेजता है। रोगी थायराइड हार्मोन की मात्रा के लिए रक्त दान करता है, अर्थात् टी 4, टी 3, टीएसएच - थायराइड-उत्तेजक हार्मोन, एटी-टीपीओ - थायरोपरोक्सीडेज के लिए एंटीबॉडी। विश्लेषण के परिणामों में इन हार्मोनों के अनुपात के अनुसार, एंडोक्रिनोलॉजिस्ट रोग के रूप और चरण के बारे में निष्कर्ष निकालता है।
थायरॉइड ग्रंथि का एक इम्यूनोग्राम और एक अल्ट्रासाउंड परीक्षण भी निर्धारित है। जांच के दौरान ग्रंथि के आकार में वृद्धि या गांठदार थायरॉयडिटिस में असमान वृद्धि का पता चलता है।
ऑटोइम्यून थायरॉयडिटिस में नोड्स के घातक रूप को बाहर करने के लिए, एक बायोप्सी निर्धारित की जाती है - ग्रंथि ऊतक के एक टुकड़े का अध्ययन। थायरॉयडिटिस की विशेषता थायरॉयड ग्रंथि की कोशिकाओं में लिम्फोसाइटों की उच्च सांद्रता है।
थायरॉयडिटिस की एक स्पष्ट नैदानिक तस्वीर के साथ, ग्रंथि में घातक नवोप्लाज्म की संभावना बढ़ जाती है, लेकिन अक्सर थायरॉयडिटिस सौम्य रूप से आगे बढ़ता है। ग्रंथि का लिंफोमा नियम के बजाय अपवाद है।
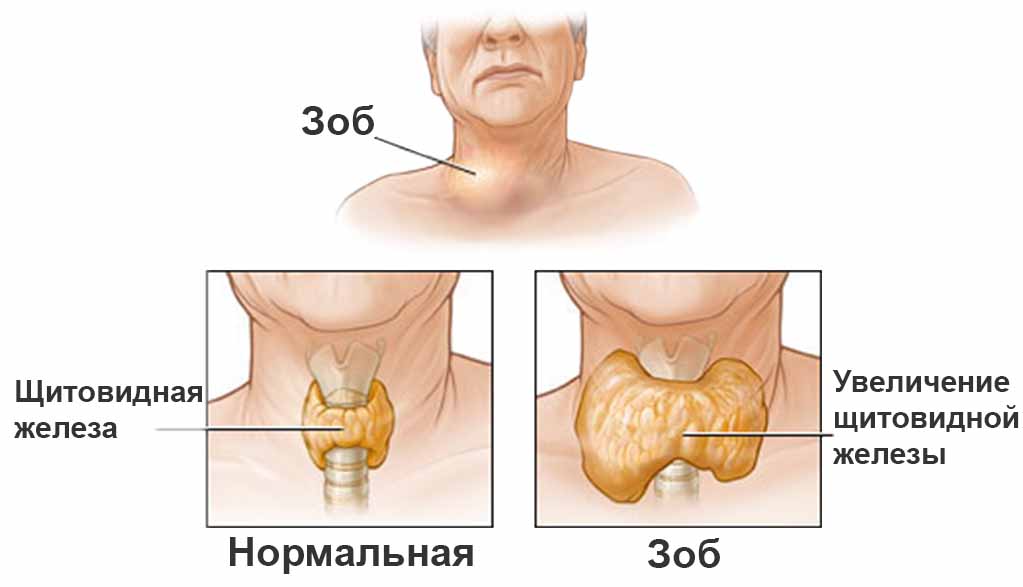
चूंकि ग्रंथि के आकार में वृद्धि न केवल ऑटोइम्यून थायरॉयडिटिस की विशेषता है, बल्कि फैलाना भी है विषैला गण्डमाला, अकेले अल्ट्रासाउंड परीक्षा निदान स्थापित करने के लिए आधार के रूप में काम नहीं कर सकती है।
रिप्लेसमेंट थेरेपी
क्रोनिक ऑटोइम्यून थायरॉयडिटिस का उपचार रोग के पाठ्यक्रम पर निर्भर करता है। अक्सर, हाइपोथायरायडिज्म के साथ - थायराइड हार्मोन की कमी - थायराइड हार्मोन के सिंथेटिक एनालॉग्स के साथ प्रतिस्थापन चिकित्सा निर्धारित की जाती है।
ये दवाएं हैं:
- लेवोथायरोक्सिन;
- एलोस्टिन;
- एंटीस्ट्रुमीन;
- सूअर;
- आयोडबैलेंस;
- आयोडोमारिन;
- कैल्सीटोनिन;
- माइक्रोआयोडीन;
- प्रोपिसिल;
- थियामाज़ोल;
- तिरो-4;
- टायरोसोल;
- ट्राईआयोडोथायरोनिन;
- यूथाइरॉक्स।
हृदय रोगों के रोगियों के साथ-साथ बुजुर्गों में, दवाओं की छोटी खुराक के साथ प्रतिस्थापन चिकित्सा शुरू करना और शरीर की प्रतिक्रिया का निरीक्षण करना, हर दो महीने में प्रयोगशाला निदान से गुजरना आवश्यक है। उपचार व्यवस्था का सुधार एंडोक्रिनोलॉजिस्ट द्वारा किया जाता है।
थायरॉयडिटिस के ऑटोइम्यून और सबस्यूट रूपों के संयोजन के साथ, ग्लूकोकार्टोइकोड्स निर्धारित किए जाते हैं, विशेष रूप से, प्रेडनिसोलोन। उदाहरण के लिए, बीमारी के पुराने रूप से पीड़ित महिलाओं को गर्भावस्था के दौरान थायरॉयडिटिस में कमी का अनुभव हुआ, जबकि अन्य मामलों में, प्रसवोत्तर अवधि में हाइपोथायरायडिज्म सक्रिय रूप से विकसित हुआ। इन्हीं महत्वपूर्ण बिंदुओं पर ग्लूकोकार्टिकोइड्स की आवश्यकता होती है।
ग्रंथि का अतिक्रियाशील होना
जब ऑटोइम्यून थायरॉयडिटिस के हाइपरट्रॉफिक रूप का निदान किया जाता है, साथ ही बढ़े हुए थायरॉयड ग्रंथि के कारण ध्यान देने योग्य निचोड़ने और सांस लेने में परेशानी होती है, तो सर्जरी का संकेत दिया जाता है। इसी तरह, यदि ग्रंथि की लंबे समय से बढ़ी हुई स्थिति बदल गई है और अंग तेजी से बढ़ने लगा है तो समस्या हल हो जाती है।
थायरोटॉक्सिकोसिस के साथ - थायरॉयड ग्रंथि का बढ़ा हुआ कार्य - थायरोस्टैटिक्स और बीटा-ब्लॉकर्स निर्धारित हैं। इनमें मर्काज़ोलिल और थियामेज़ोल शामिल हैं, जिन्हें सबसे अधिक बार निर्धारित किया जाता है।
थायरोपरोक्सीडेज और समग्र रूप से थायरॉयड ग्रंथि के लिए विशिष्ट एंटीबॉडी के उत्पादन को रोकने के लिए, गैर-स्टेरायडल विरोधी भड़काऊ दवाएं निर्धारित की जाती हैं: इबुप्रोफेन, इंडोमेथेसिन, वोल्टेरेन।
इम्यूनोस्टिम्यूलेशन, विटामिन-खनिज कॉम्प्लेक्स और एडाप्टोजेन्स के लिए दवाएं भी दिखाई गई हैं। ग्रंथि के कार्य में कमी के साथ, प्रतिस्थापन चिकित्सा के बार-बार पाठ्यक्रम निर्धारित किए जाते हैं।
पूर्वानुमान
रोग धीरे-धीरे बढ़ता है। पंद्रह वर्षों तक, औसतन, रोगी पर्याप्त प्रदर्शन और शरीर की स्थिति महसूस करता है। जोखिम कारकों के प्रभाव में, पुनरावृत्ति विकसित हो सकती है, जिसे दवाओं के एक कोर्स से आसानी से रोका जा सकता है।
थायरॉइडाइटिस का बढ़ना हाइपोथायरायडिज्म और थायरोटॉक्सिकोसिस दोनों के साथ हो सकता है। इसके अलावा, अक्सर तीव्र चरण में थायरॉयडिटिस के परिणामस्वरूप हाइपोथायरायडिज्म महिलाओं में प्रसवोत्तर अवधि में होता है। बाकी रोगियों में थायरोटॉक्सिकोसिस प्रबल होता है।
हार्मोन उपचार हमेशा आजीवन नहीं होता है। ऐसा पूर्वानुमान केवल थायरॉयड ग्रंथि की जन्मजात विकृति के साथ ही संभव है। अन्य मामलों में, सिंथेटिक हार्मोन के साथ प्रतिस्थापन चिकित्सा के समय पर शुरू किए गए पाठ्यक्रम अंततः हार्मोन की खुराक को कम करने और उन्हें लेना पूरी तरह से बंद करने के लिए पर्याप्त हैं।
निष्कर्ष
प्रवेश निर्णय हार्मोनल दवाएंकेवल एक एंडोक्राइनोलॉजिस्ट ही इसके आधार पर निकाल सकता है प्रयोगशाला निदानऔर अल्ट्रासाउंड परिणाम। किसी भी स्थिति में आपको अंतःस्रावी रोगों का स्व-उपचार नहीं करना चाहिए, क्योंकि बाहर से बनाए गए हार्मोन के असंतुलन से कोमा हो सकता है।
समय पर पता चलने पर, उपचार का पूर्वानुमान अनुकूल होता है, और अल्पकालिक दुर्लभ तीव्रता के साथ वर्षों तक छूट रह सकती है जो दवाओं के एक कोर्स से आसानी से समाप्त हो जाती है।
ऑटोइम्यून थायरॉयडिटिस थायरॉयड ग्रंथि की कोशिकाओं में एक सूजन प्रक्रिया है जो अंग के रोम के पैथोलॉजिकल विनाश से जुड़ी होती है। अक्सर यह बीमारी स्पष्ट लक्षणों के बिना होती है और अन्य बीमारियों का निदान करते समय अक्सर संयोग से इसका निदान किया जाता है।
वर्गीकरण
ऑटोइम्यून थायरॉयडिटिस में एक अलग एटियलजि और कोर्स हो सकता है, साथ ही एक नैदानिक तस्वीर भी हो सकती है। इसलिए, इसके कई प्रकार हैं:
- क्रोनिक ऑटोइम्यून थायरॉयडिटिस को हाशिमोटो गण्डमाला या लिम्फैटिक थायरॉयडिटिस भी कहा जाता है। यह थायरॉयड ग्रंथि की कोशिकाओं में लिम्फोसाइटों के प्रवेश के कारण बढ़ता है, एंटीबॉडी की एकाग्रता में वृद्धि होती है जो धीरे-धीरे अंग को नष्ट कर देती है। ग्रंथि में जैविक परिवर्तन के कारण हाइपोथायरायडिज्म हो सकता है। क्रोनिक एआईटी अक्सर एक आनुवंशिक बीमारी है।
- प्रसवोत्तर थायरॉयडिटिस को सबसे अधिक अध्ययन किया गया माना जाता है। गर्भावस्था के दौरान प्रतिरक्षा प्रणाली के कमजोर होने के कारण, बच्चे के जन्म के बाद, प्रतिरक्षा प्रणाली की गतिविधि में तेजी से और अक्सर तेज वृद्धि होने लगती है, जो बीमारी का कारण बनती है।
- हेपेटाइटिस सी और रक्त या लसीका की विकृति की पृष्ठभूमि के खिलाफ गैर-स्टेरायडल विरोधी भड़काऊ दवाओं के साथ चिकित्सा के दौरान साइटोकाइन-प्रेरित थायरॉयडिटिस प्रकट होता है।
- दर्द रहित थायरॉयडिटिस को साइलेंट भी कहा जाता है। लक्षणों में यह दूसरे प्रकार के समान है, लेकिन इसके कारण को पूरी तरह से समझा नहीं गया है।
पिछले तीन प्रकार के थायरॉयडिटिस थायरॉयड ग्रंथि में परिवर्तन के विकास के चरणों में समान हैं। सबसे पहले, थायरोटॉक्सिकोसिस विकसित होता है, फिर हाइपोथायरायडिज्म, जो कई मामलों में थायरॉयड ग्रंथि के प्राकृतिक कार्य की बहाली के साथ समाप्त होता है।

रोग के चरण
किसी भी ऑटोइम्यून थायरॉयडिटिस को रोग के विकास के कई चरणों में विभाजित किया जा सकता है:
- यूथायरॉयड चरण - थायरॉयड ग्रंथि की कार्यक्षमता परेशान नहीं होती है, और यह चरण कई दशकों तक चल सकता है।
- उपनैदानिक चरण - पहले चरण की प्रगति के साथ, ग्रंथि पर लिम्फोसाइटों के बड़े पैमाने पर हमलों से इसका विनाश शुरू हो जाता है और उत्पादित थायराइड हार्मोन की मात्रा में कमी आती है।
- थायरोटॉक्सिक अवधि - लिम्फोसाइटों के हमलों में सक्रिय वृद्धि के साथ, थायरॉयड स्राव की उपलब्ध मात्रा रक्त में जारी की जाती है, जिससे शरीर में विषाक्तता होती है, जिसे थायरोटॉक्सिकोसिस कहा जाता है। ग्रंथि के रोम के अवशेष भी रक्त में पाए जाते हैं, जो लिम्फोसाइटों के सक्रिय उत्पादन में भी योगदान करते हैं।
- हाइपोथायरायडिज्म अंतिम चरण है, जो अक्सर थायरॉयड समारोह के सामान्य होने के साथ समाप्त होता है, लेकिन पर्याप्त चिकित्सा के बिना लंबे समय तक जारी रह सकता है।
अक्सर, ऑटोइम्यून थायरॉयडिटिस मोनोफैसिक रूप से गुजरता है, तीसरे या चौथे चरण में रहता है।
निदान
दुर्भाग्य से, अंतिम चरण तक, ऑटोइम्यून थायरॉयडिटिस का निदान मुश्किल है। हाइपोथायरायडिज्म का निदान रोगी की शिकायतों के साथ-साथ परिणामों के अनुसार होता है प्रयोगशाला अनुसंधान. यदि परिवार के अन्य सदस्यों में समान बीमारियाँ पाई जाती हैं, तो एंडोक्रिनोलॉजिस्ट आत्मविश्वास से निदान कर सकता है।
ऑटोइम्यून थायरॉयडिटिस के प्रयोगशाला निदान का तात्पर्य है:
- पूर्ण रक्त गणना - लिम्फोसाइटों की बढ़ी हुई सांद्रता निर्धारित करने के लिए जांच की जाती है।
- इम्यूनोग्राम - थायराइड हार्मोन, थायरोग्लोबुलिन, थायरोपरोक्सीडेज के प्रति एंटीबॉडी की उपस्थिति को दर्शाता है।
- टी4 और टी3, टीएसएच के लिए रक्त परीक्षण - कुल और मुक्त हार्मोन टी4 और टी3 निर्धारित किए जाते हैं, टीएसएच सीरम में निर्धारित किया जाता है। इन हार्मोनों की सांद्रता और अनुपात रोग की अवस्था निर्धारित कर सकते हैं। उदाहरण के लिए, ऊंचा टीएसएच और टी4 सामान्यतः अनुरूप होते हैं उपनैदानिक हाइपोथायरायडिज्म, और कम T4 के साथ समान TSH नैदानिक हाइपोथायरायडिज्म के अनुरूप है।
- सबसे महत्वपूर्ण शोध विधियों में से एक थायरॉयड ग्रंथि का अल्ट्रासाउंड है। ग्रंथि के मापदंडों का मूल्यांकन करने में मदद करता है, पैथोलॉजिकल परिवर्तनसंरचना में.
- बायोप्सी - परीक्षा एक महीन-सुई विधि से की जाती है, जिससे आप लिम्फोसाइटों की बड़ी सांद्रता का पता लगा सकते हैं। यह तब किया जाता है जब नोड्स के घातक ट्यूमर में बदलने की संभावना हो।

ऑटोइम्यून थायरॉयडिटिस कॉम्प्लेक्स के निदान में रक्त में एटी-टीपीओ में वृद्धि जैसे घटक शामिल होते हैं - थायरॉयड ग्रंथि में एंटीबॉडी का प्रसार, साथ ही अल्ट्रासाउंड पर ग्रंथि की हाइपोइकोजेनेसिस और हाइपोथायरायडिज्म के नैदानिक लक्षण।
इनमें से केवल एक संकेतक की उपस्थिति ही संभावित रूप से किसी बीमारी का संकेत दे सकती है। उपचार केवल हाइपोथायरायड चरण में निर्धारित किया जाता है, इसलिए, प्रारंभिक चरणों में, रोग का निदान समझ में नहीं आता है।
लक्षण
85% मामलों में, ऑटोइम्यून थायरॉयडिटिस कई वर्षों तक स्पर्शोन्मुख रहता है। अंग आकार में नहीं बदलता है, टटोलने का कार्य दर्द नहीं लाता है, और हार्मोनल परिवर्तन के कारण निदान को उत्तेजित करने के लिए स्पष्ट विकार नहीं होते हैं।
कभी-कभी, रोगी को थायरॉयड ग्रंथि के थोड़ा बढ़ने की शिकायत होती है, जिसे गण्डमाला कहा जाता है, इससे गले में गांठ और बेचैनी, सिकुड़न जैसी अनुभूति भी होती है। थोड़ी कमजोरी है, जोड़ों में दर्द हो सकता है.
रोग की शुरुआत के बाद पहले या दूसरे वर्ष में थायरोटॉक्सिकोसिस का निदान किया जाता है। यह काफी ज्वलंत लक्षणों की विशेषता है: बिना किसी स्पष्ट कारण के अचानक वजन कम होना, भावनात्मक अस्थिरता, नाखूनों की कमजोरी, बालों का झड़ना, त्वचा का पीला पड़ना।
बच्चे के जन्म के बाद होने वाला थायरॉयडिटिस हल्के रूप में थायरोटॉक्सिकोसिस द्वारा प्रकट हो सकता है। एंडोक्रिनोलॉजिस्ट से संपर्क करने का कारण थकान, कमजोरी और तेजी से वजन कम होना है। अधिक स्पष्ट रूपों में, अतालता, क्षिप्रहृदयता, कंपकंपी, पसीना, गर्मी की अनुभूति होती है। ऐसे लक्षण 14 सप्ताह के प्रसवोत्तर में देखे जा सकते हैं।

कुछ मामलों में दर्द रहित थायरॉयडिटिस मामूली थायरोटॉक्सिकोसिस द्वारा प्रकट होता है, और साइटोकाइन-प्रेरित थायरॉयडिटिस थायरोटॉक्सिकोसिस के साथ बिल्कुल भी नहीं हो सकता है।
प्रसवोत्तर अवसाद के दौरान हार्मोनल अध्ययन से गुजरना अनिवार्य है, क्योंकि यह अक्सर अंतःस्रावी रोगों के साथ मेल खाता है, और कभी-कभी भावनात्मक विकलांगता के कारण भी उनका परिणाम बन जाता है।
रोग के कारण
यहां तक कि ऐसे मामलों में जहां आनुवंशिकता होती है, केवल बाहरी या आंतरिक कारक ही रोग के सक्रिय विकास का कारण बन सकते हैं। थायरॉयडिटिस के विकास के कारक हो सकते हैं:
- तबादला वायरल रोगया तीव्र संक्रामक, जटिलताओं के साथ।
- शरीर में क्रोनिक संक्रमण की उपस्थिति, उदाहरण के लिए, क्षय, संक्रमण के साथ साइनस संक्रमण, क्रोनिक टॉन्सिलिटिस।
- भोजन, पानी, पर्यावरण, आयोडीन, क्लोरीन, फ्लोरीन में हैलोजन की उच्च सांद्रता, जो लिम्फोसाइटों की गतिविधि को बढ़ाती है, एक विशेष प्रभाव डालती है।
- लगातार विकिरण के संपर्क में रहना, या चिलचिलाती धूप के अत्यधिक संपर्क में रहना।
- अपर्याप्त उपचार आहार के साथ हार्मोनल दवाओं और आयोडीन युक्त दवाओं का उपयोग।
- गंभीर मनोवैज्ञानिक आघात वाली परिस्थितियाँ। ये प्रियजनों की हानि, आवास की हानि, काम, निराशा हो सकती है।

इनमें से कोई भी कारक थायरॉयड ग्रंथि के संबंध में लिम्फोसाइटों की प्रतिक्रिया को भड़का सकता है, खासकर अगर वंशानुगत कारकों का प्रभाव हो।
ऑटोइम्यून थायरॉयडिटिस के रूप
नैदानिक अभिव्यक्तियों की तीव्रता, ग्रंथि के शरीर में परिवर्तन और उसके आकार के आधार पर, ऑटोइम्यून थायरॉयडिटिस के कई रूपों को विभाजित किया गया है:
- अव्यक्त रूप का तात्पर्य स्पष्ट लक्षणों के बिना, केवल प्रतिरक्षाविज्ञानी संकेतों की उपस्थिति से है। ग्रंथि का आकार नहीं बदलता है, केवल थोड़ी सी वृद्धि हो सकती है, कोई नोडल सील नहीं होती है, अंग अपना कार्य ठीक से करता है। कभी-कभी रोगी को दिखाई पड़ सकता है बहुत ज़्यादा पसीना आनाया भावनात्मक अस्थिरता.
- थायरॉयडिटिस का हाइपरट्रॉफिक रूप - ग्रंथि के आकार में वृद्धि के साथ होता है फेफड़ों के लक्षणथायरोटॉक्सिकोसिस। ग्रंथि को समान रूप से बड़ा किया जा सकता है, जिसे कहा जाता है फैला हुआ रूप, या नोड्स के गठन के साथ आंशिक रूप से बड़ा हुआ। इन रूपों का संयोजन भी हो सकता है। अंग का कार्य स्थिर रहता है, लेकिन धीरे-धीरे कम होने लगता है।
- एट्रोफिक रूप हाइपोथायरायडिज्म के लक्षणों के साथ अंग के आकार में बदलाव का संकेत देता है। सबसे गंभीर रूप ग्रंथि के कार्य में तीव्र कमी हो सकता है।
इनमें से कोई भी फॉर्म है प्रभावी उपचार. यह हो सकता था प्रतिस्थापन चिकित्साहार्मोन, जो हार्मोन की एकाग्रता में क्रमिक कमी के साथ कई पाठ्यक्रमों के बाद समाप्त हो जाता है, या जीवन भर जारी रहता है, जो सामान्य तौर पर, रोगी के जीवन की गुणवत्ता को कम नहीं करता है।
ऑटोइम्यून थायरॉयडिटिस एक विकृति है जो मुख्य रूप से वृद्ध महिलाओं (45-60 वर्ष) को प्रभावित करती है। पैथोलॉजी को थायरॉयड ग्रंथि में एक मजबूत सूजन प्रक्रिया के विकास की विशेषता है। यह प्रतिरक्षा प्रणाली के कामकाज में गंभीर खराबी के कारण होता है, जिसके परिणामस्वरूप यह थायरॉयड कोशिकाओं को नष्ट करना शुरू कर देता है।
वृद्ध महिलाओं में विकृति विज्ञान की संवेदनशीलता को एक्स-क्रोमोसोमल विकारों और लिम्फोइड प्रणाली बनाने वाली कोशिकाओं पर एस्ट्रोजन हार्मोन के नकारात्मक प्रभाव द्वारा समझाया गया है। कभी-कभी यह रोग युवा लोगों और छोटे बच्चों दोनों में विकसित हो सकता है। कुछ मामलों में गर्भवती महिलाओं में भी विकृति पाई जाती है।
एआईटी का क्या कारण हो सकता है, और क्या इसे स्वतंत्र रूप से पहचाना जा सकता है? आइए इसे जानने का प्रयास करें।
यह क्या है?
ऑटोइम्यून थायरॉयडिटिस एक सूजन है जो थायरॉयड ग्रंथि के ऊतकों में होती है, जिसका मुख्य कारण प्रतिरक्षा प्रणाली में एक गंभीर खराबी है। इसकी पृष्ठभूमि के खिलाफ, शरीर असामान्य उत्पादन करना शुरू कर देता है एक बड़ी संख्या कीएंटीबॉडीज़ जो धीरे-धीरे स्वस्थ थायरॉइड कोशिकाओं को नष्ट कर देती हैं। पुरुषों की तुलना में महिलाओं में पैथोलॉजी लगभग 8 गुना अधिक विकसित होती है।
एआईटी के विकास के कारण
हाशिमोटो का थायरॉयडिटिस (पैथोलॉजी को इसका नाम उस डॉक्टर के सम्मान में मिला जिसने सबसे पहले इसके लक्षणों का वर्णन किया था) कई कारणों से विकसित होता है। इस मामले में प्राथमिक भूमिका इन्हें दी गई है:
- नियमित तनावपूर्ण स्थितियाँ;
- भावनात्मक अत्यधिक तनाव;
- शरीर में आयोडीन की अधिकता;
- प्रतिकूल आनुवंशिकता;
- अंतःस्रावी रोगों की उपस्थिति;
- अनियंत्रित स्वागत;
- बाहरी वातावरण का नकारात्मक प्रभाव (यह खराब पारिस्थितिकी और कई अन्य समान कारक हो सकते हैं);
- कुपोषण, आदि
हालांकि, घबराएं नहीं - ऑटोइम्यून थायरॉयडिटिस एक प्रतिवर्ती रोग प्रक्रिया है, और रोगी के पास थायरॉयड ग्रंथि के कामकाज में सुधार करने का हर मौका है। ऐसा करने के लिए उसकी कोशिकाओं पर भार कम करना आवश्यक है, जिससे रोगी के रक्त में एंटीबॉडी के स्तर को कम करने में मदद मिलेगी। इस कारण यह बहुत महत्वपूर्ण है समय पर निदानबीमारी।
वर्गीकरण
ऑटोइम्यून थायरॉयडिटिस का अपना वर्गीकरण है, जिसके अनुसार यह होता है:
- बेज़बोलेव, जिसके विकास के कारण पूरी तरह से स्थापित नहीं हुए हैं।
- प्रसवोत्तर। गर्भावस्था के दौरान, एक महिला की रोग प्रतिरोधक क्षमता काफी कमजोर हो जाती है और बच्चे के जन्म के बाद, इसके विपरीत, यह सक्रिय हो जाती है। इसके अलावा, इसकी सक्रियता कभी-कभी असामान्य होती है, क्योंकि यह अत्यधिक मात्रा में एंटीबॉडी का उत्पादन शुरू कर देती है। अक्सर इसका परिणाम विभिन्न अंगों और प्रणालियों की "मूल" कोशिकाओं का विनाश होता है। यदि किसी महिला में एआईटी की आनुवंशिक प्रवृत्ति है, तो उसे बेहद सावधान रहने और बच्चे के जन्म के बाद अपने स्वास्थ्य की सावधानीपूर्वक निगरानी करने की आवश्यकता है।
- दीर्घकालिक। इस मामले में, हम रोग के विकास के लिए आनुवंशिक प्रवृत्ति के बारे में बात कर रहे हैं। यह शरीर के हार्मोन के उत्पादन में कमी से पहले होता है। इस अवस्था को प्राथमिक कहा जाता है।
- साइटोकाइन-प्रेरित। ऐसा थायरॉयडिटिस लेने का एक परिणाम है दवाइयाँइंटरफेरॉन पर आधारित, हेमटोजेनस रोगों के उपचार में उपयोग किया जाता है और।
पहले को छोड़कर सभी प्रकार के एआईटी, समान लक्षणों से प्रकट होते हैं। रोग के विकास का प्रारंभिक चरण थायरोटॉक्सिकोसिस की घटना की विशेषता है, जिसका यदि समय पर निदान और इलाज नहीं किया गया, तो यह हाइपोथायरायडिज्म में बदल सकता है।

विकास के चरण
अगर समय रहते बीमारी का पता नहीं चला या किसी कारणवश इसका इलाज नहीं किया गया तो यह इसके बढ़ने का कारण हो सकता है। एआईटी का चरण इस बात पर निर्भर करता है कि यह कितने समय पहले विकसित हुआ था। हाशिमोटो की बीमारी को 4 चरणों में बांटा गया है।
- यूथेरॉइड चरण. प्रत्येक रोगी की अपनी अवधि होती है। कभी-कभी रोग के विकास के दूसरे चरण में संक्रमण होने में कई महीने लग सकते हैं, अन्य मामलों में, चरणों के बीच कई साल लग सकते हैं। इस अवधि के दौरान, रोगी को अपने स्वास्थ्य की स्थिति में कोई विशेष परिवर्तन नज़र नहीं आता है, और वह डॉक्टर के पास नहीं जाता है। गुप्त कार्य टूटा नहीं है.
- दूसरे, उपनैदानिक, चरण में, टी-लिम्फोसाइट्स सक्रिय रूप से कूपिक कोशिकाओं पर हमला करना शुरू कर देते हैं, जिससे उनका विनाश होता है। परिणामस्वरूप, शरीर बहुत कम मात्रा में हार्मोन सेंट का उत्पादन करना शुरू कर देता है। टी4. टीएसएच स्तर में तेज वृद्धि से यूटेरियोसिस कायम रहता है।
- तीसरा चरण थायरोटॉक्सिक है। यह हार्मोन टी 3 और टी 4 में एक मजबूत उछाल की विशेषता है, जिसे नष्ट कूपिक कोशिकाओं से उनकी रिहाई द्वारा समझाया गया है। रक्तप्रवाह में उनका प्रवेश शरीर के लिए एक शक्तिशाली तनाव बन जाता है, जिसके परिणामस्वरूप प्रतिरक्षा प्रणाली तेजी से एंटीबॉडी का उत्पादन शुरू कर देती है। कार्यशील कोशिकाओं के स्तर में गिरावट के साथ, हाइपोथायरायडिज्म विकसित होता है।
- चौथा चरण हाइपोथायराइड है। थायरॉयड ग्रंथि के कार्य अपने आप ठीक हो सकते हैं, लेकिन सभी मामलों में नहीं। यह रोग के रूप पर निर्भर करता है। उदाहरण के लिए, क्रोनिक हाइपोथायरायडिज्म काफी लंबे समय तक आगे बढ़ सकता है, एक सक्रिय चरण में गुजर सकता है, छूट चरण की जगह ले सकता है।
रोग एक ही चरण में हो सकता है और ऊपर वर्णित सभी चरणों से गुजर सकता है। सटीक भविष्यवाणी करना कि पैथोलॉजी कैसे आगे बढ़ेगी, बेहद मुश्किल है।
ऑटोइम्यून थायरॉयडिटिस के लक्षण
रोग के प्रत्येक रूप की अभिव्यक्ति की अपनी विशेषताएं होती हैं। चूंकि एआईटी शरीर के लिए कोई गंभीर खतरा पैदा नहीं करता है, और इसका अंतिम चरण हाइपोथायरायडिज्म के विकास की विशेषता है, न तो पहले और न ही दूसरे चरण में कोई नैदानिक लक्षण होते हैं। अर्थात्, पैथोलॉजी के लक्षण, वास्तव में, उन विसंगतियों से संयुक्त होते हैं जो हाइपोथायरायडिज्म की विशेषता हैं।
हम थायरॉयड ग्रंथि के ऑटोइम्यून थायरॉयडिटिस के लक्षण सूचीबद्ध करते हैं:
- आवधिक या स्थायी अवसादग्रस्तता की स्थिति (विशुद्ध रूप से व्यक्तिगत संकेत);
- स्मृति हानि;
- एकाग्रता की समस्या;
- उदासीनता;
- लगातार उनींदापन या थकान महसूस होना;
- वजन में तेज उछाल, या शरीर के वजन में धीरे-धीरे वृद्धि;
- भूख का बिगड़ना या पूर्ण नुकसान;
- धीमी हृदय गति;
- हाथों और पैरों की ठंडक;
- अच्छे पोषण से भी शक्ति की हानि;
- सामान्य शारीरिक कार्य करने में कठिनाइयाँ;
- विभिन्न बाहरी उत्तेजनाओं के प्रभाव के जवाब में प्रतिक्रिया का निषेध;
- बालों का झड़ना, उनकी नाजुकता;
- एपिडर्मिस का सूखापन, जलन और छिलना;
- कब्ज़;
- यौन इच्छा में कमी, या इसका पूर्ण नुकसान;
- उल्लंघन मासिक धर्म(अंतरमासिक रक्तस्राव का विकास, या मासिक धर्म की पूर्ण समाप्ति);
- चेहरे की सूजन;
- त्वचा का पीलापन;
- चेहरे के हाव-भाव आदि में समस्याएँ।
प्रसवोत्तर, मूक (स्पर्शोन्मुख), और साइटोकिन-प्रेरित एआईटी को सूजन प्रक्रिया के वैकल्पिक चरणों की विशेषता है। रोग के थायरोटॉक्सिक चरण में, नैदानिक तस्वीर की अभिव्यक्ति निम्न के कारण होती है:
- तेज वजन घटाने;
- गर्मी की अनुभूति;
- पसीने की तीव्रता में वृद्धि;
- भरे हुए या छोटे कमरे में अस्वस्थ महसूस करना;
- उंगलियों में कांपना;
- रोगी की मनो-भावनात्मक स्थिति में अचानक परिवर्तन;
- बढ़ी हृदय की दर;
- दौरे;
- ध्यान और स्मृति में गिरावट;
- कामेच्छा में कमी या कमी;
- तेजी से थकान;
- सामान्य कमजोरी, जिससे अच्छा आराम भी छुटकारा पाने में मदद नहीं करता है;
- बढ़ी हुई गतिविधि के अचानक दौरे;
- मासिक धर्म चक्र के साथ समस्याएं.
हाइपोथायराइड चरण में क्रोनिक चरण के समान लक्षण होते हैं। प्रसवोत्तर एआईटी की विशेषता 4 महीने के मध्य में थायरोटॉक्सिकोसिस के लक्षणों की अभिव्यक्ति और 5 के अंत में - प्रसवोत्तर अवधि के 6 महीने की शुरुआत में हाइपोथायरायडिज्म के लक्षणों का पता लगाना है।
दर्द रहित और साइटोकिन-प्रेरित एआईटी के साथ, कोई विशेष नैदानिक संकेत नहीं देखे जाते हैं। फिर भी, यदि बीमारियाँ प्रकट होती हैं, तो उनकी गंभीरता बहुत कम होती है। स्पर्शोन्मुख पाठ्यक्रम के साथ, उनका पता केवल एक चिकित्सा संस्थान में निवारक परीक्षा के दौरान लगाया जाता है।
ऑटोइम्यून थायरॉयडिटिस कैसा दिखता है: फोटो
नीचे दी गई तस्वीर दिखाती है कि महिलाओं में यह बीमारी कैसे प्रकट होती है:

निदान
पैथोलॉजी के पहले खतरनाक लक्षणों की उपस्थिति से पहले, इसकी उपस्थिति का पता लगाना लगभग असंभव है। बीमारियों के अभाव में मरीज़ अस्पताल जाना उचित नहीं समझता, लेकिन अगर वह जाता भी है, तो परीक्षणों की मदद से पैथोलॉजी की पहचान करना लगभग असंभव होगा। हालाँकि, जब थायरॉइड ग्रंथि की कार्यप्रणाली में पहला प्रतिकूल परिवर्तन होने लगता है, नैदानिक परीक्षणजैविक नमूना उन्हें तुरंत प्रकट कर देगा।
यदि परिवार के अन्य सदस्य इसी तरह के विकारों से पीड़ित हैं या पहले भी इससे पीड़ित रहे हैं, तो इसका मतलब है कि आप जोखिम में हैं। इस मामले में, जितनी बार संभव हो डॉक्टर से मिलना और निवारक परीक्षाओं से गुजरना आवश्यक है।
संदिग्ध एआईटी के लिए प्रयोगशाला अध्ययन में शामिल हैं:
- एक सामान्य रक्त परीक्षण, जो लिम्फोसाइटों का स्तर स्थापित करता है;
- सीरम टीएसएच को मापने के लिए एक हार्मोन परीक्षण;
- इम्यूनोग्राम, जो एटी-टीजी, थायरोपरोक्सीडेज, साथ ही थायरॉयड ग्रंथि के थायरॉयड हार्मोन के प्रति एंटीबॉडी की उपस्थिति स्थापित करता है;
- ठीक सुई बायोप्सी, लिम्फोसाइटों या अन्य कोशिकाओं के आकार को निर्धारित करने के लिए आवश्यक है (उनकी वृद्धि ऑटोइम्यून थायरॉयडिटिस की उपस्थिति को इंगित करती है);
- थायरॉयड ग्रंथि का अल्ट्रासाउंड निदान इसके आकार में वृद्धि या कमी को स्थापित करने में मदद करता है; एआईटी के साथ, थायरॉयड ग्रंथि की संरचना में परिवर्तन होता है, जिसे अल्ट्रासाउंड स्कैन के दौरान भी पता लगाया जा सकता है।
यदि अल्ट्रासाउंड परीक्षा के परिणाम एआईटी का संकेत देते हैं, लेकिन नैदानिक परीक्षण इसके विकास से इनकार करते हैं, तो निदान को संदिग्ध माना जाता है और रोगी के चिकित्सा इतिहास में फिट नहीं होता है।
अगर इलाज नहीं किया गया तो क्या होगा?
थायरॉयडिटिस के अप्रिय परिणाम हो सकते हैं जो रोग के प्रत्येक चरण के लिए अलग-अलग होते हैं। उदाहरण के लिए, हाइपरथायराइड चरण के दौरान, एक मरीज को हृदय ताल विकार (अतालता) का अनुभव हो सकता है, या दिल की विफलता हो सकती है, और यह पहले से ही मायोकार्डियल रोधगलन जैसी खतरनाक विकृति के विकास से भरा है।
हाइपोथायरायडिज्म निम्नलिखित जटिलताओं को जन्म दे सकता है:
- पागलपन;
- बांझपन;
- गर्भावस्था का समय से पहले समाप्त होना;
- फल उत्पन्न करने में असमर्थता;
- बच्चों में जन्मजात हाइपोथायरायडिज्म;
- गहरा और लंबा अवसाद;
- myxedema.
मायक्सेडेमा के साथ, एक व्यक्ति किसी भी नीचे के तापमान परिवर्तन के प्रति अतिसंवेदनशील हो जाता है। यहां तक कि सामान्य फ्लू या कुछ और भी संक्रमण, इस रोग संबंधी स्थिति के तहत स्थानांतरित, हाइपोथायराइड कोमा का कारण बन सकता है।
हालाँकि, आपको ज्यादा चिंता नहीं करनी चाहिए - ऐसा विचलन एक प्रतिवर्ती प्रक्रिया है, और आसानी से इलाज योग्य है। यदि आप दवा की सही खुराक चुनते हैं (यह हार्मोन और एटी-टीपीओ के स्तर के आधार पर निर्धारित की जाती है), तो बीमारी आपको लंबे समय तक खुद की याद नहीं दिला सकती है।

ऑटोइम्यून थायरॉयडिटिस का उपचार
एआईटी का उपचार इसके विकास के अंतिम चरण में ही किया जाता है - साथ। हालाँकि, इस मामले में, कुछ बारीकियों को ध्यान में रखा जाता है।
तो, थेरेपी विशेष रूप से प्रकट हाइपोथायरायडिज्म के साथ की जाती है, जब टीएसएच का स्तर 10 एमयू / एल से कम होता है, और सेंट। T4 कम हो गया है. यदि रोगी 4-10 एमयू/1 एल में टीएसएच के साथ पैथोलॉजी के एक उपनैदानिक रूप से पीड़ित है सामान्य संकेतकअनुसूचित जनजाति। टी4, तो इस मामले में, उपचार केवल तभी किया जाता है जब हाइपोथायरायडिज्म के लक्षण हों, साथ ही गर्भावस्था के दौरान भी।
आज, हाइपोथायरायडिज्म के उपचार में सबसे प्रभावी हैं चिकित्सीय तैयारीलेवोथायरोक्सिन पर आधारित। ऐसी दवाओं की एक विशेषता यह है कि उनका सक्रिय पदार्थ मानव हार्मोन टी4 के जितना संभव हो उतना करीब होता है। ऐसे फंड बिल्कुल हानिरहित हैं, इसलिए इन्हें गर्भावस्था और स्तनपान के दौरान भी लेने की अनुमति है। दवाएं व्यावहारिक रूप से दुष्प्रभाव पैदा नहीं करती हैं, और इस तथ्य के बावजूद कि वे एक हार्मोनल तत्व पर आधारित हैं, वे शरीर के वजन में वृद्धि नहीं करती हैं।
लेवोथायरोक्सिन-आधारित दवाओं को दूसरों से "अलग करके" लिया जाना चाहिए दवाएंक्योंकि वे किसी भी "विदेशी" पदार्थ के प्रति बेहद संवेदनशील होते हैं। प्रचुर मात्रा में तरल के उपयोग के साथ रिसेप्शन खाली पेट (भोजन से आधे घंटे पहले या अन्य दवाओं के उपयोग से) किया जाता है।
लेवोथायरोक्सिन लेने के 4 घंटे से पहले कैल्शियम सप्लीमेंट, मल्टीविटामिन, आयरन युक्त दवाएं, सुक्रालफेट आदि नहीं लेना चाहिए। सबसे अधिक द्वारा प्रभावी साधनइसके आधार पर एल-थायरोक्सिन और यूथायरॉक्स हैं।
आज, इन दवाओं के कई एनालॉग हैं, लेकिन मूल को प्राथमिकता देना बेहतर है। तथ्य यह है कि उनका रोगी के शरीर पर सबसे सकारात्मक प्रभाव पड़ता है, जबकि एनालॉग्स रोगी के स्वास्थ्य में केवल अस्थायी सुधार ला सकते हैं।
यदि आप समय-समय पर मूल से जेनेरिक पर स्विच करते हैं, तो आपको याद रखना चाहिए कि इस मामले में खुराक समायोजन की आवश्यकता होगी। सक्रिय घटक- लेवोथायरोक्सिन। इस कारण से, टीएसएच के स्तर को निर्धारित करने के लिए हर 2-3 महीने में रक्त परीक्षण कराना आवश्यक होता है।

एआईटी के लिए पोषण
यदि रोगी थायरॉयड ग्रंथि को नुकसान पहुंचाने वाले खाद्य पदार्थों से परहेज करता है तो रोग का उपचार (या इसकी प्रगति में उल्लेखनीय कमी) बेहतर परिणाम देगा। इस मामले में, ग्लूटेन युक्त उत्पादों की खपत की आवृत्ति को कम करना आवश्यक है। निम्नलिखित प्रतिबंध के अंतर्गत हैं:
- अनाज की फसलें;
- आटे के व्यंजन;
- बेकरी उत्पाद;
- चॉकलेट;
- मिठाइयाँ;
- फास्ट फूड, आदि
ऐसे में आपको आयोडीन से भरपूर खाद्य पदार्थ खाने की कोशिश करनी चाहिए। वे ऑटोइम्यून थायरॉयडिटिस के हाइपोथायराइड रूप के खिलाफ लड़ाई में विशेष रूप से उपयोगी हैं।
एआईटी के साथ, शरीर को रोगजनक माइक्रोफ्लोरा के प्रवेश से बचाने के मुद्दे को अत्यंत गंभीरता से लेना आवश्यक है। आपको इसमें पहले से मौजूद रोगजनक बैक्टीरिया को साफ करने का भी प्रयास करना चाहिए। सबसे पहले, आपको आंतों की सफाई का ध्यान रखना होगा, क्योंकि इसमें हानिकारक सूक्ष्मजीव सक्रिय रूप से गुणा करते हैं। ऐसा करने के लिए, रोगी के आहार में शामिल होना चाहिए:
- डेयरी उत्पादों;
- नारियल का तेल;
- ताजे फल और सब्जियाँ;
- दुबला मांस और मांस शोरबा;
- विभिन्न प्रकार की मछलियाँ;
- समुद्री शैवाल और अन्य शैवाल;
- अंकुरित अनाज.
उपरोक्त सूची के सभी उत्पाद प्रतिरक्षा प्रणाली को मजबूत करने, शरीर को विटामिन और खनिजों से समृद्ध करने में मदद करते हैं, जो बदले में, थायरॉयड ग्रंथि और आंतों के कामकाज में सुधार करता है।
महत्वपूर्ण! यदि एआईटी का हाइपरथायराइड रूप है, तो आयोडीन युक्त सभी खाद्य पदार्थों को आहार से पूरी तरह से बाहर रखा जाना चाहिए, क्योंकि यह तत्व हार्मोन टी 3 और टी 4 के उत्पादन को उत्तेजित करता है।
एआईटी में निम्नलिखित पदार्थों को प्राथमिकता देना महत्वपूर्ण है:
- सेलेनियम, जो हाइपोथायरायडिज्म में महत्वपूर्ण है, क्योंकि यह हार्मोन टी3 और टी4 के स्राव में सुधार करता है;
- समूह बी के विटामिन, जो चयापचय प्रक्रियाओं में सुधार में योगदान देते हैं और शरीर को अच्छे आकार में बनाए रखने में मदद करते हैं;
- प्रोबायोटिक्स, आंतों के माइक्रोफ्लोरा को बनाए रखने और डिस्बैक्टीरियोसिस को रोकने के लिए महत्वपूर्ण;
- एडाप्टोजेन पौधे जो हाइपोथायरायडिज्म में टी3 और टी4 हार्मोन के उत्पादन को उत्तेजित करते हैं (रोडियोला रसिया, रीशी मशरूम, जिनसेंग जड़ और फल)।
उपचार का पूर्वानुमान
आप सबसे बुरी चीज़ की अपेक्षा क्या कर सकते हैं? एआईटी उपचार के लिए पूर्वानुमान आम तौर पर काफी अनुकूल है। यदि लगातार हाइपोथायरायडिज्म होता है, तो रोगी को जीवन भर लेवोथायरोक्सिन पर आधारित दवाएं लेनी होंगी।
रोगी के शरीर में हार्मोन के स्तर की निगरानी करना बहुत महत्वपूर्ण है, इसलिए हर छह महीने में क्लिनिकल रक्त परीक्षण और अल्ट्रासाउंड कराना आवश्यक है। यदि अल्ट्रासाउंड जांच के दौरान थायरॉयड क्षेत्र में गांठदार सील देखी जाती है, तो यह एंडोक्रिनोलॉजिस्ट से परामर्श करने का एक अच्छा कारण होना चाहिए।
यदि अल्ट्रासाउंड के दौरान नोड्यूल्स में वृद्धि देखी गई, या उनकी गहन वृद्धि देखी गई, तो रोगी को एक पंचर बायोप्सी निर्धारित की जाती है। कार्सिनोजेनिक प्रक्रिया की उपस्थिति की पुष्टि या खंडन करने के लिए परिणामी ऊतक के नमूने की प्रयोगशाला में जांच की जाती है। इस मामले में, हर छह महीने में अल्ट्रासाउंड कराने की सलाह दी जाती है। यदि नोड में वृद्धि नहीं होती है, तो अल्ट्रासाउंड डायग्नोस्टिक्स वर्ष में एक बार किया जा सकता है।




